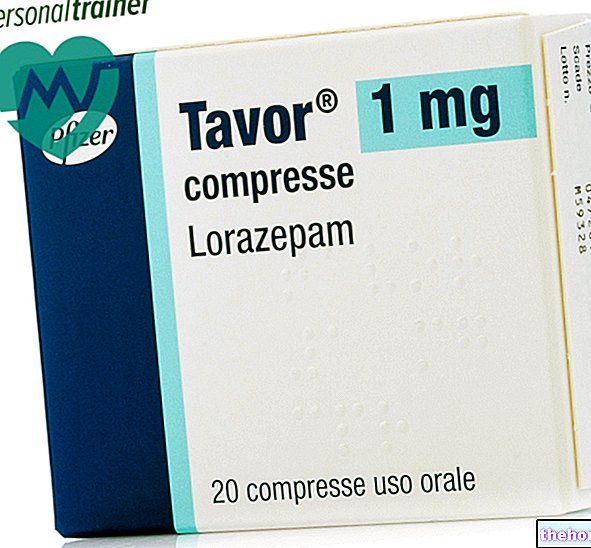
सक्रिय तत्व: इंसुलिन (इंसुलिन ग्लार्गिन)
एक कारतूस में इंजेक्शन के लिए लैंटस 100 यूनिट / एमएल घोल
लैंटस पैकेज इंसर्ट पैक आकार के लिए उपलब्ध हैं:- एक शीशी में इंजेक्शन के लिए लैंटस 100 यूनिट / एमएल घोल
- एक कारतूस में इंजेक्शन के लिए लैंटस 100 यूनिट / एमएल घोल
- OptiClik . के लिए कारतूस में इंजेक्शन के लिए लैंटस 100 यूनिट / एमएल समाधान
- पहले से भरे पेन में इंजेक्शन के लिए लैंटस ऑप्टिसेट 100 यूनिट / एमएल घोल।
- पहले से भरे हुए पेन में इंजेक्शन के लिए लैंटस सोलोस्टार 100 यूनिट / एमएल घोल
संकेत लैंटस का उपयोग क्यों किया जाता है? ये किसके लिये है?
लैंटस में इंसुलिन ग्लार्गिन होता है। यह एक संशोधित इंसुलिन है, जो मानव इंसुलिन के समान है।
लैंटस का उपयोग वयस्कों, किशोरों और 2 साल की उम्र के बच्चों में मधुमेह के इलाज के लिए किया जाता है। मधुमेह मेलिटस एक ऐसी बीमारी है जिसमें शरीर रक्त शर्करा के स्तर को नियंत्रित करने के लिए पर्याप्त इंसुलिन का उत्पादन नहीं करता है। इंसुलिन ग्लार्गिन की निरंतर और लंबी कार्रवाई होती है और उच्च रक्त शर्करा के स्तर को कम करती है।
लैंटस का सेवन कब नहीं करना चाहिए
लैंटस का प्रयोग न करें
यदि आपको इंसुलिन ग्लार्गिन या इस दवा के किसी भी अन्य तत्व से एलर्जी है
उपयोग के लिए सावधानियां Lantus लेने से पहले आपको क्या जानना चाहिए
लैंटस का उपयोग करने से पहले अपने डॉक्टर, फार्मासिस्ट या नर्स से बात करें।
खुराक, जांच (रक्त और मूत्र परीक्षण), आहार और शारीरिक गतिविधि (काम और व्यायाम) के लिए आपके डॉक्टर द्वारा दिए गए निर्देशों का सख्ती से पालन करें।
यदि आपका रक्त शर्करा का स्तर बहुत कम है (हाइपोग्लाइकेमिया), तो हाइपोग्लाइकेमिया के लिए गाइड का पालन करें (इस पत्रक के अंत में बॉक्स देखें)।
ट्रिप्स
यात्रा शुरू करने से पहले, अपने डॉक्टर से सलाह लें। आपको निम्नलिखित पर चर्चा करने की आवश्यकता हो सकती है:
- गंतव्य देश में इंसुलिन की उपलब्धता,
- इंसुलिन, सीरिंज आदि की पर्याप्त आपूर्ति,
- यात्रा के दौरान इंसुलिन का सही भंडारण,
- यात्रा के दौरान भोजन और इंसुलिन प्रशासन के बीच अंतराल,
- समय क्षेत्र बदलने के संभावित प्रभाव,
- दौरा किए गए देशों में नई बीमारियों के अनुबंध के संभावित जोखिम,
- यदि आप अस्वस्थ महसूस करते हैं या बीमार हो जाते हैं तो आपातकालीन स्थितियों में क्या करें।
रोग और चोटें
निम्नलिखित स्थितियों में, मधुमेह नियंत्रण पर बहुत अधिक ध्यान देने की आवश्यकता हो सकती है (उदाहरण के लिए, इंसुलिन की खुराक का समायोजन, रक्त और मूत्र परीक्षण):
- यदि आप बीमार हैं या आपको गंभीर चोट लगी है तो आपके रक्त शर्करा के स्तर (हाइपरग्लाइकेमिया) के बढ़ने का खतरा है।
- यदि आप पर्याप्त नहीं खाते हैं, तो आपके रक्त शर्करा के स्तर में गिरावट (हाइपोग्लाइसीमिया) होने का खतरा है।
ज्यादातर मामलों में, चिकित्सकीय ध्यान देने की आवश्यकता होती है। जल्दी से अपने चिकित्सक से संपर्क करें।
इसके अलावा, यदि आपको टाइप 1 मधुमेह है (इंसुलिन पर निर्भर मधुमेह मेलिटस) तो अपना इंसुलिन लेना या कार्बोहाइड्रेट लेना बंद न करें। अपने नजदीकी लोगों को इंसुलिन की जरूरत के बारे में जानकारी देना भी जरूरी है। इंसुलिन उपचार इंसुलिन के प्रति एंटीबॉडी के गठन का कारण बन सकता है (पदार्थ जो इंसुलिन के खिलाफ कार्य करते हैं)।
हालांकि, बहुत कम ही इसके लिए इंसुलिन की खुराक के समायोजन की आवश्यकता होती है।
लंबे समय से टाइप 2 डायबिटीज मेलिटस और हृदय रोग या पिछले स्ट्रोक वाले कुछ रोगियों को पियोग्लिटाज़ोन (मौखिक रूप से टाइप 2 डायबिटीज मेलिटस के इलाज के लिए इस्तेमाल की जाने वाली मधुमेह विरोधी दवा) और इंसुलिन के साथ इलाज किया गया है, जिसमें हृदय की विफलता विकसित हुई है। अपने चिकित्सक को जल्द से जल्द बताएं यदि आपको दिल की विफलता के लक्षण हैं जैसे कि सांस की असामान्य रूप से कमी या तेजी से वजन बढ़ना या स्थानीय सूजन (एडिमा)।
संतान
2 वर्ष से कम उम्र के बच्चों में लैंटस के उपयोग का कोई अनुभव नहीं है।
परस्पर क्रिया कौन सी दवाएं या खाद्य पदार्थ Lantus के प्रभाव को बदल सकते हैं
कुछ दवाएं आपके रक्त शर्करा को बदल सकती हैं (स्थिति के आधार पर घट या बढ़ सकती हैं या दोनों)। किसी भी मामले में, बहुत कम या बहुत अधिक रक्त शर्करा के स्तर से बचने के लिए इंसुलिन की खुराक का अनुकूलन आवश्यक है। जब आप दूसरी दवा लेना शुरू करते हैं या बंद करते हैं तो सावधानी बरतें।
अपने डॉक्टर या फार्मासिस्ट को बताएं कि क्या आप ले रहे हैं या हाल ही में लिया है या कोई अन्य दवा ले सकते हैं। दवा लेने से पहले अपने डॉक्टर से पूछें कि क्या और कैसे, यह आपके रक्त शर्करा को प्रभावित कर सकता है और यदि आपको प्रतिकार करने की आवश्यकता है।
दवाएं जो निम्न रक्त शर्करा के स्तर (हाइपोग्लाइसीमिया) का कारण बन सकती हैं उनमें शामिल हैं:
- मधुमेह के इलाज के लिए उपयोग की जाने वाली अन्य सभी दवाएं,
- एंजियोटेंसिन कनवर्टिंग एंजाइम (एसीई) अवरोधक (कुछ हृदय स्थितियों या उच्च रक्तचाप के इलाज के लिए प्रयुक्त),
- डिसोपाइरामाइड (दिल की कुछ स्थितियों का इलाज करने के लिए इस्तेमाल किया जाता है),
- फ्लुओक्सेटीन (अवसाद का इलाज करने के लिए प्रयुक्त),
- फाइब्रेट्स (उच्च रक्त वसा के स्तर को कम करने के लिए प्रयुक्त),
- मोनो-एमिनो ऑक्सीडेज (MAO) अवरोधक (अवसाद का इलाज करने के लिए प्रयुक्त),
- पेंटोक्सिफायलाइन, प्रोपोक्सीफीन, सैलिसिलेट्स (जैसे एसिटाइलसैलिसिलिक एसिड, दर्द और कम बुखार को दूर करने के लिए इस्तेमाल किया जाता है),
- सल्फोनामाइड एंटीबायोटिक्स।
दवाएं जो रक्त शर्करा के स्तर को बढ़ा सकती हैं (हाइपरग्लेसेमिया) में शामिल हैं:
- कॉर्टिकोस्टेरॉइड्स (जैसे "कोर्टिसोन" सूजन का इलाज करने के लिए प्रयोग किया जाता है),
- danazol (एक दवा जो ओव्यूलेशन पर काम करती है),
- डायज़ॉक्साइड (उच्च रक्तचाप का इलाज करने के लिए प्रयुक्त),
- मूत्रवर्धक (उच्च रक्तचाप या अत्यधिक द्रव प्रतिधारण का इलाज करने के लिए उपयोग किया जाता है),
- ग्लूकागन (अग्नाशयी हार्मोन गंभीर हाइपोग्लाइकेमिया के इलाज के लिए प्रयोग किया जाता है),
- आइसोनियाज़िड (तपेदिक के इलाज के लिए प्रयुक्त),
- एस्ट्रोजन और प्रोजेस्टेरोन (जन्म नियंत्रण के लिए इस्तेमाल की जाने वाली जन्म नियंत्रण की गोली के रूप में),
- फेनोथियाज़िन डेरिवेटिव (मनोवैज्ञानिक विकारों के इलाज के लिए उपयोग किया जाता है),
- सोमाटोट्रोपिन (विकास हार्मोन),
- सहानुभूतिपूर्ण दवाएं (जैसे एपिनेफ्रीन [एड्रेनालाईन], सल्बुटामोल, टेरबुटालाइन अस्थमा के इलाज के लिए इस्तेमाल की जाती हैं),
- थायराइड हार्मोन (थायरॉयड विकारों के इलाज के लिए प्रयुक्त),
- एटिपिकल एंटीसाइकोटिक दवाएं (जैसे क्लोज़ापाइन, ओलानज़ापाइन),
- प्रोटीज अवरोधक (एचआईवी का इलाज करने के लिए प्रयुक्त)।
यदि आप निम्न लेते हैं तो आपका रक्त शर्करा का स्तर नीचे या ऊपर जा सकता है:
- बीटा ब्लॉकर्स (उच्च रक्तचाप का इलाज करने के लिए प्रयुक्त),
- क्लोनिडीन (उच्च रक्तचाप का इलाज करने के लिए प्रयुक्त),
- लिथियम लवण (मनोचिकित्सा विकारों के इलाज के लिए प्रयुक्त)।
पेंटामिडाइन (परजीवी के कारण होने वाले कुछ संक्रमणों का इलाज करने के लिए उपयोग किया जाता है) हाइपोग्लाइसीमिया का कारण बन सकता है, कभी-कभी इसके बाद हाइपरग्लाइसेमिया हो सकता है।
बीटा-ब्लॉकर्स, साथ ही साथ अन्य सहानुभूतिपूर्ण दवाएं (जैसे क्लोनिडाइन, गुआनेथिडाइन और रिसर्पाइन), चेतावनी के संकेतों को कम या पूरी तरह से रद्द कर सकती हैं जो आपको हाइपोग्लाइकेमिया को पहचानने में मदद करती हैं।
यदि आप सुनिश्चित नहीं हैं कि आप इनमें से कोई भी दवा ले रहे हैं तो अपने डॉक्टर या फार्मासिस्ट से पूछें।
शराब के साथ लैंटस
अगर आप शराब पीते हैं तो आपका ब्लड शुगर लेवल नीचे या ऊपर जा सकता है।
चेतावनियाँ यह जानना महत्वपूर्ण है कि:
गर्भावस्था और स्तनपान
यदि आप गर्भवती हैं या स्तनपान करा रही हैं, तो सोचें कि आप गर्भवती हो सकती हैं या बच्चा पैदा करने की योजना बना रही हैं, इस दवा को लेने से पहले अपने डॉक्टर या फार्मासिस्ट से सलाह लें।
अपने डॉक्टर को बताएं कि क्या आप गर्भवती होने की योजना बना रही हैं या यदि आप पहले से ही गर्भवती हैं। गर्भावस्था के दौरान और प्रसव के बाद आपकी इंसुलिन की खुराक को समायोजित करने की आवश्यकता हो सकती है। बच्चे के स्वास्थ्य के लिए मधुमेह को सावधानीपूर्वक नियंत्रित करना और हाइपोग्लाइसीमिया को रोकना महत्वपूर्ण है।
यदि आप स्तनपान करा रही हैं, तो अपने चिकित्सक से परामर्श करें, क्योंकि आपके इंसुलिन की खुराक और आहार में परिवर्तन की आवश्यकता हो सकती है।
ड्राइविंग और मशीनों का उपयोग
ध्यान केंद्रित करने या प्रतिक्रिया करने की क्षमता निम्न स्थितियों में ख़राब हो सकती है:
- हाइपोग्लाइसीमिया (निम्न रक्त शर्करा का स्तर),
- हाइपरग्लेसेमिया (उच्च रक्त शर्करा का स्तर),
- नज़रों की समस्या।
ऐसी सभी स्थितियों में होने की संभावना से अवगत रहें जहां यह आपके और दूसरों दोनों के लिए जोखिम पैदा कर सकता है (जैसे कार चलाना या मशीनरी का उपयोग करना)।
इस बारे में सलाह के लिए अपने डॉक्टर से बात करें कि क्या आपको गाड़ी चलानी चाहिए यदि:
- बार-बार हाइपोग्लाइकेमिक एपिसोड होता है,
- विशिष्ट संकेत जो आपको "हाइपोग्लाइसीमिया कम या अनुपस्थित" की पहचान करने में मदद करते हैं
लैंटस के कुछ अवयवों के बारे में महत्वपूर्ण जानकारी
इस औषधीय उत्पाद में प्रति खुराक 1 मिमीोल (23 मिलीग्राम) से कम सोडियम होता है, अर्थात अनिवार्य रूप से सोडियम मुक्त।
खुराक और उपयोग की विधि लैंटस का उपयोग कैसे करें: खुराक
हमेशा इस दवा का प्रयोग ठीक वैसे ही करें जैसे आपके डॉक्टर ने आपको बताया है। यदि संदेह है, तो अपने डॉक्टर या फार्मासिस्ट से परामर्श लें।
हालांकि लैंटस में टौजेओ (इंसुलिन ग्लार्गिन 300 यूनिट / एमएल) के समान सक्रिय पदार्थ होता है, लेकिन ये दवाएं विनिमेय नहीं हैं। एक इंसुलिन थेरेपी से दूसरे में स्विच करने के लिए डॉक्टर के पर्चे, मेडिकल चेक-अप और ब्लड शुगर मॉनिटरिंग की आवश्यकता होती है। अधिक जानकारी के लिए अपने चिकित्सक से परामर्श करें।
खुराक
आपकी जीवनशैली, आपके रक्त शर्करा (रक्त शर्करा) परीक्षण के परिणामों और आपके इंसुलिन के पिछले उपयोग के आधार पर, आपका डॉक्टर:
- लैंटस की दैनिक खुराक निर्धारित करेगा जिसकी आपको आवश्यकता है और किस समय,
- आपको सूचित करेगा कि आपको कब अपने रक्त शर्करा की जांच करनी है और यदि आपको अन्य मूत्र जांच करने की आवश्यकता है,
- आपको सूचित करेगा कि लैंटस की कम या अधिक खुराक की आवश्यकता है या नहीं।
लैंटस एक "लंबे समय तक काम करने वाला" इंसुलिन है। आपका डॉक्टर आपको सलाह देगा कि क्या आपको इसे "अन्य शॉर्ट-एक्टिंग" इंसुलिन या उच्च रक्त शर्करा के स्तर के इलाज के लिए उपयोग की जाने वाली गोलियों के साथ उपयोग करने की आवश्यकता है। कई कारक रक्त शर्करा के स्तर को प्रभावित कर सकते हैं।
उन्हें इन कारकों से अवगत होना चाहिए ताकि वे रक्त शर्करा के स्तर में परिवर्तन की स्थिति में उचित रूप से कार्य कर सकें और इस प्रकार उन्हें बहुत अधिक या बहुत कम होने से रोक सकें। अधिक जानकारी के लिए इस शीट के अंत में बॉक्स देखें।
बच्चों और किशोरों में उपयोग करें
लैंटस का उपयोग किशोरों और 2 वर्ष की आयु के बच्चों में किया जा सकता है। इस दवा को ठीक वैसे ही लें जैसे आपके डॉक्टर ने आपको बताया है।
प्रशासन की आवृत्ति
लैंटस के इंजेक्शन की जरूरत हर दिन एक ही समय पर पड़ती है।
प्रशासन का तरीका
लैंटस को त्वचा के नीचे इंजेक्ट किया जाता है। लैंटस को नस में इंजेक्ट नहीं किया जाना चाहिए, क्योंकि प्रशासन का यह मार्ग इसकी क्रिया को बदल देगा और इसके परिणामस्वरूप हाइपोग्लाइकेमिया हो सकता है।
आपका डॉक्टर आपको बताएगा कि आपकी त्वचा के किस क्षेत्र में लैंटस को इंजेक्ट करना है। प्रत्येक इंजेक्शन के लिए, चुने हुए त्वचा क्षेत्र के भीतर इंजेक्शन साइट को बदलें।
कारतूस का उपयोग कैसे करें
यह सुनिश्चित करने के लिए कि सही खुराक दी गई है, लैंटस कार्ट्रिज का उपयोग केवल निम्नलिखित पेन के साथ किया जाना चाहिए:
- 0.5 इकाइयों की खुराक वृद्धि में लैंटस के प्रशासन के लिए जूनियरस्टार
- 1 यूनिट खुराक वृद्धि में लैंटस को प्रशासित करने के लिए ऑप्टिपेन, क्लिकस्टार, टैक्टिपेन, ऑटोपेन 24 या ऑलस्टार।
आपके देश में सभी पेन का विपणन नहीं किया जा सकता है।
उपकरण निर्माता द्वारा प्रदान की गई जानकारी की सिफारिशों के अनुसार पेन का उपयोग किया जाना चाहिए।
कारतूस लोड करने, सुई डालने और इंसुलिन इंजेक्शन लगाने के लिए पेन का उपयोग करने के लिए निर्माता के निर्देशों का सावधानीपूर्वक पालन किया जाना चाहिए।
कारतूस को पेन में डालने से पहले 1-2 घंटे के लिए कमरे के तापमान पर स्टोर करने की सिफारिश की जाती है।
उपयोग करने से पहले कार्ट्रिज को ध्यान से देखें। अगर घोल साफ, रंगहीन, पानी जैसा और दिखाई देने वाले कणों से मुक्त दिखाई दे तो ही इसका इस्तेमाल करें। उपयोग करने से पहले हिलाएं या मिलाएं नहीं।
हमेशा एक नए कार्ट्रिज का उपयोग करें यदि आप देखते हैं कि आपका रक्त शर्करा नियंत्रण अप्रत्याशित रूप से खराब हो गया है। ऐसा इसलिए है क्योंकि इंसुलिन ने अपनी कुछ प्रभावशीलता खो दी है। अगर आपको लगता है कि आपको लैंटस के साथ कोई समस्या हो सकती है, तो इसे अपने डॉक्टर या फार्मासिस्ट से जांचें।
इंजेक्शन से पहले विशेष ध्यान
उपयोग करने से पहले, सभी हवाई बुलबुले को हटा दें (पेन का उपयोग करने के लिए निर्देश देखें)। सुनिश्चित करें कि न तो शराब और न ही अन्य कीटाणुनाशक या अन्य पदार्थ इंसुलिन को दूषित करते हैं। खाली कारतूसों को फिर से न भरें या उनका पुन: उपयोग न करें। अन्य प्रकार के इंसुलिन को कार्ट्रिज में न जोड़ें। लैंटस को किसी अन्य इंसुलिन या दवा के साथ न मिलाएं, और इसे पतला न करें, क्योंकि ये प्रक्रियाएं लैंटस के काम करने के तरीके को बदल सकती हैं।
इंसुलिन पेन की समस्या?
पेन का उपयोग करने के लिए निर्माता के निर्देशों का संदर्भ लें।
यदि इंसुलिन पेन क्षतिग्रस्त हो जाता है या ठीक से काम नहीं करता है (यांत्रिक दोषों के कारण) तो इसे त्याग दिया जाना चाहिए और एक नया इंसुलिन पेन इस्तेमाल किया जाना चाहिए।
यदि इंसुलिन पेन अच्छी तरह से काम नहीं करता है, तो आप इंजेक्शन सिरिंज के साथ कारतूस से इंसुलिन खींच सकते हैं। इसलिए आपके पास इंजेक्शन सीरिंज और सुई भी उपलब्ध होनी चाहिए। हालांकि, केवल इंजेक्शन सीरिंज का उपयोग करें जो 100 इकाइयों के इंसुलिन की एकाग्रता के लिए अभिप्रेत हैं प्रति मिलीलीटर।
इंसुलिन का आदान-प्रदान
लैंटस और अन्य इंसुलिन के बीच मिश्रण से बचने के लिए आपको प्रत्येक इंजेक्शन से पहले हमेशा इंसुलिन लेबल की जांच करनी चाहिए।
यदि आपने बहुत अधिक लैंटस लिया है तो क्या करें?
यदि आप अपने से अधिक लैंटस का उपयोग करते हैं
- यदि आपने बहुत अधिक लैंटस का इंजेक्शन लगाया है, तो आपका रक्त शर्करा का स्तर बहुत कम हो सकता है (हाइपोग्लाइकेमिया)।
अपने रक्त शर्करा की बार-बार जाँच करें। सामान्य तौर पर, हाइपोग्लाइसीमिया को रोकने के लिए, आपको अधिक पर्याप्त भोजन खाने और अपने रक्त शर्करा को नियंत्रित करने की आवश्यकता होती है। हाइपोग्लाइसीमिया के इलाज के बारे में जानकारी के लिए, इस पत्रक के अंत में बॉक्स देखें।
यदि आप लैंटस का उपयोग करना भूल जाते हैं
- यदि आप लैंटस की एक खुराक भूल गए हैं या यदि आपने पर्याप्त इंसुलिन का इंजेक्शन नहीं लगाया है, तो आपका रक्त शर्करा का स्तर बहुत अधिक (हाइपरग्लाइकेमिया) हो सकता है। अपने रक्त शर्करा की बार-बार जाँच करें। हाइपरग्लाइकेमिया के इलाज के बारे में जानकारी के लिए इस पत्रक के अंत में बॉक्स देखें।
- भूली हुई खुराक की भरपाई के लिए दोहरी खुराक न लें।
यदि आप Lantus . लेना बंद कर देते हैं
इससे गंभीर हाइपरग्लेसेमिया (रक्त शर्करा का बहुत अधिक स्तर) और कीटोएसिडोसिस (रक्त में एसिड का निर्माण हो सकता है क्योंकि शरीर शर्करा के बजाय वसा को तोड़ रहा है)। बिना डॉक्टर की सलाह के लैंटस को बंद न करें, जो आपको बताएगा कि क्या करने की जरूरत है।
यदि इस दवा के उपयोग के बारे में आपके कोई और प्रश्न हैं, तो अपने डॉक्टर, फार्मासिस्ट या नर्स से पूछें।
लैंटस के दुष्प्रभाव क्या हैं?
सभी दवाओं की तरह, यह दवा दुष्प्रभाव पैदा कर सकती है, हालांकि हर किसी को यह नहीं मिलता है।
यदि आप देखते हैं कि आपके रक्त शर्करा का स्तर बहुत कम है (हाइपोग्लाइकेमिया), तो अपने रक्त शर्करा के स्तर को बढ़ाने के लिए तत्काल कार्रवाई करें (इस पत्रक के अंत में बॉक्स देखें)।
हाइपोग्लाइकेमिया (निम्न रक्त शर्करा का स्तर) बहुत गंभीर हो सकता है और इंसुलिन उपचार के साथ बहुत आम है (10 लोगों में 1 से अधिक को प्रभावित कर सकता है)। कम शर्करा का मतलब है कि पर्याप्त रक्त शर्करा नहीं है यदि आपका रक्त शर्करा का स्तर बहुत कम हो जाता है, तो आप पास कर सकते हैं बाहर (होश खोना)। गंभीर हाइपोग्लाइसेमिक एपिसोड मस्तिष्क क्षति का कारण बन सकते हैं और जीवन के लिए खतरा हो सकते हैं। अधिक जानकारी के लिए इस शीट के अंत में बॉक्स देखें।
गंभीर एलर्जी प्रतिक्रियाएं (1000 रोगियों में से 1 तक दुर्लभ हो सकती हैं): संकेतों में व्यापक त्वचा प्रतिक्रियाएं (पूरे शरीर में दाने और खुजली), त्वचा की गंभीर सूजन या श्लेष्मा झिल्ली (एंजियोएडेमा), डिस्पेनिया, निम्न रक्तचाप रक्तचाप शामिल हो सकते हैं। तेजी से दिल की धड़कन और पसीने के साथ।
इंसुलिन के लिए एक गंभीर एलर्जी प्रतिक्रिया जीवन के लिए खतरा हो सकती है। अपने चिकित्सक को तुरंत बताएं यदि आपको गंभीर एलर्जी के कोई लक्षण दिखाई देते हैं।
सामान्य रिपोर्ट किए गए दुष्प्रभाव (10 रोगियों में से 1 को प्रभावित कर सकते हैं)
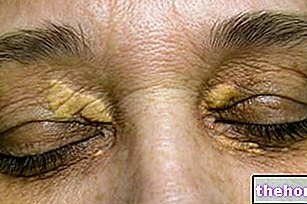
- इंजेक्शन स्थल पर त्वचा में परिवर्तन
यदि आप त्वचा के एक ही क्षेत्र में अक्सर इंसुलिन इंजेक्ट करते हैं, तो इस क्षेत्र में उपचर्म वसा ऊतक सिकुड़ सकता है (100 रोगियों में से एक को लिपोआट्रोफी प्रभावित कर सकता है) या कठोर (लिपोहाइपरट्रॉफी)। इंसुलिन पर्याप्त रूप से प्रभावी नहीं हो सकता है। इस प्रकार के त्वचा परिवर्तन को रोकने में मदद करने के लिए प्रत्येक इंजेक्शन की साइट बदलें।
- इंजेक्शन स्थल पर त्वचा और एलर्जी प्रतिक्रियाएं
लक्षणों में लालिमा, इंजेक्शन लगाने पर असामान्य रूप से गंभीर दर्द, खुजली, पित्ती, सूजन और सूजन शामिल हो सकते हैं। ये प्रतिक्रियाएं इंजेक्शन स्थल के आसपास के क्षेत्र में फैल सकती हैं। अधिकांश मामूली इंसुलिन प्रतिक्रियाएं आमतौर पर कुछ दिनों या हफ्तों के भीतर चली जाती हैं।
रिपोर्ट किए गए दुर्लभ दुष्प्रभाव (1,000 रोगियों में 1 को प्रभावित कर सकते हैं)
- नेत्र संबंधी प्रतिक्रियाएं
रक्त शर्करा के स्तर में एक उल्लेखनीय परिवर्तन (सुधार या बिगड़ना) अस्थायी रूप से दृष्टि को परेशान कर सकता है। यदि आपको प्रोलिफेरेटिव रेटिनोपैथी (मधुमेह से जुड़ी एक आंख की बीमारी) है, तो गंभीर हाइपोग्लाइकेमिक एपिसोड से दृष्टि का अस्थायी नुकसान हो सकता है।
- प्रणालीगत विकृति
दुर्लभ मामलों में, इंसुलिन उपचार से बछड़ों और टखनों की सूजन के साथ शरीर में पानी की अवधारण में अस्थायी वृद्धि हो सकती है।
रिपोर्ट किए गए बहुत ही दुर्लभ दुष्प्रभाव (10,000 रोगियों में से 1 को प्रभावित कर सकते हैं)
बहुत ही दुर्लभ मामलों में, डिस्गेसिया (स्वाद की गड़बड़ी) और मायलगिया (मांसपेशियों में दर्द) हो सकता है।
बच्चों और किशोरों में उपयोग करें
सामान्य तौर पर, 18 वर्ष और उससे कम उम्र के बच्चों और किशोरों में दुष्प्रभाव वयस्कों में देखे गए समान हैं।
इंजेक्शन साइट प्रतिक्रियाओं (इंजेक्शन साइट दर्द, इंजेक्शन साइट प्रतिक्रिया) और त्वचा प्रतिक्रियाओं (लालिमा, पित्ताशय) की रिपोर्ट वयस्कों की तुलना में 18 वर्ष और उससे कम उम्र के बच्चों और किशोरों में अपेक्षाकृत अधिक बार होती थी।
2 वर्ष से कम उम्र के बच्चों में कोई अनुभव नहीं है।
साइड इफेक्ट की रिपोर्टिंग
यदि आपको कोई साइड इफेक्ट मिलता है, तो अपने डॉक्टर या फार्मासिस्ट से बात करें इसमें कोई भी संभावित दुष्प्रभाव शामिल हैं जो इस पत्रक में सूचीबद्ध नहीं हैं। आप परिशिष्ट V में सूचीबद्ध राष्ट्रीय रिपोर्टिंग प्रणाली के माध्यम से सीधे साइड इफेक्ट की रिपोर्ट कर सकते हैं। साइड इफेक्ट की रिपोर्ट करके आप इस दवा की सुरक्षा के बारे में अधिक जानकारी प्रदान करने में मदद कर सकते हैं।
समाप्ति और अवधारण
इस दवा को बच्चों की नजर और पहुंच से दूर रखें।
"EXP" / "Exp" के बाद कार्टन और शीशी के लेबल पर बताई गई समाप्ति तिथि के बाद इस दवा का उपयोग न करें। समाप्ति तिथि उस महीने के अंतिम दिन को संदर्भित करती है।
बरकरार कारतूस
एक रेफ्रिजरेटर (2 डिग्री सेल्सियस-8 डिग्री सेल्सियस) में स्टोर करें। फ्रीज न करें या फ्रीजर या रेफ्रिजेरेटेड बैग के सीधे संपर्क में न रखें। दवा को प्रकाश से बचाने के लिए कार्ट्रिज को बाहरी कार्टन में स्टोर करें।
उपयोग में कारतूस
उपयोग में आने वाले कार्ट्रिज (इंसुलिन पेन में) या अतिरिक्त के रूप में रखे गए 30 डिग्री सेल्सियस से अधिक के तापमान पर और सीधे गर्मी या सीधी रोशनी से दूर 4 सप्ताह तक संग्रहीत किए जा सकते हैं। आप जिस कार्ट्रिज का उपयोग कर रहे हैं उसे रेफ्रिजरेटर में संग्रहित नहीं किया जाना चाहिए। इस अवधि के बाद इसका इस्तेमाल न करें।
लैंटस का प्रयोग न करें यदि आप अंदर कण देखते हैं लैंटस का प्रयोग केवल तभी करें जब घोल साफ, रंगहीन और पानी के समान दिखाई दे।
अपशिष्ट जल या घरेलू कचरे के माध्यम से कोई भी दवा न फेंके। अपने फार्मासिस्ट से उन दवाओं को फेंकने के लिए कहें जिनका आप अब उपयोग नहीं करते हैं। इससे पर्यावरण की रक्षा करने में मदद मिलेगी।
लैंटस में क्या शामिल है
- सक्रिय संघटक इंसुलिन ग्लार्गिन है। समाधान के प्रत्येक मिलीलीटर में 100 यूनिट इंसुलिन ग्लार्गिन (3.64 मिलीग्राम के बराबर) होता है।
- अन्य सामग्री हैं: जिंक क्लोराइड, मेटा-क्रेसोल, ग्लिसरॉल, सोडियम हाइड्रॉक्साइड (पीएच समायोजन के लिए) (खंड "लैंटस के कुछ घटकों के बारे में महत्वपूर्ण जानकारी" देखें), हाइड्रोक्लोरिक एसिड (पीएच समायोजन के लिए) और इंजेक्शन के लिए पानी।
लैंटस कैसा दिखता है और पैक की सामग्री
एक कारतूस में इंजेक्शन के लिए लैंटस 100 यूनिट / एमएल समाधान एक स्पष्ट और रंगहीन समाधान है।
लैंटस विशेष रूप से केवल पेन के साथ उपयोग करने के लिए डिज़ाइन किए गए कार्ट्रिज में आता है: ऑप्टिपेन, क्लिकस्टार, टैक्टिपेन, ऑटोपेन 24, ऑलस्टार या जूनियरस्टार। प्रत्येक कारतूस में इंजेक्शन के लिए 3 मिली घोल (300 यूनिट के बराबर) इंसुलिन होता है
1, 3, 4, 5, 6, 8, 9 और 10 कारतूस के पैक।
सभी पैक आकारों की बिक्री नहीं की जा सकती है।
हाइपरग्लाइसीमिया और हाइपोग्लाइसीमिया
हमेशा कुछ चीनी अपने साथ रखें (कम से कम 20 ग्राम)।
यह इंगित करने के लिए कि आप मधुमेह के रोगी हैं, जानकारी अपने साथ लाएं।
HYPERGLYCEMIA (उच्च रक्त शर्करा का स्तर) यदि आपका रक्त शर्करा का स्तर बहुत अधिक है (हाइपरग्लाइकेमिया), तो हो सकता है कि आपने पर्याप्त इंसुलिन का इंजेक्शन न लगाया हो।
हाइपरग्लेसेमिया क्यों होता है?
उदाहरणों में शामिल:
- इंसुलिन का इंजेक्शन नहीं लगाया है या इसकी अपर्याप्त मात्रा में प्रशासित किया है या जब इंसुलिन कम प्रभावी हो जाता है, उदाहरण के लिए क्योंकि यह सही ढंग से संग्रहीत नहीं है,
- सामान्य से कम व्यायाम कर रहे हैं, या विशेष रूप से तनावग्रस्त हैं (भावनात्मक या शारीरिक रूप से), या चोट, सर्जरी, संक्रमण या बुखार के मामलों में,
- आप कुछ अन्य दवाएं ले रहे हैं या ले रहे हैं (अनुभाग देखें, "लैंटस और अन्य दवाएं")।
हाइपरग्लेसेमिया चेतावनी लक्षण
प्यास, पेशाब करने की बढ़ती आवश्यकता, कमजोरी, शुष्क त्वचा, चेहरे की लाली, भूख न लगना, निम्न रक्तचाप, तेज़ दिल की धड़कन, और मूत्र में ग्लूकोज या कीटोन निकायों की उपस्थिति। पेट में दर्द, गहरी और तेज़ साँस लेना, उनींदापन या यहाँ तक कि ज्ञान की हानि इंसुलिन की कमी के परिणामस्वरूप एक गंभीर स्थिति (कीटोएसिडोसिस) का संकेत दे सकती है
हाइपरग्लेसेमिया के मामले में आपको क्या करना चाहिए?
उपरोक्त लक्षणों में से कोई भी होने पर जितनी जल्दी हो सके केटोन निकायों के लिए अपने रक्त शर्करा और मूत्र की जांच करें। गंभीर हाइपरग्लाइकेमिया या केटोएसिडोसिस का इलाज हमेशा आपके डॉक्टर द्वारा किया जाना चाहिए, आमतौर पर अस्पताल की सेटिंग में।
हाइपोग्लाइकेमिया (निम्न रक्त शर्करा का स्तर)
यदि आपका रक्त शर्करा का स्तर बहुत कम हो जाता है, तो आप होश खो सकते हैं। गंभीर हाइपोग्लाइसेमिक एपिसोड से दिल का दौरा या मस्तिष्क क्षति हो सकती है और यह जीवन के लिए खतरा हो सकता है। आपको आमतौर पर यह पहचानने में सक्षम होना चाहिए कि आपका रक्त शर्करा का स्तर कब बहुत कम हो रहा है ताकि आप पर्याप्त सावधानी बरत सकें।
हाइपोग्लाइसीमिया क्यों होता है?
उदाहरणों में शामिल:
- बहुत अधिक इंसुलिन इंजेक्ट किया,
- मिस्ड या विलंबित भोजन,
- पर्याप्त नहीं खा रहा है, या उपभोग किए गए भोजन में सामान्य रूप से खपत की तुलना में कम कार्बोहाइड्रेट होता है (कार्बोहाइड्रेट चीनी और चीनी जैसे पदार्थ होते हैं, हालांकि, कृत्रिम मिठास कार्बोहाइड्रेट नहीं होते हैं),
- उल्टी या दस्त के कारण खोया कार्बोहाइड्रेट,
- मादक पेय पीते हैं, खासकर यदि आप कम खा रहे हैं,
- सामान्य से अधिक व्यायाम कर रहे हैं, या एक अलग प्रकार की शारीरिक गतिविधि कर रहे हैं,
- चोट, सर्जरी या तनाव से उबर रहा है,
- किसी बीमारी या बुखार से उबरना,
- आप कुछ अन्य दवाएं ले रहे हैं या ले रहे हैं (अनुभाग देखें, "लैंटस और अन्य दवाएं")।
हाइपोग्लाइसीमिया भी अधिक आसानी से हो सकता है यदि
- आप अपने इंसुलिन उपचार की शुरुआत में हैं या एक अलग प्रकार के इंसुलिन पर स्विच कर चुके हैं, (जब आप पिछले बेसल इंसुलिन से लैंटस में स्विच करते हैं, यदि हाइपोग्लाइकेमिया होता है, तो यह रात की तुलना में सुबह में होने की अधिक संभावना है),
- रक्त शर्करा का स्तर लगभग सामान्य है या परिवर्तन दिखाता है
- त्वचा का वह क्षेत्र जहां इंसुलिन इंजेक्ट किया जाता है, बदल गया है (उदाहरण के लिए जांघ से ऊपरी बांह तक),
- गंभीर गुर्दे या जिगर की बीमारी से पीड़ित हैं, या हाइपोथायरायडिज्म जैसी अन्य बीमारियों से पीड़ित हैं।
हाइपोग्लाइसीमिया के चेतावनी लक्षण
- जीव में
लक्षणों के उदाहरण जो इंगित करते हैं कि रक्त शर्करा का स्तर बहुत अधिक या बहुत तेज़ी से गिर रहा है: पसीना, चिपचिपी त्वचा, चिंता, तेज़ दिल की धड़कन, उच्च रक्तचाप, धड़कन और अनियमित दिल की धड़कन। ये लक्षण अक्सर उन लोगों की तुलना में पहले विकसित हो सकते हैं जो मस्तिष्क के शर्करा के स्तर में कमी का संकेत देते हैं।
- मस्तिष्क में
लक्षणों के उदाहरण जो मस्तिष्क के शर्करा के स्तर में कमी का संकेत देते हैं: सिरदर्द, अतृप्त भूख, मतली, उल्टी, थकान, उनींदापन, नींद की गड़बड़ी, बेचैनी, आक्रामकता, ध्यान केंद्रित करने में कठिनाई, प्रतिक्रिया करने की क्षमता में कमी, उदास मनोदशा, भ्रम, कठिनाई भाषण (कभी-कभी वाचाघात), दृश्य गड़बड़ी, कंपकंपी, पक्षाघात, संवेदी गड़बड़ी (पेरेस्टेसिया), मुंह में झुनझुनी और सुन्नता, चक्कर आना, आत्म-नियंत्रण की हानि, खुद को प्रदान करने में असमर्थता, दौरे, चेतना की हानि।
हाइपोग्लाइसीमिया ("चेतावनी के लक्षण") की स्थिति के पहले लक्षण भिन्न हो सकते हैं, कम स्पष्ट या पूरी तरह से अनुपस्थित हो सकते हैं
- यदि आप बुजुर्ग हैं, लंबे समय से मधुमेह है या एक निश्चित प्रकार के तंत्रिका संबंधी रोग (मधुमेह स्वायत्त न्यूरोपैथी) से पीड़ित हैं,
- हाल ही में हाइपोग्लाइसेमिक प्रकरण के बाद (उदाहरण के लिए एक दिन पहले) या यदि हाइपोग्लाइकेमिया धीरे-धीरे प्रकट होता है,
- यदि आपका रक्त शर्करा का स्तर लगभग सामान्य है या कम से कम काफी सुधार हुआ है,
- यदि आपने हाल ही में "पशु इंसुलिन से" मानव इंसुलिन जैसे लैंटस में स्विच किया है,
- यदि आप कुछ अन्य दवाएं ले रहे हैं या ले रहे हैं (अनुभाग देखें, "लैंटस और अन्य दवाएं")
इन मामलों में, गंभीर हाइपोग्लाइसीमिया (बेहोशी के साथ भी) इसे समय पर पहचाने बिना विकसित हो सकता है। इसलिए, आप हाइपोग्लाइसीमिया के चेतावनी लक्षणों के बारे में सीखते हैं। यदि आवश्यक हो, तो अधिक बार रक्त शर्करा की जांच से हल्के हाइपोग्लाइकेमिक एपिसोड की पहचान करने में मदद मिल सकती है जो अन्यथा किसी का ध्यान नहीं जा सकते हैं। यदि आप हाइपोग्लाइसीमिया के चेतावनी लक्षणों को पहचानने में असमर्थ हैं। "हाइपोग्लाइसीमिया, उन सभी स्थितियों से बचें। (जैसे कार चलाना) जो हाइपोग्लाइसीमिया के कारण आपके और दूसरों के लिए जोखिम भरा हो सकता है।
हाइपोग्लाइकेमिया के मामले में आपको क्या करना चाहिए?
- इंसुलिन का इंजेक्शन न लगाएं। तुरंत 10-20 ग्राम चीनी, जैसे ग्लूकोज, चीनी के टुकड़े या चीनी-मीठा पेय लें। चेतावनी: कृत्रिम मिठास और कृत्रिम मिठास वाले खाद्य पदार्थ (जैसे आहार पेय) हाइपोग्लाइसीमिया के इलाज में मदद नहीं करते हैं।
- इस बिंदु पर, आप ऐसे भोजन का सेवन करते हैं जो लंबे समय तक (जैसे ब्रेड या पास्ता) रक्त में शर्करा की रिहाई का कारण बन सकता है। आपके डॉक्टर या नर्स को इन उपायों के बारे में आपसे पहले ही चर्चा कर लेनी चाहिए। हाइपोग्लाइकेमिया के सामान्यीकरण में देरी हो सकती है क्योंकि लैंटस की कार्रवाई की अवधि लंबी होती है।
- यदि एक और हाइपोग्लाइसीमिया होता है, तो फिर से 10-20 ग्राम चीनी लें।
- जैसे ही आपको लगे कि आपके हाइपोग्लाइकेमिया को नियंत्रित नहीं किया जा सकता है या यह फिर से होता है, तो अपने डॉक्टर से बात करें।
अपने करीबी रिश्तेदारों, दोस्तों और सहकर्मियों को बताएं कि:
यदि आप निगलने में असमर्थ हैं या यदि आप होश खो देते हैं, तो आपको "ग्लूकोज या ग्लूकागन (एक दवा जो रक्त शर्करा के स्तर को बढ़ाती है) का इंजेक्शन लेना चाहिए। ये इंजेक्शन उचित हैं, भले ही आप सुनिश्चित न हों कि यह हुआ है। एक हाइपोग्लाइसेमिक घटना .
चीनी लेने के तुरंत बाद आपको अपने रक्त शर्करा की जांच करनी चाहिए ताकि यह पुष्टि हो सके कि हाइपोग्लाइकेमिक प्रकरण चल रहा है।
स्रोत पैकेज पत्रक: एआईएफए (इतालवी मेडिसिन एजेंसी)। सामग्री जनवरी 2016 में प्रकाशित हुई। हो सकता है कि मौजूद जानकारी अप-टू-डेट न हो।
सबसे अप-टू-डेट संस्करण तक पहुंचने के लिए, एआईएफए (इतालवी मेडिसिन एजेंसी) वेबसाइट तक पहुंचने की सलाह दी जाती है। अस्वीकरण और उपयोगी जानकारी।
01.0 औषधीय उत्पाद का नाम
एक कारतूस में इंजेक्शन के लिए लैंटस 100 यूनिट / एमएल समाधान
02.0 गुणात्मक और मात्रात्मक संरचना
प्रत्येक एमएल में 100 यूनिट इंसुलिन ग्लार्गिन (3.64 मिलीग्राम के बराबर) होता है।
प्रत्येक कारतूस में इंजेक्शन के लिए 3 मिलीलीटर घोल होता है, जो 300 इकाइयों के बराबर होता है।
इंसुलिन ग्लार्गिन को पुनः संयोजक डीएनए तकनीक द्वारा निर्मित किया जाता है इशरीकिया कोली.
Excipients की पूरी सूची के लिए, खंड ६.१ देखें।
03.0 फार्मास्युटिकल फॉर्म
इंजेक्शन योग्य घोल।
स्पष्ट और रंगहीन समाधान।
04.0 नैदानिक सूचना
04.1 चिकित्सीय संकेत
2 वर्ष की आयु से वयस्कों, किशोरों और बच्चों में मधुमेह मेलेटस का उपचार।
०४.२ खुराक और प्रशासन की विधि
मात्रा बनाने की विधि
लैंटस में इंसुलिन ग्लार्गिन, एक इंसुलिन एनालॉग होता है, और इसकी लंबी अवधि की कार्रवाई होती है।
लैंटस दिन में एक बार, दिन में किसी भी समय लेकिन हमेशा एक ही समय पर दिया जाना चाहिए।
लैंटस की खुराक (खुराक और प्रशासन का समय) को व्यक्तिगत रूप से अनुकूलित किया जाना चाहिए। टाइप 2 डायबिटीज मेलिटस के रोगियों को लैंटस को मौखिक रूप से सक्रिय मधुमेह विरोधी दवाओं के साथ दिया जा सकता है।
इस दवा की शक्ति इकाइयों में व्यक्त की गई है। ये इकाइयाँ केवल लैंटस को संदर्भित करती हैं और अन्य इंसुलिन एनालॉग्स की शक्ति को व्यक्त करने के लिए उपयोग की जाने वाली IU या इकाइयों के अनुरूप नहीं हैं (खंड 5.1 देखें)।
विशेष आबादी
बुजुर्ग आबादी (≥ 65 वर्ष)
बुजुर्गों में, गुर्दे के कार्य में प्रगतिशील गिरावट से इंसुलिन की मांग में लगातार कमी आ सकती है।
किडनी खराब
गुर्दे की कमी वाले रोगियों में इंसुलिन निकासी कम होने के कारण इंसुलिन की आवश्यकता कम हो सकती है।
यकृत अपर्याप्तता
बिगड़ा हुआ ग्लूकोनोजेनेसिस और कम इंसुलिन चयापचय के कारण यकृत अपर्याप्तता वाले रोगियों में इंसुलिन की आवश्यकताएं कम हो सकती हैं।
बाल चिकित्सा जनसंख्या
2 साल और उससे अधिक उम्र के किशोरों और बच्चों में लैंटस की प्रभावकारिता और सुरक्षा का प्रदर्शन किया गया है। 2 साल से कम उम्र के बच्चों में लैंटस का अध्ययन नहीं किया गया है।
अन्य इंसुलिन से लैंटस में स्विच करना
लैंटस के एक आहार के साथ एक मध्यवर्ती-अभिनय या लंबे समय तक अभिनय करने वाले इंसुलिन आहार को प्रतिस्थापित करते समय, बेसल इंसुलिन खुराक में बदलाव की आवश्यकता हो सकती है और सहवर्ती एंटीडायबिटिक उपचार (अतिरिक्त इंसुलिन प्रशासन की खुराक और समय) को समायोजित किया जाना चाहिए। नियमित मानव या तेज -एक्टिंग इंसुलिन एनालॉग्स या ओरल एंटीडायबिटिक दवाओं की खुराक)।
निशाचर और सुबह के हाइपोग्लाइकेमिया के जोखिम को कम करने के लिए, जो रोगी अपने बेसल इंसुलिन आहार को एनपीएच इंसुलिन से दिन में दो बार लैंटस में बदलते हैं, उन्हें उपचार के पहले कुछ हफ्तों के दौरान अपनी दैनिक बेसल इंसुलिन खुराक को 20-30% तक कम करने की आवश्यकता होगी। पहले कुछ हफ्तों के दौरान, भोजन से पहले इंसुलिन में वृद्धि से कम से कम आंशिक रूप से कमी की भरपाई की जानी चाहिए; इस अवधि के बाद शासन को व्यक्तिगत रूप से समायोजित करना होगा।
जैसा कि अन्य इंसुलिन एनालॉग्स के मामले में होता है, मानव इंसुलिन के प्रति एंटीबॉडी की उपस्थिति के कारण इंसुलिन की उच्च खुराक के साथ इलाज करने वाले मरीज़ लैंटस के साथ इलाज करने पर बेहतर इंसुलिन प्रतिक्रिया दिखा सकते हैं।
एक प्रकार के इंसुलिन से दूसरे में संक्रमण के दौरान और उसके बाद पहले कुछ हफ्तों में बार-बार चयापचय जांच की सिफारिश की जाती है।
ऐसा हो सकता है कि बेहतर चयापचय नियंत्रण और परिणामस्वरूप इंसुलिन संवेदनशीलता में वृद्धि के कारण, एक और खुराक समायोजन की आवश्यकता हो सकती है। खुराक समायोजन भी आवश्यक हो सकता है, उदाहरण के लिए, रोगी का वजन या रोगी का वजन बदलता है। जीवन शैली, प्रशासन का समय या अन्य ऐसी परिस्थितियाँ जो हाइपो- या हाइपरग्लाइकेमिया के प्रति संवेदनशीलता में वृद्धि का कारण बन सकती हैं (देखें खंड 4.4)।
प्रशासन का तरीका
लैंटस को चमड़े के नीचे प्रशासित किया जाता है।
लैंटस को अंतःशिरा रूप से प्रशासित नहीं किया जाना चाहिए। लैंटस की कार्रवाई की लंबी अवधि चमड़े के नीचे के ऊतक में इसके इंजेक्शन पर निर्भर करती है। खुराक का अंतःशिरा प्रशासन जो आमतौर पर उपचर्म रूप से उपयोग किया जाता है, गंभीर हाइपोग्लाइकेमिया का कारण बन सकता है।
पेट की दीवार, डेल्टोइड मांसपेशी या जांघ में लैंटस के प्रशासन के बाद सीरम इंसुलिन या ग्लूकोज के स्तर में कोई नैदानिक रूप से प्रासंगिक अंतर नहीं हैं। एक इंजेक्शन और अगले के बीच चुने हुए क्षेत्र के भीतर इंजेक्शन साइटों को घुमाना आवश्यक है।
लैंटस को किसी अन्य प्रकार के इंसुलिन के साथ मिश्रित या पतला नहीं करना चाहिए। इसे मिलाकर या पतला करके, इसकी अवधि / क्रिया प्रोफ़ाइल को बदला जा सकता है और मिश्रण से यह अवक्षेपित हो सकता है।
उपयोग के बारे में अधिक जानकारी के लिए, खंड 6.6 देखें।
04.3 मतभेद
सक्रिय पदार्थ या धारा 6.1 में सूचीबद्ध किसी भी अंश के लिए अतिसंवेदनशीलता।
04.4 उपयोग के लिए विशेष चेतावनी और उचित सावधानियां
मधुमेह केटोएसिडोसिस के उपचार में लैंटस पसंद का इंसुलिन नहीं है। ऐसे मामलों में, इसके बजाय नियमित रूप से प्रशासित इंसुलिन की सिफारिश की जाती है।
यदि ग्लाइसेमिक नियंत्रण इष्टतम नहीं है या यदि रोगी हाइपरग्लाइसेमिक या हाइपोग्लाइसेमिक एपिसोड की प्रवृत्ति प्रदर्शित करता है, तो रोगी के निर्धारित उपचार आहार, इंजेक्शन साइटों और तकनीकों का पालन, पेन और पेन सिस्टम के उपयोग की समीक्षा की जानी चाहिए। अन्य सभी प्रासंगिक कारकों पर विचार करने से पहले एक खुराक समायोजन।
एक मरीज को दूसरे प्रकार या इंसुलिन के ब्रांड में बदलना सख्त चिकित्सकीय देखरेख में किया जाना चाहिए। ताकत, ब्रांड (निर्माता), प्रकार (नियमित, एनपीएच, धीमी, लंबी-अभिनय, आदि), मूल (पशु, मानव, मानव इंसुलिन एनालॉग) और / या तैयारी की विधि में परिवर्तन के लिए खुराक समायोजन की आवश्यकता हो सकती है।
इंसुलिन के प्रशासन से एंटी-इंसुलिन एंटीबॉडी का निर्माण हो सकता है। दुर्लभ मामलों में, ऐसे इंसुलिन एंटीबॉडी की उपस्थिति के लिए हाइपरग्लाइसेमिया या हाइपोग्लाइसीमिया की प्रवृत्ति को ठीक करने के लिए इंसुलिन खुराक के समायोजन की आवश्यकता हो सकती है (देखें खंड 4.8 )।
हाइपोग्लाइसीमिया
हाइपोग्लाइकेमिक घटनाओं की आवृत्ति उपयोग किए जाने वाले विभिन्न प्रकार के इंसुलिन की क्रिया प्रोफ़ाइल पर निर्भर करती है और इसलिए उपचार के नियम बदलने पर बदल सकती है। लैंटस के साथ बढ़े हुए बेसल इंसुलिन सेवन के कारण, हाइपोग्लाइकेमिया रात में कम बार और सुबह जल्दी हो सकता है।
विशेष सावधानी बरती जानी चाहिए और उन रोगियों में अधिक बार रक्त शर्करा की निगरानी की सिफारिश की जाती है जिनमें हाइपोग्लाइकेमिक एपिसोड विशेष नैदानिक प्रासंगिकता के हो सकते हैं, उदाहरण के लिए कोरोनरी धमनियों या मस्तिष्क की आपूर्ति करने वाली रक्त वाहिकाओं के महत्वपूर्ण स्टेनोसिस वाले रोगियों में (हृदय या मस्तिष्क संबंधी जटिलताओं का जोखिम) हाइपोग्लाइसीमिया), साथ ही साथ प्रोलिफ़ेरेटिव रेटिनोपैथी वाले रोगियों में, विशेष रूप से यदि उनका फोटोकैग्यूलेशन (हाइपोग्लाइसीमिया के बाद क्षणिक अमोरोसिस का जोखिम) के साथ इलाज नहीं किया जाता है।
मरीजों को उन परिस्थितियों को पहचानने में सक्षम होना चाहिए जिनमें हाइपोग्लाइसीमिया के चेतावनी लक्षण कम हो गए हैं। हाइपोग्लाइसीमिया के चेतावनी लक्षण बदल सकते हैं, कुछ जोखिम समूहों में कम ध्यान देने योग्य या अनुपस्थित हो सकते हैं। इनमें मरीज शामिल हैं:
- ग्लाइसेमिक नियंत्रण में उल्लेखनीय सुधार के साथ,
- जिसमें हाइपोग्लाइसीमिया धीरे-धीरे विकसित होता है,
- वरिष्ठ नागरिकों,
- जिन्होंने "पशु इंसुलिन से" मानव इंसुलिन में स्विच किया है,
- स्वायत्त न्यूरोपैथी के साथ,
- मधुमेह के लंबे इतिहास के साथ,
- मानसिक विकारों से पीड़ित,
- जो एक ही समय में कुछ अन्य दवाओं से उपचार प्राप्त कर रहे हों (खंड 4.5 देखें)।
रोगी को इसके बारे में पता होने से पहले ऐसी स्थितियां गंभीर हाइपोग्लाइसीमिया (और चेतना की संभावित हानि) का कारण बन सकती हैं।
इंसुलिन ग्लार्गिन के चमड़े के नीचे के प्रशासन के लंबे समय तक प्रभाव हाइपोग्लाइकेमिया के सामान्यीकरण में देरी कर सकते हैं।
यदि सामान्य या कम ग्लाइकोसिलेटेड हीमोग्लोबिन मान देखे जाते हैं, तो हाइपोग्लाइकेमिया के आवर्तक, अपरिचित (विशेषकर रात) एपिसोड की संभावना पर विचार किया जाना चाहिए।
हाइपोग्लाइसीमिया के जोखिम को कम करने के लिए रोगी खुराक और आहार आहार का पालन, सही इंसुलिन प्रशासन और हाइपोग्लाइसेमिक लक्षणों की पहचान आवश्यक है। हाइपोग्लाइसीमिया के लिए संवेदनशीलता बढ़ाने वाले कारकों को विशेष रूप से सावधानीपूर्वक निगरानी की आवश्यकता होती है और खुराक को समायोजित करने की आवश्यकता हो सकती है। इन कारकों में शामिल हैं:
- इंजेक्शन क्षेत्र की भिन्नता,
- इंसुलिन संवेदनशीलता में सुधार (उदाहरण के लिए, तनाव को दूर करके),
- असामान्य, बढ़ा हुआ या लंबे समय तक शारीरिक व्यायाम,
- अंतःक्रियात्मक गड़बड़ी (जैसे उल्टी, दस्त),
- अपर्याप्त भोजन का सेवन,
- भोजन की कमी,
- शराब की खपत,
- अंतःस्रावी तंत्र के असंबद्ध विकार (उदाहरण के लिए, हाइपोथायरायडिज्म में और एड्रेनोकोर्टिकल और पूर्वकाल पिट्यूटरी अपर्याप्तता में),
- कुछ अन्य दवाओं के साथ सहवर्ती उपचार।
अंतःक्रियात्मक बीमारियां
अंतःक्रियात्मक बीमारियों के लिए गहन चयापचय निगरानी की आवश्यकता होती है। कुछ मामलों में कीटोन्स के लिए मूत्र परीक्षण करने की सलाह दी जाती है और अक्सर इंसुलिन की खुराक को समायोजित करना आवश्यक होता है। इंसुलिन की मांग आमतौर पर बढ़ जाती है। टाइप 1 मधुमेह के रोगियों को कार्बोहाइड्रेट का नियमित सेवन करना चाहिए, भले ही वे कम मात्रा में हों, भले ही वे कम खाते हों या खाने में असमर्थ हों, या उल्टी आदि करते हों। और उन्हें कभी भी इंसुलिन प्रशासन को पूरी तरह से बंद नहीं करना चाहिए।
लैंटस कार्ट्रिज के साथ उपयोग के लिए पेन
लैंटस कार्ट्रिज का उपयोग केवल निम्नलिखित पेन के साथ किया जाना चाहिए: ऑप्टिपेन, क्लिकस्टार, टैक्टिपेन, ऑटोपेन 24 और ऑलस्टार और किसी अन्य रीफिल करने योग्य पेन के साथ उपयोग नहीं किया जाना चाहिए क्योंकि खुराक की सटीकता केवल सूचीबद्ध पेन के साथ स्थापित की गई है।
आपके देश में सभी पेन का विपणन नहीं किया जा सकता है।
दवा प्रशासन त्रुटियाँ
दवा त्रुटियों की सूचना मिली है जिसमें अन्य इंसुलिन, विशेष रूप से तेजी से इंसुलिन, गलती से इंसुलिन ग्लार्गिन के स्थान पर प्रशासित किया गया है। इंसुलिन ग्लार्गिन और अन्य इंसुलिन के बीच दवा त्रुटियों से बचने के लिए प्रत्येक इंजेक्शन से पहले इंसुलिन लेबल की हमेशा जांच की जानी चाहिए।
पियोग्लिटाज़ोन के साथ लैंटस का संयोजन
दिल की विफलता के मामलों की सूचना दी गई है जब पियोग्लिटाज़ोन का उपयोग इंसुलिन के साथ संयोजन में किया गया था, विशेष रूप से हृदय की विफलता के जोखिम वाले रोगियों में। पियोग्लिटाज़ोन और लैंटस के संयोजन के साथ उपचार स्थापित करते समय इसे ध्यान में रखा जाना चाहिए। यदि संयोजन का उपयोग किया जाता है, तो रोगियों को दिल की विफलता, वजन बढ़ने और एडिमा के लक्षणों और लक्षणों के लिए देखा जाना चाहिए।
यदि हृदय संबंधी लक्षणों में कोई गिरावट आती है तो पियोग्लिटाज़ोन को बंद कर देना चाहिए।
04.5 अन्य औषधीय उत्पादों और अन्य प्रकार की बातचीत के साथ बातचीत
कुछ पदार्थों का सहवर्ती प्रशासन ग्लूकोज चयापचय को प्रभावित करता है और इंसुलिन ग्लार्गिन खुराक के समायोजन की आवश्यकता हो सकती है।
पदार्थ जो रक्त शर्करा को कम करने वाले प्रभाव और हाइपोग्लाइकेमिया की संवेदनशीलता को बढ़ा सकते हैं, उनमें मौखिक एंटीडायबिटिक दवाएं, एंजियोटेंसिन परिवर्तित एंजाइम (एसीई) अवरोधक, डिसोपाइरामाइड, फाइब्रेट्स, फ्लुओक्सेटीन, मोनोमाइन ऑक्सीडेज (एमएओ) अवरोधक, पेंटोक्सिफाइलाइन, प्रोपोक्सीफीन, सैलिसिलेट्स और सल्फोनामाइड एंटीबायोटिक्स शामिल हैं।
हाइपोग्लाइसेमिक प्रभाव को कम करने वाले पदार्थों में शामिल हैं: कॉर्टिकोस्टेरॉइड्स, डैनाज़ोल, डायज़ोक्साइड, मूत्रवर्धक, ग्लूकागन, आइसोनियाज़िड, एस्ट्रोजेन और प्रोजेस्टिन, फेनोथियाज़िन डेरिवेटिव, सोमैट्रोपिन, सहानुभूति दवाएं (जैसे एपिनेफ्रिन [एड्रेनालाईन], सल्बुटामोल, टेरबुटालाइन), हार्मोन (एटिपिकल एंटीसाइकोटिक दवाएं) उदाहरण के लिए क्लोज़ापाइन और ओलानज़ापाइन) और प्रोटीज़ अवरोधक।
बीटा-ब्लॉकर्स, क्लोनिडीन, लिथियम साल्ट या अल्कोहल इंसुलिन के रक्त शर्करा को कम करने वाले प्रभाव को प्रबल या कम कर सकते हैं। पेंटामिडाइन हाइपोग्लाइसीमिया का कारण बन सकता है, जिसके बाद कभी-कभी हाइपरग्लेसेमिया हो सकता है।
इसके अलावा, बीटा-ब्लॉकर्स, क्लोनिडाइन, गुआनेथिडाइन और रेसरपाइन जैसी सहानुभूतिपूर्ण दवाओं के प्रभाव में, एड्रीनर्जिक काउंटर-विनियमन के संकेत कम या अनुपस्थित हो सकते हैं।
04.6 गर्भावस्था और स्तनपान
गर्भावस्था
इंसुलिन ग्लार्गिन के लिए, नियंत्रित नैदानिक परीक्षणों में उजागर गर्भधारण पर कोई नैदानिक डेटा उपलब्ध नहीं है।
विपणन किए गए औषधीय उत्पाद के संपर्क में आने वाली गर्भवती महिलाओं (300 और 1000 गर्भावस्था के परिणामों के बीच) पर सीमित मात्रा में डेटा न तो गर्भावस्था पर कोई प्रतिकूल प्रभाव डालता है और न ही इंसुलिन ग्लार्गिन के भ्रूण और नवजात स्वास्थ्य पर कोई विकृति या विषाक्तता का संकेत देता है।
पशु डेटा प्रजनन विषाक्तता का संकेत नहीं देते हैं।
यदि आवश्यक हो तो गर्भावस्था के दौरान लैंटस का उपयोग करने पर विचार किया जा सकता है।
यह आवश्यक है कि पहले से मौजूद या गर्भवती मधुमेह के रोगी अपनी गर्भावस्था के दौरान संतोषजनक चयापचय नियंत्रण बनाए रखें। पहली तिमाही के दौरान इंसुलिन की आवश्यकता कम हो सकती है और आम तौर पर दूसरी और तीसरी तिमाही के दौरान बढ़ जाती है। प्रसव के तुरंत बाद, आवश्यक इंसुलिन की मात्रा तेजी से घट जाती है (हाइपोग्लाइसीमिया का खतरा बढ़ जाता है)। इसलिए सावधानीपूर्वक रक्त शर्करा नियंत्रण आवश्यक है।
खाने का समय
यह ज्ञात नहीं है कि मानव दूध में इंसुलिन ग्लार्गिन उत्सर्जित होता है या नहीं। नर्सिंग शिशु / बच्चे में इंसुलिन ग्लार्गिन के अंतर्ग्रहण से कोई चयापचय प्रभाव अपेक्षित नहीं है क्योंकि पेप्टाइड के रूप में इंसुलिन ग्लार्गिन मानव जठरांत्र संबंधी मार्ग में व्यक्तिगत अमीनो एसिड में पच जाता है।
स्तनपान कराने वाली महिलाओं को इंसुलिन की खुराक और आहार के समायोजन की आवश्यकता हो सकती है।
उपजाऊपन
पशु अध्ययन प्रजनन क्षमता पर प्रत्यक्ष हानिकारक प्रभावों का संकेत नहीं देते हैं।
04.7 मशीनों को चलाने और उपयोग करने की क्षमता पर प्रभाव
रोगी की ध्यान केंद्रित करने और प्रतिक्रिया करने की क्षमता "हाइपोग्लाइसीमिया या" हाइपरग्लेसेमिया या, उदाहरण के लिए, दृश्य हानि के परिणामस्वरूप समझौता कर सकती है। इसके परिणामस्वरूप जोखिम की स्थिति हो सकती है जहां उपरोक्त क्षमता विशेष महत्व की है (उदाहरण के लिए वाहन चलाना या उपयोग करना मशीनें)।
मरीजों को ड्राइविंग करते समय हाइपोग्लाइसीमिया से बचने के लिए आवश्यक सावधानी बरतने की सलाह दी जानी चाहिए, यह उन लोगों के लिए विशेष रूप से महत्वपूर्ण है जिनमें हाइपोग्लाइसेमिक अवस्था की शुरुआत के चेतावनी संकेतों की धारणा कम हो जाती है या पूरी तरह से अनुपस्थित होती है या जो अक्सर हाइपोग्लाइसेमिक एपिसोड के अधीन होते हैं। इसलिए यह विचार करना आवश्यक है कि क्या ऐसी परिस्थितियों में मशीनरी चलाना या संचालित करना उचित है।
04.8 अवांछित प्रभाव
हाइपोजेमिया, जो आमतौर पर इंसुलिन थेरेपी के लिए सबसे लगातार प्रतिकूल प्रतिक्रिया है, आवश्यकता से अधिक इंसुलिन की खुराक के कारण हो सकता है।
प्रतिकूल प्रतिक्रियाओं की तालिका
नैदानिक अध्ययनों से निम्नलिखित संबंधित प्रतिकूल प्रतिक्रियाएं सिस्टम अंग वर्ग द्वारा और घटती घटनाओं द्वारा नीचे सूचीबद्ध हैं (बहुत सामान्य: ≥1 / 10; सामान्य: ≥1 / 100,
प्रत्येक आवृत्ति वर्ग के भीतर, घटती गंभीरता के क्रम में प्रतिकूल प्रतिक्रियाओं की सूचना दी जाती है।
चयनित प्रतिकूल प्रतिक्रियाओं का विवरण
चयापचय और पोषण संबंधी विकार
गंभीर हाइपोग्लाइसेमिक हमले, खासकर अगर आवर्तक, न्यूरोलॉजिकल क्षति का कारण बन सकते हैं। लंबे समय तक या गंभीर हाइपोग्लाइसेमिक एपिसोड जीवन के लिए खतरा हो सकते हैं।
कई रोगियों में, केंद्रीय हाइपोग्लाइसीमिया के लक्षण और लक्षण एड्रीनर्जिक काउंटर-विनियमन के संकेतों से पहले होते हैं। आम तौर पर, रक्त शर्करा का स्तर जितना अधिक और तेजी से कम होता है, प्रति-विनियमन घटनाएं और संबंधित लक्षण उतने ही अधिक चिह्नित होते हैं।
प्रतिरक्षा प्रणाली के विकार
इंसुलिन के लिए तत्काल-प्रकार की एलर्जी प्रतिक्रियाएं दुर्लभ हैं। इंसुलिन (और इंसुलिन ग्लार्गिन) या excipients के लिए ऐसी प्रतिक्रियाएं जुड़ी हो सकती हैं, उदाहरण के लिए, सामान्यीकृत त्वचा प्रतिक्रियाओं, एंजियोएडेमा, ब्रोन्कोस्पास्म, हाइपोटेंशन और सदमे के साथ और जीवन के लिए खतरा हो सकता है।
इंसुलिन के प्रशासन से एंटी-इंसुलिन एंटीबॉडी का निर्माण हो सकता है। कुछ नैदानिक अध्ययनों में, एनपीएच इंसुलिन और इंसुलिन ग्लार्गिन समूहों में समान आवृत्ति के साथ मानव इंसुलिन और इंसुलिन ग्लार्गिन के साथ प्रतिक्रिया करने वाले एंटीबॉडी देखे गए थे। दुर्लभ मामलों में, ऐसे इंसुलिन एंटीबॉडी की उपस्थिति के लिए हाइपरग्लाइसेमिया या हाइपोग्लाइसीमिया की प्रवृत्ति को ठीक करने के लिए इंसुलिन खुराक के समायोजन की आवश्यकता हो सकती है।
नेत्र विकार
ग्लाइसेमिक नियंत्रण में एक उल्लेखनीय परिवर्तन अस्थायी दृष्टि हानि का कारण बन सकता है, जो लेंस के अंतःक्षेपण और अपवर्तक सूचकांक में एक अस्थायी परिवर्तन के कारण होता है।
ग्लाइसेमिक नियंत्रण में लंबे समय तक सुधार से डायबिटिक रेटिनोपैथी के बढ़ने का खतरा कम हो जाता है। हालांकि, इंसुलिन थेरेपी की तीव्रता और ग्लाइसेमिक नियंत्रण में परिणामी अचानक सुधार डायबिटिक रेटिनोपैथी के अस्थायी बिगड़ने के साथ जुड़ा हो सकता है। प्रोलिफेरेटिव रेटिनोपैथी वाले रोगियों में, विशेष रूप से फोटोकैग्यूलेशन के साथ इलाज नहीं करने वाले, गंभीर हाइपोग्लाइसेमिक एपिसोड क्षणिक अमोरोसिस का कारण बन सकते हैं।
त्वचा और चमड़े के नीचे के ऊतक विकार
सभी इंसुलिन उपचारों के साथ, इंजेक्शन साइट लिपोडिस्ट्रॉफी हो सकती है जो स्थानीय इंसुलिन अवशोषण को धीमा कर देती है। चुने हुए इंजेक्शन साइट के भीतर इंजेक्शन साइट के निरंतर रोटेशन से इन प्रतिक्रियाओं को कम करने या रोकने में मदद मिल सकती है।
सामान्य विकार और प्रशासन साइट की स्थिति
इंजेक्शन स्थल की प्रतिक्रियाओं में लालिमा, दर्द, खुजली, पित्ती, एडिमा या सूजन शामिल हैं। इंजेक्शन स्थल पर इंसुलिन के लिए अधिकांश छोटी प्रतिक्रियाएं आमतौर पर कुछ दिनों या हफ्तों के भीतर हल हो जाती हैं।
शायद ही कभी, इंसुलिन सोडियम प्रतिधारण और शोफ का कारण बन सकता है, खासकर अगर पिछले खराब चयापचय नियंत्रण को गहन इंसुलिन थेरेपी के साथ सुधारा गया हो।
बाल चिकित्सा जनसंख्या
सामान्य तौर पर, बच्चों और किशोरों (उम्र 18 वर्ष) में सुरक्षा प्रोफ़ाइल वयस्कों के समान होती है।
विपणन के बाद रिपोर्ट की गई प्रतिकूल प्रतिक्रियाओं में इंजेक्शन साइट प्रतिक्रियाएं (इंजेक्शन साइट दर्द, इंजेक्शन साइट प्रतिक्रिया) और त्वचा प्रतिक्रियाएं (दाने, आर्टिकिया) वयस्कों की तुलना में बच्चों और किशोरों (उम्र ≤ 18 वर्ष) में अपेक्षाकृत अधिक बार होती हैं।
2 वर्ष से कम उम्र के बच्चों में सुरक्षा पर कोई नैदानिक डेटा नहीं है।
संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्टिंग।
औषधीय उत्पाद के प्राधिकरण के बाद होने वाली संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्ट करना महत्वपूर्ण है क्योंकि यह औषधीय उत्पाद के लाभ / जोखिम संतुलन की निरंतर निगरानी की अनुमति देता है। स्वास्थ्य देखभाल पेशेवरों को राष्ट्रीय रिपोर्टिंग प्रणाली के माध्यम से किसी भी संदिग्ध प्रतिकूल प्रतिक्रिया की रिपोर्ट करने के लिए कहा जाता है। "अनुलग्नक V" .
04.9 ओवरडोज
लक्षण
इंसुलिन ओवरडोज के परिणामस्वरूप गंभीर, कभी-कभी दीर्घकालिक, और जीवन-धमकी देने वाला हाइपोग्लाइकेमिया हो सकता है।
इलाज
हाइपोग्लाइसीमिया के हल्के एपिसोड का आमतौर पर मौखिक कार्बोहाइड्रेट के साथ इलाज किया जा सकता है। दवा की खुराक को समायोजित करना और आहार या व्यायाम को बदलना आवश्यक हो सकता है।
कोमा, दौरे या तंत्रिका संबंधी विकारों के साथ अधिक गंभीर प्रकरणों का इलाज इंट्रामस्क्युलर / उपचर्म ग्लूकागन या केंद्रित अंतःशिरा ग्लूकोज के साथ किया जा सकता है। लंबे समय तक काम करने वाले कार्बोहाइड्रेट का सेवन सुनिश्चित करना और रोगी को निगरानी में रखना भी आवश्यक हो सकता है क्योंकि हाइपोग्लाइकेमिया एक प्रारंभिक वसूली के बाद भी पुनरावृत्ति कर सकता है।
05.0 औषधीय गुण
05.1 फार्माकोडायनामिक गुण
भेषज समूह: मधुमेह में उपयोग की जाने वाली दवाएं, इंजेक्शन के लिए इंसुलिन और एनालॉग्स, धीमी गति से अभिनय।
एटीसी कोड: A10AE04।
कारवाई की व्यवस्था
इंसुलिन ग्लार्गिन एक मानव इंसुलिन एनालॉग है जिसमें तटस्थ पीएच पर कम घुलनशीलता होती है। यह लैंटस इंजेक्शन योग्य समाधान के अम्लीय पीएच (पीएच 4) में पूरी तरह से घुलनशील है। चमड़े के नीचे के ऊतक में इंजेक्शन लगाने के बाद, एसिड समाधान बेअसर हो जाता है और माइक्रोप्रिसिपिटेट्स के गठन को जन्म देता है जिससे इंसुलिन ग्लार्गिन की थोड़ी मात्रा लगातार जारी होती है। यह प्रक्रिया कार्रवाई की लंबी अवधि के साथ एक समान, शिखर-मुक्त, पूर्वानुमेय एकाग्रता / अवधि प्रोफ़ाइल सुनिश्चित करती है।
इंसुलिन ग्लार्गिन को 2 सक्रिय मेटाबोलाइट्स M1 और M2 में मेटाबोलाइज़ किया जाता है (देखें खंड 5.2 )।
इंसुलिन रिसेप्टर बाइंडिंग: इन विट्रो अध्ययनों से संकेत मिलता है कि मानव इंसुलिन रिसेप्टर के लिए इंसुलिन ग्लार्गिन और इसके मेटाबोलाइट्स M1 और M2 की आत्मीयता मानव इंसुलिन के समान है।
IGF-1 रिसेप्टर बाइंडिंग: मानव IGF-1 रिसेप्टर के लिए इंसुलिन ग्लार्गिन की आत्मीयता मानव इंसुलिन की तुलना में लगभग 5-8 गुना अधिक है (लेकिन IGF-1 की तुलना में लगभग 70-80 गुना कम), जबकि M1 और M2 मानव इंसुलिन की तुलना में थोड़ा कम "आत्मीयता" के साथ IGF-1 रिसेप्टर से बांधें।
टाइप 1 मधुमेह के रोगियों में पाए जाने वाले इंसुलिन (इंसुलिन ग्लार्गिन और इसके मेटाबोलाइट्स) की कुल सांद्रता, आईजीएफ -1 रिसेप्टर के कब्जे के लिए आवश्यक की तुलना में काफी कम थी, जैसे कि अर्ध-अधिकतम प्रभाव और परिणामी सक्रियण। माइटोजेनिक-प्रोलिफेरेटिव मार्ग का IGF-1 रिसेप्टर से शुरू होता है। अंतर्जात IGF-1 की शारीरिक सांद्रता माइटोजेनिक-प्रोलिफेरेटिव मार्ग को सक्रिय कर सकती है; हालांकि, लैंटस थेरेपी सहित इंसुलिन थेरेपी के दौरान पाए जाने वाले चिकित्सीय सांद्रता, IGF-1 मार्ग को सक्रिय करने के लिए आवश्यक औषधीय सांद्रता से काफी कम हैं।
इंसुलिन ग्लार्गिन सहित इंसुलिन की मुख्य गतिविधि ग्लूकोज चयापचय का नियमन है।
इंसुलिन और इसके एनालॉग्स परिधीय ग्लूकोज को उत्तेजित करके, विशेष रूप से कंकाल की मांसपेशी और वसा ऊतक से, और यकृत ग्लूकोज उत्पादन को रोककर रक्त शर्करा के स्तर को कम करते हैं। इंसुलिन एडिपोसाइट लिपोलिसिस और प्रोटियोलिसिस को रोकता है और प्रोटीन संश्लेषण को बढ़ाता है।
क्लिनिकल फार्माकोलॉजी अध्ययनों से पता चला है कि अंतःशिरा इंसुलिन ग्लार्गिन और मानव इंसुलिन समान खुराक पर दिए जाने पर समान होते हैं। सभी इंसुलिन उपचारों की तरह, इंसुलिन ग्लार्गिन की कार्रवाई की अवधि व्यायाम और अन्य चर से प्रभावित हो सकती है।
स्वस्थ विषयों में या टाइप 1 मधुमेह के रोगियों में यूग्लाइसेमिक क्लैंप अध्ययनों में, चमड़े के नीचे प्रशासित इंसुलिन ग्लार्गिन की गतिविधि की शुरुआत मानव एनपीएच इंसुलिन की तुलना में धीमी थी, और इसका प्रभाव एक समान था। और बिना किसी चोटी के और इसके प्रभाव की अवधि थी लंबा।
चमड़े के नीचे इंसुलिन ग्लार्गिन की कार्रवाई की लंबी अवधि सीधे अवशोषण की धीमी दर से संबंधित है और एक दैनिक खुराक के प्रशासन को उचित ठहराती है। इंसुलिन और इसके एनालॉग्स जैसे इंसुलिन ग्लार्गिन की कार्रवाई की समय प्रोफ़ाइल अलग-अलग व्यक्तियों में या एक ही व्यक्ति में काफी भिन्न हो सकती है।
एक नैदानिक अध्ययन में, हाइपोग्लाइसीमिया या प्रति-विनियमन हार्मोन प्रतिक्रियाओं के लक्षण स्वस्थ स्वयंसेवकों और टाइप 1 मधुमेह के रोगियों दोनों में इंसुलिन ग्लार्गिन और मानव इंसुलिन के अंतःशिरा प्रशासन के बाद समान थे।
डायबिटिक रेटिनोपैथी पर इंसुलिन ग्लार्गिन (दिन में एक बार) के प्रभाव का मूल्यांकन एक ओपन-लेबल 5-वर्षीय एनपीएच-नियंत्रित अध्ययन (एनपीएच दो बार दैनिक रूप से प्रशासित) में किया गया था, जिसमें टाइप II मधुमेह वाले 1024 रोगियों में 3 या अधिक चरणों की रेटिनोपैथी की प्रगति हुई थी। प्रारंभिक उपचार पैमाने पर
डायबिटिक रेटिनोपैथी स्टडी (ETDRS) का मूल्यांकन फंडस फोटोग्राफी के साथ किया गया था। इंसुलिन ग्लार्गिन बनाम एनपीएच इंसुलिन के साथ डायबिटिक रेटिनोपैथी की प्रगति में कोई महत्वपूर्ण अंतर नहीं देखा गया।
मूल अध्ययन (प्रारंभिक ग्लार्गिन हस्तक्षेप के साथ परिणाम में कमी) एक बहुकेंद्र, यादृच्छिक, 2x2 तथ्यात्मक डिजाइन अध्ययन है जो 12,537 उच्च जोखिम वाले कार्डियोवास्कुलर (सीवी) विषयों में बिगड़ा हुआ उपवास ग्लूकोज (आईजीएफ) या बिगड़ा हुआ ग्लूकोज सहिष्णुता (आईजीटी) (12% प्रतिभागियों) के साथ किया जाता है। ) या टाइप 2 डायबिटीज मेलिटस का इलाज 1 ओरल एंटीडायबिटिक एजेंट (प्रतिभागियों का 88%) से किया जाता है। विषयों को यादृच्छिक (1: 1) इंसुलिन ग्लार्गिन (एन = 6264) के साथ इलाज के लिए, एक उपवास ग्लूकोज (एफपीजी) 95 मिलीग्राम / डीएल (5.3 मिमी / एल), या मानक चिकित्सा (एन = 6273) प्राप्त करने के लिए शीर्षक दिया गया था।
पहला सह-प्राथमिक प्रभावकारिता परिणाम सीवी मृत्यु, गैर-घातक रोधगलन (एमआई), या गैर-घातक स्ट्रोक की पहली घटना का समय था, और दूसरा सह-प्राथमिक प्रभावकारिता परिणाम किसी भी प्राथमिक घटना की पहली घटना का समय था। , या एक पुनरोद्धार प्रक्रिया (कोरोनरी, कैरोटिड या परिधीय), या दिल की विफलता के लिए अस्पताल में भर्ती।
माध्यमिक समापन बिंदुओं में सभी कारण मृत्यु दर और एक समग्र माइक्रोवैस्कुलर परिणाम शामिल थे।
इंसुलिन ग्लार्गिन ने मानक चिकित्सा की तुलना में सीवी रोग और सीवी मृत्यु दर के सापेक्ष जोखिम को नहीं बदला। दो सह-प्राथमिक परिणामों के संबंध में इंसुलिन ग्लार्गिन और मानक चिकित्सा के बीच कोई अंतर नहीं था, प्रत्येक घटक समापन बिंदु के लिए, उपरोक्त परिणामों सहित, सर्व-कारण मृत्यु दर के लिए, या समग्र माइक्रोवैस्कुलर परिणाम के लिए।
अध्ययन के अंत में औसत इंसुलिन ग्लार्गिन की खुराक 0.42 यू / किग्रा थी। अध्ययन में प्रवेश करने पर, विषयों का औसत HbA1c मान 6.4% और माध्य HbA1c मान उपचार के दौरान इंसुलिन ग्लार्गिन समूह में 5.9 से 6.4% तक था, और पूरे मानक चिकित्सा समूह में 6.2% से 6.6% तक था। अनुवर्ती अवधि।
गंभीर हाइपोग्लाइसीमिया (प्रति 100 विषय-एक्सपोज़र वर्षों में घटना से प्रभावित विषय) की दर इंसुलिन ग्लार्गिन समूह में 1.05 और मानक चिकित्सा समूह में 0.30 थी, और पुष्टि की गई कि गैर-गंभीर हाइपोग्लाइसीमिया दर इंसुलिन समूह में 7.71 थी। ग्लार्गिन और 2.44 इंच मानक चिकित्सा समूह इस 6 साल के अध्ययन के दौरान, इंसुलिन ग्लार्गिन समूह के 42% विषयों ने हाइपोग्लाइसेमिक एपिसोड का अनुभव नहीं किया।
उपचार के दौरान अंतिम यात्रा में इंसुलिन ग्लार्गिन समूह में शरीर के वजन में 1.4 किलोग्राम की औसत वृद्धि हुई और बेसलाइन से मानक चिकित्सा समूह में 0.8 किलोग्राम की कमी आई।
बाल चिकित्सा जनसंख्या
एक यादृच्छिक नियंत्रित नैदानिक परीक्षण में, टाइप I मधुमेह (n = 349) वाले बाल रोगियों (6 से 15 वर्ष की आयु) का 28 सप्ताह तक बेसल-बोलस इंसुलिन रेजिमेन के साथ इलाज किया गया जिसमें प्रत्येक भोजन से पहले इंसुलिन का उपयोग किया गया था। नियमित मानव। इंसुलिन ग्लार्गिन को प्रतिदिन एक बार सोते समय और मानव एनपीएच इंसुलिन को प्रतिदिन एक या दो बार प्रशासित किया जाता था। ग्लाइकेटेड हीमोग्लोबिन पर समान प्रभाव और हाइपोग्लाइकेमिया की घटना दोनों उपचार समूहों में देखी गई थी। रोगसूचक; हालांकि, इंसुलिन ग्लार्गिन में बेसलाइन से उपवास ग्लूकोज अधिक कम हो गया एनपीएच समूह की तुलना में समूह। इसके अलावा, इंसुलिन ग्लार्गिन समूह में गंभीर हाइपोग्लाइकेमिया के कम एपिसोड थे। अध्ययन में इंसुलिन ग्लार्गिन के साथ इलाज किए गए 143 रोगियों ने अनियंत्रित विस्तार अध्ययन में 2 की औसत अनुवर्ती अवधि के साथ इंसुलिन उपचार ग्लार्गिन जारी रखा। वर्ष इंसुलिन ग्लार्गिन के साथ इस विस्तारित उपचार के दौरान कोई सुरक्षा चेतावनी संकेत नहीं देखा गया।
इंसुलिन ग्लार्गिन प्लस इंसुलिन लिसप्रो बनाम एनपीएच प्लस नियमित मानव इंसुलिन (प्रत्येक उपचार को यादृच्छिक क्रम में 16 सप्ताह के लिए प्रशासित) की तुलना में एक क्रॉसओवर अध्ययन भी 26 किशोरों में टाइप I मधुमेह के साथ 12 से 18 वर्ष की आयु में आयोजित किया गया था। जैसा कि ऊपर वर्णित बाल चिकित्सा अध्ययन में, बेसलाइन से उपवास ग्लूकोज में कमी एनपीएच इंसुलिन समूह की तुलना में इंसुलिन ग्लार्गिन समूह में अधिक थी।
बेसलाइन से HbA1c में परिवर्तन दो उपचार समूहों में समान थे; हालांकि, एनपीएच / नियमित इंसुलिन समूह की तुलना में इंसुलिन ग्लार्गिन / लिसप्रो समूह में रातोंरात रक्त शर्करा का मान काफी अधिक था, जिसका औसत नादिर 5.4 मिमी बनाम 4.1 मिमी था।
इसके अनुरूप, एनपीएच / नियमित इंसुलिन समूह में 52% की तुलना में इंसुलिन ग्लार्गिन / लिस्प्रो समूह में रात में हाइपोग्लाइसीमिया की घटना 32% थी।
२ से ६ साल की उम्र के टाइप I डायबिटीज मेलिटस वाले १२५ बच्चों में २४ सप्ताह का समानांतर समूह अध्ययन किया गया था, जिसमें रोजाना सुबह में एक बार प्रशासित इंसुलिन ग्लार्गिन की तुलना एक या दो बार एनपीएच की तुलना में की गई थी। बेसल इंसुलिन के रूप में प्रति दिन। दोनों समूहों को भोजन से पहले इंसुलिन का एक बोल्ट मिला।
सभी हाइपोग्लाइसीमिया में एनपीएच के लिए इंसुलिन ग्लार्गिन की गैर-हीनता को प्रदर्शित करने का प्राथमिक उद्देश्य पूरा नहीं हुआ था और इंसुलिन ग्लार्गिन [इंसुलिन ग्लार्गिन आवृत्ति अनुपात: एनपीएच (95% सीआई)) = 1.18 (0.97) के साथ हाइपोग्लाइसेमिक घटनाओं में वृद्धि की प्रवृत्ति थी। -1.44)]।
ग्लाइकेटेड हीमोग्लोबिन और रक्त ग्लूकोज परिवर्तनशीलता दो समूहों में तुलनीय थी। इस अध्ययन में कोई नया सुरक्षा संकेत नहीं देखा गया।
05.2 फार्माकोकाइनेटिक गुण
स्वस्थ विषयों और मधुमेह के रोगियों में, सीरम इंसुलिन सांद्रता ने धीमी और अधिक लंबे समय तक अवशोषण का संकेत दिया और मानव एनपीएच इंसुलिन की तुलना में इंसुलिन ग्लार्गिन के चमड़े के नीचे इंजेक्शन के बाद एक शिखर की कमी को दिखाया। इसलिए सांद्रता इंसुलिन ग्लार्गिन के समय प्रोफ़ाइल के अनुरूप थी। फार्माकोडायनामिक गतिविधि इंसुलिन ग्लार्गिन का उपरोक्त ग्राफ इंसुलिन ग्लार्गिन और एनपीएच इंसुलिन गतिविधि के समय प्रोफाइल को दर्शाता है।
दिन में एक बार इंजेक्शन द्वारा दी जाने वाली इंसुलिन ग्लार्गिन पहली खुराक के बाद 2-4 दिनों में स्थिर अवस्था में पहुंच जाएगी।
जब अंतःशिरा रूप से प्रशासित किया जाता है, तो इंसुलिन ग्लार्गिन और मानव इंसुलिन का उन्मूलन आधा जीवन तुलनीय था।
मधुमेह के रोगियों में लैंटस के चमड़े के नीचे इंजेक्शन के बाद, दो सक्रिय मेटाबोलाइट्स M1 (21A-ग्लाइ-इंसुलिन) और M2 (21A-Gly-des-30B-) के गठन के साथ, बीटा श्रृंखला के कार्बोक्सी टर्मिनस पर इंसुलिन ग्लार्गिन का तेजी से चयापचय होता है। थ्र- इंसुलिन)। प्लाज्मा में, प्रमुख परिसंचारी यौगिक मेटाबोलाइट M1 है। M1 का एक्सपोजर लैंटस की बढ़ती खुराक के साथ बढ़ता है।
फार्माकोकाइनेटिक और फार्माकोडायनामिक डेटा से संकेत मिलता है कि लैंटस के चमड़े के नीचे इंजेक्शन का प्रभाव मुख्य रूप से एम 1 के संपर्क में आने के कारण होता है। अधिकांश विषयों में इंसुलिन ग्लार्गिन और मेटाबोलाइट एम 2 मापने योग्य नहीं थे और जब मापने योग्य थे, तो उनकी एकाग्रता लैंटस की खुराक से स्वतंत्र थी। प्रशासित।
नैदानिक अध्ययनों में, उम्र और लिंग के आधार पर उपसमूह विश्लेषण ने संपूर्ण अध्ययन आबादी की तुलना में इंसुलिन ग्लार्गिन के साथ इलाज किए गए रोगियों में सुरक्षा और प्रभावकारिता में कोई अंतर नहीं दिखाया।
बाल चिकित्सा जनसंख्या
टाइप I मधुमेह वाले 2 से 6 वर्ष की आयु के बच्चों में फार्माकोकाइनेटिक्स का मूल्यांकन एक नैदानिक अध्ययन में किया गया था (खंड 5.1 देखें)। इंसुलिन ग्लार्गिन और इसके प्रमुख मेटाबोलाइट्स एम 1 और एम 2 के गर्त प्लाज्मा सांद्रता को इंसुलिन ग्लार्गिन के साथ इलाज किए गए बच्चों में मापा गया था, और वयस्कों के समान प्लाज्मा सांद्रता का एक पैटर्न दिखाया, जिसमें क्रोनिक प्रशासन के साथ इंसुलिन ग्लार्गिन या इसके मेटाबोलाइट्स के संचय का कोई सबूत नहीं था।
05.3 प्रीक्लिनिकल सुरक्षा डेटा
गैर-नैदानिक डेटा सुरक्षा औषध विज्ञान, बार-बार खुराक विषाक्तता, जीनोटॉक्सिसिटी, कार्सिनोजेनिक क्षमता, प्रजनन विषाक्तता के पारंपरिक अध्ययनों के आधार पर मनुष्यों के लिए कोई जोखिम नहीं दिखाते हैं।
06.0 फार्मास्युटिकल जानकारी
०६.१ अंश:
जिंक क्लोराइड;
एम-क्रेसोल;
ग्लिसरॉल;
हाइड्रोक्लोरिक एसिड;
सोडियम हाइड्रॉक्साइड;
इंजेक्शन के लिए पानी।
06.2 असंगति
इस औषधीय उत्पाद को अन्य औषधीय उत्पादों के साथ नहीं मिलाया जाना चाहिए। यह सुनिश्चित करना महत्वपूर्ण है कि सीरिंज में अन्य पदार्थों के निशान नहीं हैं।
06.3 वैधता की अवधि
3 वर्ष।
कारतूस के पहले उपयोग के बाद वैधता
दवा को 4 सप्ताह तक 25 डिग्री सेल्सियस से अधिक के तापमान पर और सीधी गर्मी या सीधी रोशनी से दूर रखा जा सकता है। कारतूस वाले पेन को रेफ्रिजरेटर में नहीं रखना चाहिए।
दवा को प्रकाश से बचाने के लिए प्रत्येक इंजेक्शन के बाद पेन कैप को पेन पर वापस रखना चाहिए।
06.4 भंडारण के लिए विशेष सावधानियां
बरकरार कारतूस
एक रेफ्रिजरेटर (2 डिग्री सेल्सियस - 8 डिग्री सेल्सियस) में स्टोर करें।
स्थिर नहीं रहो।
लैंटस को फ्रीजर में या रेफ्रिजेरेटेड बैग के सीधे संपर्क में न रखें।
दवा को प्रकाश से बचाने के लिए कार्ट्रिज को बाहरी कार्टन में स्टोर करें।
उपयोग में कारतूस
औषधीय उत्पाद के पहले उद्घाटन के बाद भंडारण की स्थिति के लिए, खंड 6.3 देखें।
06.5 तत्काल पैकेजिंग की प्रकृति और पैकेज की सामग्री
एक कार्ट्रिज में 3 मिली घोल (टाइप 1 रंगहीन ग्लास), एक ब्लैक प्लंजर (ब्रोमोब्यूटाइल रबर) के साथ, एक फ्लैंग्ड कैप (एल्यूमीनियम) के साथ, एक स्टॉपर (ब्रोमोब्यूटाइल रबर या पॉलीसोप्रीन फॉयल के साथ ब्रोमोब्यूटाइल रबर) के साथ।
1, 3, 4, 5, 6, 8, 9 और 10 कार्ट्रिज के पैक उपलब्ध हैं। सभी पैक आकारों की बिक्री नहीं की जा सकती है।
06.6 उपयोग और संचालन के लिए निर्देश
लैंटस को अन्य इंसुलिन के साथ मिश्रित या पतला नहीं किया जाना चाहिए। मिश्रण या कमजोर पड़ने से समय / क्रिया प्रोफ़ाइल बदल सकती है और मिश्रण से वर्षा हो सकती है।
इंसुलिन पेन
लैंटस कार्ट्रिज का उपयोग केवल पेन के संयोजन में किया जाना चाहिए: ऑप्टिपेन, क्लिकस्टार, ऑटोपेन 24, टैक्टिपेन या ऑलस्टार (देखें खंड 4.4)। आपके देश में सभी पेन का विपणन नहीं किया जा सकता है।
उपकरण निर्माता द्वारा प्रदान की गई जानकारी की सिफारिशों के अनुसार पेन का उपयोग किया जाना चाहिए।
कारतूस लोड करने, सुई डालने और इंसुलिन इंजेक्शन लगाने के लिए पेन का उपयोग करने के लिए निर्माता के निर्देशों का सावधानीपूर्वक पालन किया जाना चाहिए।
यदि इंसुलिन पेन क्षतिग्रस्त हो जाता है या ठीक से काम नहीं करता है (यांत्रिक दोषों के कारण) तो इसे त्याग दिया जाना चाहिए और एक नया इंसुलिन पेन इस्तेमाल किया जाना चाहिए।
यदि पेन अच्छी तरह से काम नहीं करता है (पेन का उपयोग करने के लिए निर्देश देखें) तो समाधान को कारतूस से एक सिरिंज (100 यूनिट / एमएल इंसुलिन के लिए उपयुक्त) में डाला जा सकता है और इंजेक्ट किया जा सकता है।
कारतूस
पेन में डालने से पहले, कारतूस को कमरे के तापमान पर 1-2 घंटे के लिए संग्रहित किया जाना चाहिए।
उपयोग करने से पहले कारतूस की जांच करें। केवल तभी उपयोग करें जब समाधान स्पष्ट, रंगहीन हो, जिसमें कोई ठोस कण न हो और जलीय स्थिरता हो। चूंकि लैंटस एक समाधान है, इसलिए इसे उपयोग करने से पहले पुनर्निलंबन की आवश्यकता नहीं होती है।
इंजेक्शन से पहले कारतूस से सभी हवाई बुलबुले को हटा दिया जाना चाहिए (पेन का उपयोग करने के लिए निर्देश देखें)।
खाली कारतूसों को फिर से भरने की जरूरत नहीं है।
इंसुलिन ग्लार्गिन और अन्य इंसुलिन के बीच दवा त्रुटियों से बचने के लिए प्रत्येक इंजेक्शन से पहले इंसुलिन लेबल की हमेशा जांच की जानी चाहिए (खंड 4.4 देखें)।
07.0 विपणन प्राधिकरण धारक
Sanofi-Aventis Deutschland GmbH, D-65926 फ्रैंकफर्ट एम मेन, जर्मनी
08.0 विपणन प्राधिकरण संख्या
ईयू / 1/00/134 / 005-007
035724057
035724069
035724071
ईयू / 1/00/134 / 013-017
09.0 प्राधिकरण के पहले प्राधिकरण या नवीनीकरण की तिथि
पहले प्राधिकरण की तिथि: 9 जून 2000
नवीनतम नवीनीकरण की तिथि: ९ जून २०१०
10.0 पाठ के संशोधन की तिथि
दिसंबर 2013












-cos-cause-sintomi-e-cura.jpg)