चिकित्सा का विकल्प गर्भाशय आगे को बढ़ाव की गंभीरता की डिग्री पर आधारित है। मामूली मामलों में, स्थिति को स्थिर रखने के लिए सरल नियंत्रण उपायों को लागू करना पर्याप्त है। हालांकि, अधिक गंभीर मामलों में, सर्जरी सहित अधिक आक्रामक उपचारों का उपयोग किया जाना चाहिए।
निवारक उपाय, हमेशा की तरह, आवश्यक हैं।

यदि पैल्विक फ्लोर कमजोर हो जाता है और अब समान समर्थन प्रदान नहीं करता है, तो एक अलग प्रकृति की बीमारियां, शारीरिक और यौन दोनों, प्रकट हो सकती हैं।
गर्भाशय की स्थिति
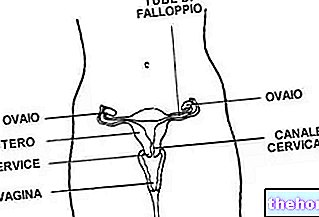
गर्भाशय महिला जननांग अंग है, जो गर्भावस्था के दौरान भ्रूण को समायोजित करने का कार्य करता है। यह छोटे श्रोणि में स्थित है, ठीक मूत्राशय (पूर्वकाल), मलाशय (पीछे), आंतों के छोरों (ऊपर) और योनि (नीचे) के बीच।
गर्भाशय का आकार एक उल्टे नाशपाती जैसा होता है, जिसमें दो क्षेत्रों की पहचान की जा सकती है: एक बड़ा भाग, जिसे गर्भाशय का शरीर कहा जाता है, और एक संकरा भाग, जिसे गर्भाशय या गर्भाशय ग्रीवा की गर्दन कहा जाता है। गर्भाशय ग्रीवा फैला हुआ है। , एक न्यूनतम सीमा तक, योनि के अंदर। इस फलाव को टेंच थूथन भी कहा जाता है।

श्रोणि तल के भीतर इन घटनाओं को वास्तव में क्या निर्धारित करता है?
पैथोलॉजी
जब उपरोक्त में से कोई भी स्थिति होती है, तो पैल्विक फ्लोर संरचनाएं (मांसपेशियों, स्नायुबंधन और संयोजी ऊतक) एक तनाव, या आघात से गुजरती हैं, जो उन्हें कमजोर और फाड़ देती है। एक ही परिस्थिति (उदाहरण के लिए, एक जन्म) की घटना के परिणामस्वरूप गर्भाशय के आगे बढ़ने की संभावना नहीं है; हालाँकि, जब घटनाएँ दोहराई जाती हैं या एक-दूसरे को ओवरलैप करती हैं, तो कॉन्सर्ट में अभिनय करते समय संभावना बढ़ जाती है।
जोखिम
कई जोखिम कारक देखे गए हैं।
- पहला, महत्व में, योनि प्रसव की संख्या है: एक महिला जिसने कई बार जन्म दिया है, उसे गर्भाशय के आगे बढ़ने का खतरा अधिक होता है। यह कई श्रम के संकुचन के योग के कारण होता है।
- दूसरा कारक उम्र बढ़ने से संबंधित है।रजोनिवृत्ति के बाद एक महिला, कम एस्ट्रोजन का उत्पादन करती है और इससे पेल्विक फ्लोर की मांसपेशियां कमजोर हो जाती हैं।
- तीसरा कारक पिछले पेल्विक ऑर्गन सर्जरी से संबंधित है। प्रभावित महिलाओं का पेल्विक फ्लोर कमजोर होता है।
- चौथा कारक आनुवंशिक है। कुछ महिलाएं जन्मजात (अर्थात जन्म से मौजूद) कोलेजन रोगों (कोलेजेनोपैथी) से पीड़ित होती हैं, जो पेल्विक फ्लोर को अधिक ढीला और फटने का खतरा बना देती हैं।
- अंतिम कारक क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज से जुड़ा है। वास्तव में, यह पुरानी खांसी को निर्धारित करता है, जो गर्भाशय के आगे बढ़ने के मुख्य कारणों में से एक है।
एनबी: कोलेजन संयोजी ऊतक का एक मौलिक प्रोटीन है।
स्पष्ट, इतना कि वे किसी का ध्यान नहीं जा सकते। इसके बजाय, मध्यम से गंभीर गर्भाशय आगे को बढ़ाव के लक्षण और संकेत स्पष्ट हैं। इन स्थितियों में, रोगी शिकायत करता है:
- श्रोणि क्षेत्र में भारीपन महसूस होना
- योनि से गर्भाशय का अधिक या कम स्पष्ट रिसाव
- पेशाब की हानि
- मूत्र प्रतिधारण और बाद में मूत्राशय में संक्रमण
- पेट में दर्द
- नीचे बैठने पर मल त्याग की अनुभूति
- संभोग के दौरान दर्द
- रक्तस्राव और योनि स्राव में वृद्धि
विशेषज्ञ से कब संपर्क करें?
स्पष्ट लक्षणों की कमी, 1 डिग्री प्रोलैप्स में, समस्या को कम आंकने की ओर ले जाती है।हालाँकि, स्थिति उत्तरोत्तर बिगड़ सकती है। इसलिए यह अनुशंसा की जाती है कि जैसे ही लक्षण अधिक स्पष्ट दिखाई दें, स्त्री रोग विशेषज्ञ से परामर्श करें। यह किसी भी जटिलता और सर्जिकल हस्तक्षेप से बचने के लिए है।
जटिलताओं और संबद्ध रोग
गर्भाशय के आगे बढ़ने में दो जटिलताएं शामिल हैं, जो विभिन्न कारणों से हो सकती हैं। इनमें योनि के अल्सर और अन्य पैल्विक अंगों के आगे को बढ़ाव शामिल हैं।
- योनि का अल्सर प्रोलैप्स के सबसे गंभीर मामलों में होता है, जिसमें लीक होने वाला गर्भाशय योनि की दीवारों को रगड़ कर परेशान करता है। हालांकि शायद ही कभी, अल्सर भी संक्रमित हो सकता है।
- इसके बजाय, अन्य पैल्विक अंगों, जैसे कि मूत्राशय (सिस्टोसेले) या आंत का मलाशय भाग (रेक्टोसेले) का आगे बढ़ना, श्रोणि तल की नाजुकता के कारण होता है। अक्सर, इन विकारों को अंतर्निहित कारणों के रूप में संबद्ध विकृति माना जाता है। वे एक ही हैं।
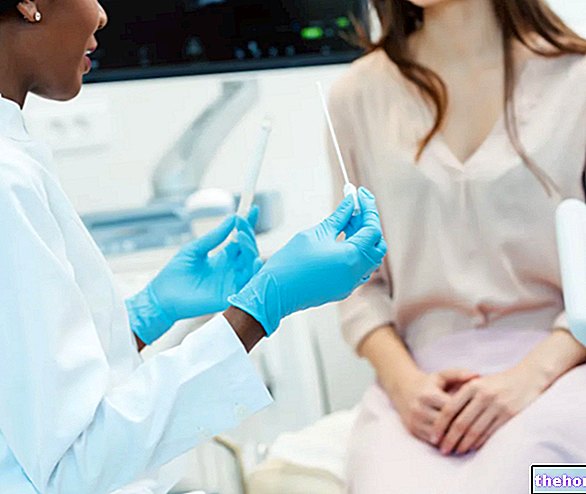
पैल्विक परीक्षा
पैल्विक परीक्षा यह निर्धारित करने के लिए आवश्यक है कि यह गर्भाशय का आगे को बढ़ाव है या कोई अन्य श्रोणि अंग। एक वीक्षक का उपयोग करते हुए और रोगी को लेटी हुई स्थिति में रखते हुए, स्त्री रोग विशेषज्ञ योनि नहर और गर्भाशय की स्थिति की जांच करता है। इसके अलावा, वह रोगी से पूछता है कि क्या बैठ कर, वह आंतों की गति को महसूस करती है। यह विवरण महत्वपूर्ण है समझें कि क्या यह गंभीर गर्भाशय आगे को बढ़ाव का मामला है।
विशेषज्ञ पैल्विक फ्लोर की मांसपेशियों की ताकत का भी आकलन करता है। इस विश्लेषण में रोगी की पैल्विक मांसपेशियों को अनुबंधित करना शामिल है, जैसे कि मूत्र के प्रवाह को अवरुद्ध करना; अगर जवाब नहीं है, तो इसका मतलब है कि पेल्विक फ्लोर कमजोर हो गया है।
मूल्यांकन प्रश्नावली
एक विशिष्ट प्रश्नावली का उपयोग करते हुए, विशेषज्ञ आगे श्रोणि परीक्षा के साथ एकत्र किए गए डेटा की पड़ताल करता है। प्रश्न दर्द की डिग्री से संबंधित हैं और यह रोगियों के जीवन को कितना प्रभावित करता है।
अल्ट्रासाउंड और परमाणु चुंबकीय अनुनाद
अल्ट्रासाउंड और चुंबकीय अनुनाद इमेजिंग दो परीक्षण बहुत ही कम किए जाते हैं, क्योंकि वे आवश्यक नहीं हैं। श्रोणि परीक्षा, वास्तव में, संपूर्ण से अधिक है।
हालांकि, आपका डॉक्टर उन्हें गर्भाशय के आगे बढ़ने की गंभीरता के बारे में कोई संदेह होने पर या अन्य श्रोणि अंगों के आगे बढ़ने का संदेह होने पर उन्हें करने की सलाह दे सकता है।
अन्य उपायों में अधिक वजन वाली महिलाओं के मामले में शरीर के वजन को कम करना और भारी वस्तुओं को उठाने से बचना शामिल है।
यदि आप स्थिति को स्थिर रखना चाहते हैं तो इन व्यवहारों का अभ्यास आवश्यक है। अन्यथा, गर्भाशय आगे को बढ़ाव बिगड़ने की संभावना काफी बढ़ जाती है।
मध्यम-गंभीर मामलों का गैर-सर्जिकल उपचार
यदि प्रोलैप्स मध्यम से गंभीर है, तो दो मुख्य गैर-सर्जिकल उपचार एक पेसरी और एस्ट्रोजन-आधारित हार्मोन थेरेपी (पोस्टमेनोपॉज़ल महिलाओं के लिए संकेतित) हैं।
यह क्या है और इसके लिए क्या है?
पेसरी
यह एक रबर या प्लास्टिक की अंगूठी होती है जिसे योनि में डाला जाता है। यह पेल्विक अंगों के प्रोलैप्स को रोकने का काम करता है, जो योनि को ओवरहैंग करते हैं। विशेषज्ञ रोगी को सिखाता है कि इसे कैसे साफ किया जाए और इसे कैसे लगाया जाए। जरूरत के हिसाब से अलग-अलग साइज की पेसरी हैं।
एस्ट्रोजन
रजोनिवृत्ति एस्ट्रोजन उत्पादन में कमी की ओर जाता है। इनकी कमी से पैल्विक मांसपेशियां कमजोर हो जाती हैं। इसलिए, सिंथेटिक एस्ट्रोजन के सेवन से पेल्विक फ्लोर की मांसपेशियां मजबूत होती हैं, ताकि पेल्विक अंगों के प्रोलैप्स को रोका जा सके।
ये चिकित्सीय उपाय लक्षणों को दूर करने का काम करते हैं, लेकिन उनका उपयोग अस्थायी है। बहुत बार, वास्तव में, उनका उपयोग एक निश्चित समय के लिए किया जाता है, निश्चित सर्जिकल हस्तक्षेप की प्रतीक्षा में, क्योंकि उनके दुष्प्रभाव हो सकते हैं। उदाहरण के लिए, पेसरी का लंबे समय तक उपयोग योनि की आंतरिक गुहा को परेशान करता है।
यह सलाह दी जाती है कि ऐसी परिस्थितियों में भी, केगेल व्यायाम का अभ्यास करें, शरीर के वजन को नियंत्रित करें और भारी वजन उठाने से बचें।

शल्य चिकित्सा
सर्जरी तब आवश्यक होती है जब रोगी द्वारा महसूस किया गया दर्द असहनीय होता है और प्रोलैप्स के लक्षण स्पष्ट होते हैं, या जब अन्य पैल्विक अंगों (मूत्राशय और मलाशय) के आगे बढ़ने का पता चलता है।
दो संभावित हस्तक्षेप प्रक्रियाएं हैं:
- गर्भाशय
- गर्भाशय का निलंबन
हिस्टरेक्टॉमी गर्भाशय को हटाने है। इसे तीन अलग-अलग तरीकों से किया जा सकता है। पहली विधि में पेट का चीरा शामिल है। दूसरी विधि योनि मार्ग से की जाती है। अंत में, तीसरा और अंतिम दृष्टिकोण न्यूनतम इनवेसिव लैप्रोस्कोपिक मार्ग के माध्यम से होता है।
दूसरी ओर, गर्भाशय का निलंबन, गर्भाशय को उसकी मूल स्थिति में वापस लाने और ऊतक प्रत्यारोपण के माध्यम से या सिंथेटिक सामग्री के लिए धन्यवाद, कमजोर श्रोणि तल के स्नायुबंधन को मजबूत करने में होता है।
एक प्रक्रिया का चुनाव, दूसरे के बजाय, परीक्षण के तहत मामले पर और विभिन्न ऑपरेटिव तकनीकों के अभ्यास में सर्जन के अनुभव पर निर्भर करता है।
सर्जरी और गर्भावस्था
स्पष्ट रूप से, गर्भाशय आगे को बढ़ाव वाली महिला जो बच्चे पैदा करना चाहती है या जो गर्भवती है, हिस्टेरेक्टॉमी नहीं कर सकती है।पेसरी।