-cos-e-malattia-nelluomo.jpg)
मंकीपॉक्स आमतौर पर बुखार, दाने और सूजे हुए लिम्फ नोड्स के साथ प्रस्तुत करता है; नैदानिक दृष्टिकोण से, लक्षण चेचक के रोगियों में अतीत में देखे गए लक्षणों के समान हैं, हालांकि वे आम तौर पर कम गंभीर होते हैं।
मंकीपॉक्स वायरस मुख्य रूप से जंगली जानवरों, जैसे कि कृन्तकों और प्राइमेट्स द्वारा लोगों में फैलता है, लेकिन मानव-से-मानव संक्रमण, हवा या स्राव और शरीर के तरल पदार्थ के माध्यम से भी संभव है।
मनुष्यों में, रोग के मामले छिटपुट रूप से और कभी-कभी महामारी के रूप में देखे जाते हैं। अधिकांश मामले कांगो लोकतांत्रिक गणराज्य में दर्ज किए गए हैं, जहां मंकीपॉक्स को स्थानिकमारी वाला माना जाता है, लेकिन कभी-कभी एशिया, यूनाइटेड किंगडम और संयुक्त राज्य अमेरिका (जहां नवीनतम मामले जुलाई 2021 तक के हैं) सहित अन्य देशों में पाए जाते हैं।
) जो चेचक के रोगियों में अतीत में देखे गए लक्षणों के समान लक्षण पैदा करता है, हालांकि चिकित्सकीय रूप से कम गंभीर।
मंकीपॉक्स: इसे मंकीपॉक्स क्यों कहा जाता है?
रोग को "मंकीपॉक्स" कहा जाता है, क्योंकि प्रेरक वायरस को पहली बार अलग किया गया था और 1958 में कुछ बंदरों में पहचाना गया था। मकाका प्रावरणी प्रयोगशाला।
वास्तव में, यह माना जाता है कि प्रकृति में वायरस को बनाए रखने के लिए जिम्मेदार संक्रमण के भंडार का प्रतिनिधित्व छोटे कृन्तकों (जैसे गिलहरी, चूहे और चूहे) द्वारा किया जाता है जो मध्य और पश्चिमी अफ्रीका के उष्णकटिबंधीय वर्षावनों में रहते हैं।
इसका चेचक से क्या लेना-देना है?
मंकीपॉक्स की नैदानिक प्रस्तुति चेचक की याद दिलाती है, एक संक्रामक बीमारी जिसे 1980 में एक वैश्विक टीकाकरण अभियान के बाद दुनिया भर में समाप्त करने की घोषणा की गई थी।
मंकीपॉक्स के विपरीत, चेचक अधिक आसानी से फैलता था और अधिक बार घातक (लगभग 30% रोगियों) होता था।
प्राकृतिक रूप से प्राप्त चेचक के अंतिम मामले का पता 1977 में लगाया गया था। अफ्रीकी देशों में, चेचक के टीके का अंत मंकीपॉक्स के मामलों में घातीय वृद्धि के साथ हुआ था, इसलिए यह संभावना है कि "घटना में वृद्धि" इस घटना पर निर्भर करती है। दूसरे शब्दों में, मंकीपॉक्स के खिलाफ चेचक के टीके का सुरक्षात्मक प्रभाव समय के साथ कम हो गया है, जिससे गैर-टीकाकृत आबादी मंकीपॉक्स वायरस के संक्रमण के प्रति अधिक संवेदनशील हो गई है।
अधिक जानकारी के लिए: चेचक मंकीपॉक्स एक बड़ा डबल-स्ट्रैंडेड डीएनए वायरस है, जो मानव चेचक के वायरस से निकटता से संबंधित है। जैसा कि अनुमान लगाया गया था, यह रोगज़नक़ जीनस ऑर्थोपॉक्सवायरस, परिवार पॉक्सविरिडे से संबंधित है, जो वेरियोला वायरस (चेचक वायरस) और वैक्सीनिया वायरस (चेचक के टीके में प्रयुक्त वायरस) के समान है।
-cos-e-malattia-nelluomo_2.jpg)
अब तक, वायरस के दो अलग-अलग समूहों (समान अनुवांशिक लक्षणों और कार्यों वाले समूह) की पहचान की गई है: कांगो बेसिन (अधिक विषाणु और संक्रमणीय) और पश्चिम अफ्रीका के। दो समूहों के बीच भौगोलिक विभाजन माना जाता है कैमरून में, क्योंकि यह एकमात्र ऐसा देश है जहां मंकीपॉक्स वायरस के दोनों समूहों का पता चला है।
मंकीपॉक्स: यह कितना और कहाँ फैलता है?
- मनुष्यों और अन्य प्राइमेट में, रोग के मामले छिटपुट रूप से और कभी-कभी, महामारी के रूप में देखे जाते हैं। रिपोर्ट किए गए अधिकांश मामले कांगो बेसिन के ग्रामीण वर्षावन क्षेत्रों से आते हैं, विशेष रूप से कांगो लोकतांत्रिक गणराज्य, जहां इसे स्थानिक माना जाता है।
- चेचक का पहला मानव मामला 1970 में कांगो लोकतांत्रिक गणराज्य (तब ज़ैरे के रूप में जाना जाता था) में दर्ज किया गया था, चेचक को मिटाने के लिए गहन प्रयासों की अवधि के दौरान। तब से लेकर अब तक दूसरे देशों में इंसानों में मंकीपॉक्स पाया गया है।
- 2003 से, वायरस अफ्रीका से निर्यात किया गया है। विशेष रूप से, संयुक्त राज्य अमेरिका में मंकीपॉक्स के कुछ मामले भी सामने आए हैं, जब घाना संक्रमित प्रैरी कुत्तों से आयातित कुछ संक्रमित कृंतक जो बाद में कुछ मानव विषयों के संपर्क में आए। हाल ही में, इजराइल में सितंबर 2018 में मंकीपॉक्स दर्ज किया गया था, यूके में सितंबर 2018 और दिसंबर 2019 में और सिंगापुर में मई 2019 में। 2017 में, नाइजीरिया ने अब तक के सबसे बड़े प्रलेखित प्रकोप का अनुभव किया।
मंकीपॉक्स वायरस का प्राकृतिक मेजबान
विभिन्न जानवरों की प्रजातियों को मंकीपॉक्स वायरस के संक्रमण के लिए अतिसंवेदनशील के रूप में पहचाना गया है। प्रकृति में रोगज़नक़ को बनाए रखने के लिए तंत्र अभी तक पूरी तरह से समझ में नहीं आया है, लेकिन यह निश्चित है कि मानव और गैर-मानव प्राइमेट रोगज़नक़ के सच्चे भंडार का गठन नहीं करते हैं। बल्कि कृन्तकों की विभिन्न प्रजातियों द्वारा प्रतिनिधित्व किया। इसलिए, मंकीपॉक्स वायरस के सटीक भंडार की पहचान करने और प्रकृति में इसे कैसे बनाए रखा जाता है, इसकी पहचान करने के लिए आगे के अध्ययन की आवश्यकता है।
मंकीपॉक्स का ("संक्रमण से" लक्षणों की शुरुआत तक का अंतराल) आमतौर पर 6 से 13 दिनों के बीच होता है, लेकिन यह 5 से 21 दिनों तक भिन्न हो सकता है।
मंकीपॉक्स के लक्षण: यह कैसे प्रकट होता है?
मंकीपॉक्स वायरस एक "प्रणालीगत संक्रमण के लिए जिम्मेदार है, जिसकी विशेषता है:
- बुखार;
- ठंड लगना;
- सिरदर्द
- मायालगिया;
- पीठ दर्द;
- थकावट;
- लिम्फैडेनोपैथी;
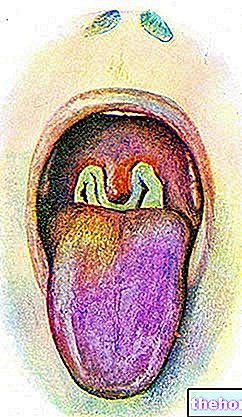
- फफोले और फुंसी के साथ त्वचा पर लाल चकत्ते (आमतौर पर पहले चेहरे पर)।
नैदानिक दृष्टिकोण से, मंकीपॉक्स मानव चेचक के समान है; हालांकि, त्वचा के घाव अक्सर क्लस्टर कॉन्फ़िगरेशन पर होते हैं और लिम्फ नोड इज़ाफ़ा अधिक आम है।
बंदरों के चेचक का कोर्स
संक्रमण को दो अवधियों में विभाजित किया जा सकता है:
- आक्रमण अवधि (0-5 दिनों तक रहता है): बुखार, गंभीर सिरदर्द, लिम्फैडेनोपैथी (सूजन लिम्फ नोड्स), पीठ दर्द, मायालगिया (मांसपेशियों में दर्द) और तीव्र अस्थि (ऊर्जा की कमी) द्वारा विशेषता। लिम्फैडेनोपैथी अन्य बीमारियों से मंकीपॉक्स की एक विशिष्ट विशेषता है जो शुरू में समान (चिकन पॉक्स, खसरा, चेचक) दिखाई दे सकती है।
- त्वचा पर लाल चकत्ते: आमतौर पर बुखार की शुरुआत के 1 से 3 दिनों के भीतर शुरू होते हैं। दाने धड़ के बजाय चेहरे और छोरों पर अधिक केंद्रित होते हैं। यह चेहरे (95% मामलों), हाथों की हथेलियों और पैरों के तलवों (75% मामलों) को प्रभावित करता है। मौखिक श्लेष्मा झिल्ली (में) 70% मामलों में), जननांगों (30%) और कंजाक्तिवा (20%), साथ ही कॉर्निया। दाने क्रमिक रूप से मैक्यूल (एक सपाट आधार वाले घाव) से पपल्स (थोड़ा उभरे हुए घाव), छाले ( स्पष्ट द्रव से भरे घाव), फुंसी (पीले रंग के द्रव से भरे घाव), और पपड़ी जो सूखकर गिर जाती है। घावों की संख्या कुछ से कई हजार तक भिन्न होती है। गंभीर मामलों में, घाव तब तक मिल सकते हैं जब तक कि त्वचा के बड़े हिस्से टूट न जाएं।
जंगली इलाकों में या उसके आस-पास रहने वाले लोगों में संक्रमित जानवरों के लिए अप्रत्यक्ष या निम्न स्तर का जोखिम हो सकता है, जिससे उप-क्लिनिकल (स्पर्शोन्मुख) संक्रमण हो सकता है।
रोग की अवधि
एक नियम के रूप में, बीमारी में 2 से 4 सप्ताह तक चलने वाले लक्षणों के साथ एक सौम्य और आत्म-सीमित पाठ्यक्रम होता है, लेकिन यह प्रतिरक्षात्मक व्यक्तियों और बच्चों में अधिक गंभीरता के साथ हो सकता है।
संभावित जटिलताएं
गंभीर मामले आमतौर पर बच्चों में होते हैं और वायरस के संपर्क की सीमा, रोगी के स्वास्थ्य की स्थिति और जटिलताओं की प्रकृति से संबंधित होते हैं।
मंकीपॉक्स की जटिलताओं में शामिल हो सकते हैं:
- माध्यमिक संक्रमण;
- ब्रोन्कोपमोनिया;
- पूति;
- एन्सेफलाइटिस;
- कॉर्नियल संक्रमण के परिणामस्वरूप दृष्टि की हानि होती है।
सामान्य आबादी में, मंकीपॉक्स से प्रभावित लोगों की मृत्यु दर लगभग 10% है; ज्यादातर मौतें कम उम्र के समूहों और छोटे बच्चों में होती हैं।
त्वचा, खुजली, उपदंश और दवा से संबंधित एलर्जी। जहां संभव हो, बायोप्सी एक "विकल्प" है।
चूंकि ऑर्थोपॉक्सविरस सीरोलॉजिकल रूप से क्रॉस-रिएक्टिव हैं, एंटीजन और एंटीबॉडी का पता लगाने के तरीके मंकीपॉक्स के लिए विशिष्ट पुष्टि प्रदान नहीं करते हैं। इसलिए एंटीजन के निदान या जांच के लिए सीरोलॉजिकल और एंटीजन डिटेक्शन विधियों की सिफारिश नहीं की जाती है। ऐसे मामले जहां संसाधन सीमित हैं। इसके अलावा, हाल ही में या दूरस्थ चेचक के खिलाफ टीकाकरण (उदाहरण के लिए, जिसे चेचक के उन्मूलन से पहले टीका लगाया गया है या हाल ही में ऑर्थोपॉक्सवायरस के उच्च जोखिम के कारण टीका लगाया गया है, जैसे कि स्टाफ प्रयोगशाला) गलत सकारात्मक परिणाम दे सकता है।
परीक्षण के परिणामों की व्याख्या करने के लिए, यह महत्वपूर्ण है कि रोगी की जानकारी नमूनों के साथ प्रदान की जाए, जिसमें शामिल हैं:
- बुखार की शुरुआत की तारीख;
- दाने की शुरुआत की तारीख;
- नमूना संग्रह की तारीख;
- व्यक्ति की वर्तमान स्थिति (दाने का चरण);
- उम्र।