प्रमुख बिंदु
गुइलेन-बैरे सिंड्रोम परिधीय तंत्रिका तंत्र का एक जटिल और सामान्यीकृत विकार है, जो सीएनएस और श्वसन की मांसपेशियों को भी प्रभावित कर सकता है।
गुइलेन-बैरे सिंड्रोम: कारण
गुइलेन-बैरे सिंड्रोम एक "असामान्य ऑटोइम्यून प्रतिक्रिया की अभिव्यक्ति है, जो संभवतः जीवाणु संक्रमण से उत्पन्न होती है (एच. इन्फ्लुएंजा, सी जेजुनी, माइकोप्लाज्मा) या वायरल (ईबीवी, साइटोमेगालोवायरस, एचआईवी I और II, हेपेटाइटिस ए, बी और सी वायरस)
गुइलेन-बैरे सिंड्रोम: लक्षण

गुइलेन-बैरे सिंड्रोम: निदान
स्पाइनल टैप, एंटीबॉडी स्क्रीनिंग, स्पाइरोमेट्री और ईसीजी द्वारा एक संदिग्ध गुइलेन-बैरे सिंड्रोम का पता लगाया जाता है
गुइलेन-बैरे सिंड्रोम: चिकित्सा
प्लास्मफेरेसिस और अंतःशिरा आईजीजी प्रशासन (संभवतः स्टेरॉयड दवाओं से जुड़ा हुआ) गुइलेन-बैरे सिंड्रोम के उपचार के लिए दो प्रथम-पंक्ति उपचार हैं।
गिल्लन बर्रे सिंड्रोम
गुइलेन-बैरे सिंड्रोम परिधीय तंत्रिका तंत्र का एक जटिल सामान्यीकृत स्नेह है, एक ऑटोइम्यून विकार की अभिव्यक्ति।
गुइलेन-बैरे सिंड्रोम - कम सामान्यतः कहा जाता है तीव्र भड़काऊ पॉली-न्यूरोपैथी - न्यूरोनल अक्षतंतु के प्रगतिशील अध: पतन का कारण बनता है, और अक्सर कमजोरी, पेरेस्टेसिया, अंगों के प्रगतिशील पक्षाघात और हाइपोरेफ्लेक्सिया (यांत्रिक तनाव के कारण तंत्रिका उत्तेजनाओं पर प्रतिक्रिया करने की क्षमता में कमी) के साथ होता है। गुइलेन-बैरे सिंड्रोम शरीर को विनाशकारी नुकसान पहुंचा सकता है, खासकर जब यह स्वायत्त तंत्रिका तंत्र और श्वसन की मांसपेशियों को भी प्रभावित करता है।
हालांकि सटीक ट्रिगरिंग कारण अभी तक निश्चित रूप से पहचाना नहीं गया है, ऐसा लगता है कि गुइलेन-बैरे सिंड्रोम "बैक्टीरिया या वायरल संक्रमण से शुरू होता है। हाल के चिकित्सा आंकड़ों के मुताबिक, ऐसा लगता है कि 75% प्रभावित रोगियों का पिछला इतिहास है" संक्रमण, विशेष रूप से जठरांत्र संबंधी मार्ग और श्वसन पथ का।
गुइलेन-बैरे सिंड्रोम के लिए पसंद की चिकित्सा प्लास्मफेरेसिस और इम्युनोग्लोबुलिन का प्रशासन है: ये रणनीतियाँ रोग की पूर्ण छूट के लिए बेहद प्रभावी साबित हुई हैं।
घटना
मेडिकल जर्नल में रिपोर्ट किए गए आंकड़ों से नश्तर, ऐसा प्रतीत होता है कि यूरोप में गुइलेन-बैरे सिंड्रोम प्रति 100,000 निवासियों पर 1.2-1.9 मामलों में होता है। 15 से 35 वर्ष की आयु के बच्चों में और 50 से 75 वर्ष की आयु के वयस्कों में घटना दर अधिक है।
कारण
गुइलेन-बैरे सिंड्रोम एक ऑटोइम्यून विकार का परिणाम है: यह तब होता है जब प्रतिरक्षा सेना गलती से तंत्रिका तंत्र के एक हिस्से पर हमला करती है, इसे विदेशी और खतरनाक के रूप में पहचानती है। जैसा कि उल्लेख किया गया है, ट्रिगरिंग कारक की पूर्ण निश्चितता के साथ पहचान नहीं की गई है। ; हालांकि , ऐसा प्रतीत होता है कि कुछ संक्रमण एक समान, असामान्य और अतिरंजित ऑटोइम्यून प्रतिक्रिया को ट्रिगर कर सकते हैं।
सिंड्रोम में सबसे अधिक शामिल रोगजनक सूक्ष्मजीव बैक्टीरिया या वायरस प्रतीत होते हैं:
- कैंपाइलोबैक्टर जेजुनी (गुइलेन-बैरे सिंड्रोम वाले रोगियों में अक्सर संक्रमण का निदान किया जाता है)
- एपस्टीन बार वायरस (ईबीवी): संक्रामक मोनोन्यूक्लिओसिस की शुरुआत में शामिल एक वायरस है और - कम से कम ऐसा लगता है - बर्किट के लिंफोमा, हॉजकिन के लिंफोमा, मल्टीपल स्केलेरोसिस और अन्य उपकला ट्यूमर की उत्पत्ति में
- साइटोमेगालोवायरस: चिकन पॉक्स, कोल्ड सोर, सेंट एंथोनी की आग, जननांग दाद और मोनोन्यूक्लिओसिस जैसी सामान्य बीमारियों में शामिल वायरस
- माइकोप्लाज्मा: प्राथमिक एटिपिकल निमोनिया, मूत्रमार्गशोथ, नवजात मेनिन्जाइटिस के एटियलॉजिकल एजेंट
- मानव इम्यूनोडेफिशियेंसी वायरस (एचआईवी I और एचआईवी II)
- हेपेटाइटिस ए, बी और सी वायरस
- हेमोफिलस इन्फ्लुएंजा
- इन्फ्लुएंजा वायरस: कुछ मामलों में, विषय "फ्लू वायरस संक्रमण" के बाद या फ्लू शॉट के बाद गुइलेन-बैरे सिंड्रोम के सभी लक्षण और लक्षण प्रदर्शित करता है। 1 9 76 के बाद गुइलेन-बैरे सिंड्रोम पोस्ट-इन्फ्लूएंजा टीकाकरण की घटनाएं काफी बढ़ गई हैं -1977 स्वाइन फ्लू महामारी हालांकि, जोखिम वर्तमान टीकाकरण के बाद सिंड्रोम का विकास बेहद कम है (प्रति मिलियन टीकाकरण में 1 मामला)।
संभवतः, सरकोइडोसिस, प्रणालीगत ल्यूपस एरिथेमेटोसस और साल्मोनेलोसिस भी व्यक्ति को गुइलेन-बैरे सिंड्रोम के लिए पूर्वसूचक कर सकते हैं।
समझ सके...
संक्रामक एजेंट ऑटोइम्यून प्रतिक्रिया को कैसे ट्रिगर कर सकते हैं जो गुइलेन-बैरे सिंड्रोम की विशेषता है?
यह अनुमान लगाया गया है कि रोगजनक कुछ माइलिनेटेड घटकों के साथ खुद को कोट कर सकते हैं, परिणामस्वरूप माइलिन के खिलाफ स्वयं-प्रतिरक्षण की प्रक्रिया को सक्रिय कर सकते हैं। रक्षा प्रणाली, गलती से माइलिन एंटीजन को विदेशी और संभावित खतरनाक एजेंटों के रूप में पहचानकर, संक्रामक एजेंट और परिधीय नसों के माइलिन दोनों के खिलाफ एक अतिरंजित हमले को ट्रिगर करती है।
लक्षण
गुइलेन-बैरे सिंड्रोम तथाकथित "एक्यूट फ्लेसीड पैरालिसिस सिंड्रोम" में से एक के लिए जिम्मेदार है: "परिधीय तंत्रिका तंत्र में एंटीबॉडी का अनियंत्रित उत्पादन निचले और ऊपरी अंगों के प्रगतिशील पक्षाघात का कारण बनता है।
गुइलेन-बैरे सिंड्रोम का एक तीव्र पाठ्यक्रम है: तंत्रिका संबंधी घाटे की प्रगति कुछ दिनों की अवधि में होती है, अधिकतम कई सप्ताह। इसके बाद, एक "पठार" चरण और एक पुनर्प्राप्ति चरण का पालन होता है।
गुइलेन-बैरे सिंड्रोम के विशिष्ट लक्षण हैं:
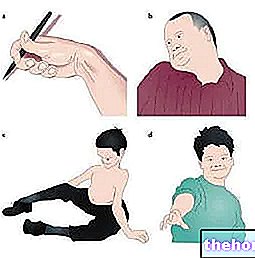
- अंगों की प्रगतिशील कमजोरी (सर्वव्यापी लक्षण), चेहरे की मांसपेशियों की भागीदारी तक (चेहरे का पक्षाघात)
- श्वसन संबंधी कठिनाइयाँ
- डिसरथ्रिया (भाषण विकार)
- डिस्फेगिया (ठोस या तरल भोजन निगलने में कठिनाई)
- स्वायत्त (स्वायत्त) शिथिलता: परिवर्तित हृदय गति, अतालता, परिवर्तित रक्तचाप (ऑर्थोस्टेटिक हाइपोटेंशन) और बेसल तापमान
- मूत्राशय की शिथिलता (असामान्य)
- न्यूरोपैथिक दर्द, विशेष रूप से अंगों में
- डायाफ्राम के पक्षाघात के कारण श्वसन विफलता
- हाइपोस्थेसिया: उत्तेजना के प्रति प्रतिक्रिया की संवेदनशीलता में कमी
- हाइपोटोनिया: किसी अंग या ऊतक की तंत्रिका गतिविधि में कमी (मांसपेशी हाइपोटोनिया)
- असामान्य नेत्र गति (असामान्य)
- अंगों का प्रगतिशील पक्षाघात: गुइलेन-बैरे सिंड्रोम का एक विशिष्ट लक्षण
- श्वसन की मांसपेशियों का पक्षाघात
- पेरेस्टेसिया (अंगों या शरीर के अन्य हिस्सों में सनसनी में बदलाव)
जटिलताओं
जब चिकित्सा स्थगित कर दी जाती है, तो गुइलेन-बैरे सिंड्रोम के लक्षणों को बढ़ाया जा सकता है, और रोगी की नैदानिक तस्वीर तेज हो सकती है। सबसे आम जटिलताएं हैं:
- कार्डिएक एरिद्मिया
- मानसिक विकार: चिंता, अवसाद
- इलियस (आंतों में रुकावट)
- श्वसन विफलता (यांत्रिक वेंटिलेशन की आवश्यकता है)
- हाइपोटेंशन / गंभीर उच्च रक्तचाप
- स्थायी पक्षाघात: गुइलेन-बैरे सिंड्रोम के अति तीव्र रूपों में, कुल पक्षाघात 24 घंटों के भीतर होता है
- गंभीर मूत्र प्रतिधारण
- थ्रोम्बोम्बोलिज़्म
- गहरी नस घनास्रता
आधुनिक चिकित्सीय रणनीतियों (गहन सहायक देखभाल) के साथ अधिकांश रोगियों में रोग का निदान उत्कृष्ट है। उपचार के बाद, यह अनुमान लगाया गया है कि गुइलेन-बैरे सिंड्रोम के 20% रोगियों में आंशिक विकलांगता (निरंतर कमजोरी, बिगड़ा हुआ संवेदनशीलता) बनी रहती है, जबकि 10% श्वसन विफलता या फुफ्फुसीय अन्त: शल्यता से मर जाते हैं। गंभीर सीएनएस परिवर्तन के बाद भी मृत्यु हो सकती है, या यह लंबे समय तक इंटुबैषेण से जटिलताओं का परिणाम हो सकता है।
लक्षणों की तीव्र प्रगति, उन्नत आयु और लंबे समय तक सहायक वेंटिलेशन, गुइलेन-बैरे सिंड्रोम के रोगियों में खराब रोग के जोखिम को बहुत बढ़ा देता है।
गुइलेन-बैरे सिंड्रोम: निदान और उपचार "






















-propriet-nutrizionali.jpg)