लक्षण और अभिव्यक्तियाँ
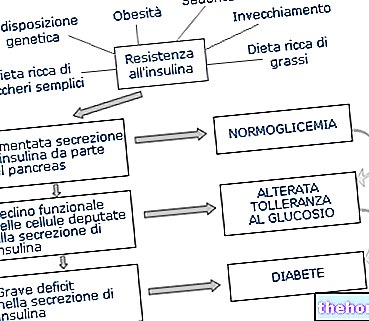
जैसा कि लेख में कई बार व्यक्त किया गया है, मधुमेह अपवृक्कता एक प्रगतिशील बीमारी है, जो कुल स्पर्शोन्मुखता से अपरिवर्तनीय पुरानी गुर्दे की विफलता तक बढ़ती गंभीरता के चरणों से गुजरती है।
स्टेडियम I
ग्लोमेरुलर हाइपरफिल्ट्रेशन के चरण के रूप में परिभाषित, यह लक्षणों की अनुपस्थिति और स्पष्ट रूप से सामान्य गुर्दे समारोह द्वारा विशेषता है। वास्तव में, इस चरण में ऊतकीय परिवर्तन भी स्पष्ट होते हैं और इसकी उपस्थिति को प्रदर्शित करना संभव है
- पॉल्यूरिया, कभी-कभी ग्लाइकोसुरिया और ग्लोमेरुलर फिल्ट्रेट में लगातार वृद्धि, उसी उम्र के स्वस्थ विषयों की तुलना में 20-50% अधिक; इस स्तर पर एल्ब्यूमिन का मूत्र उत्सर्जन सामान्य है
स्टेडियम II
इसे "साइलेंट नेफ्रोपैथी" भी कहा जाता है
- इसके अलावा इस चरण में कोई लक्षण नहीं होते हैं, लेकिन, विशेष रूप से शारीरिक परिश्रम या भोजन के दुरुपयोग के बाद, माइक्रोएल्ब्यूमिन्यूरिया प्रकट होता है। माइक्रोएल्ब्यूमिन्यूरिया शब्द को एल्ब्यूमिन की मूत्र उपस्थिति को मामूली लेकिन फिर भी रासायनिक और नैदानिक दृष्टिकोण से महत्वपूर्ण सांद्रता की रिपोर्ट करने के लिए गढ़ा गया था।
चरण III
इसे "प्रारंभिक नेफ्रोपैथी" चरण के रूप में भी जाना जाता है
- इस चरण में, माइक्रोएल्ब्यूमिन्यूरिया स्थायी होता है और शारीरिक परिश्रम या भोजन के दुरुपयोग के अभाव में भी होता है। ग्लोमेरुलर फिल्ट्रेट कम हो जाता है, लेकिन फिर भी उच्च मूल्यों पर बना रहता है; धमनी उच्च रक्तचाप अक्सर प्रकट होता है
स्टेडियम IV
इसे "ओवरट नेफ्रोपैथी" चरण के रूप में भी जाना जाता है
- एक स्पष्ट प्रोटीनूरिया पाया जाता है (> 200 माइक्रोग्राम / मिनट), और ग्लोमेरुलर छानना स्पष्ट रूप से रोग संबंधी मूल्यों तक कम हो जाता है। लगातार धमनी उच्च रक्तचाप, रक्त क्रिएटिनिन में लगातार वृद्धि। माइक्रोएल्ब्यूमिन्यूरिया से प्रोटीनुरिया में संक्रमण भी डायबिटिक नेफ्रोपैथी के प्री-क्लिनिकल से क्लिनिकल चरण में संक्रमण का प्रतीक है। लक्षण और जटिलताएं नेफ्रोटिक सिंड्रोम के विशिष्ट हैं: एडिमा, इसलिए विशेष रूप से चेहरे, पैरों और पेट में सूजन, मूत्र में झाग का पता लगाना, संक्रमण के लिए संवेदनशीलता में वृद्धि, कुपोषण, हृदय जोखिम में वृद्धि (घनास्त्रता और हाइपरलिपिडिमिया), एनीमिया, कमजोरी, अस्वस्थता .
स्टेडियम वी
यूरेमिक स्टेज या "क्रोनिक रीनल फेल्योर" के रूप में भी जाना जाता है
- यह क्रोनिक रीनल फेल्योर की विशेषता है जो टर्मिनल यूरीमिया की ओर विकसित होता है जिसके लिए डायलिसिस उपचार की आवश्यकता होती है।मधुमेह रोगी यूरीमिया को क्रोनिक यूरीमिक्स से कम सहन करते हैं, इसलिए उनका अस्तित्व कम होता है।
नैदानिक मानदंड
मानक यूरिनलिसिस डायबिटिक नेफ्रोपैथी के लिए डायग्नोस्टिक प्रक्रिया और स्क्रीनिंग में पहला कदम है।
मधुमेह अपवृक्कता के बारे में आत्मविश्वास से बात करने में सक्षम होने के लिए सबसे पहले उन कई कारणों को बाहर करना आवश्यक है जो मूत्र एल्ब्यूमिन उत्सर्जन को बदल सकते हैं: संक्रमण, लेकिन यह भी विघटित मधुमेह (कभी-कभी उच्च हाइपरग्लाइसेमिया), शारीरिक गतिविधि, मूत्र संक्रमण, बुखार, दिल की विफलता और उच्च रक्तचाप। इसलिए अकेले एल्ब्यूमिन की खुराक तक सीमित करने की आवश्यकता नहीं है, बल्कि अन्य महत्वपूर्ण मापदंडों के मूल्यांकन के लिए परीक्षा का विस्तार करने की आवश्यकता है: मूत्र तलछट विश्लेषण, ल्यूकोसाइट गिनती, ग्लूकोज और नाइट्राइट खुराक। ।
- MICROALBUMINURIA:> 30 मिलीग्राम / दिन या 20 माइक्रोग्राम / मिनट या 30 माइक्रोग्राम / मिलीग्राम क्रिएटिनिन
- प्रोटीनुरिया या मैक्रोएल्बुमिनुरिया: एल्बुमिनुरिया> 300 मिलीग्राम / दिन
कृपया ध्यान दें: एल्ब्यूमिन का मूत्र उत्सर्जन दिन-प्रतिदिन उल्लेखनीय भिन्नता दिखाता है; इस कारण से एक माइक्रोएल्ब्यूमिन्यूरिक रोगी के सामने होने की निश्चितता केवल 3-6 महीनों की अवधि में एकत्र किए गए 3 नमूनों में से कम से कम 2 में एल्ब्यूमिन के उच्च स्तर का पता लगाने के माध्यम से प्राप्त की जाती है।
थेरेपी और रोकथाम
मधुमेह अपवृक्कता की शुरुआत में देरी करने के लिए निवारक और चिकित्सीय रणनीतियों और पुरानी गुर्दे की विफलता की ओर इसके विकास में शामिल हैं:
- गहन (कठोर) रक्त शर्करा नियंत्रण, जिसका लक्ष्य 6-7% से कम ग्लाइकेटेड हीमोग्लोबिन के प्रतिशत द्वारा दर्शाया गया है, के माध्यम से कार्यान्वित किया जाना है:
- आहार नियंत्रण (आहार और मधुमेह देखें)
- नियमित शारीरिक गतिविधि (खेल और मधुमेह देखें)
- ड्रग थेरेपी (मधुमेह की दवाएं देखें)
- धमनी उच्च रक्तचाप का नियंत्रण, जिसका लक्ष्य लगभग 125/75 मिमीएचजी के रक्तचाप मूल्यों द्वारा दर्शाया गया है, के माध्यम से कार्यान्वित किया जाना है:
- आहार नियंत्रण (आहार और उच्च रक्तचाप देखें)
- नियमित शारीरिक गतिविधि (खेल और उच्च रक्तचाप देखें)
- एसीई इनहिबिटर, एंजियोटेंसिन II रिसेप्टर विरोधी और / या सार्टन्स के साथ लागू की जाने वाली ड्रग थेरेपी
- अधिक वजन या मोटापे के मामले में कैलोरी सेवन पर प्रतिबंध; मधुमेह अपवृक्कता के मामले में बीएमआई को 20 से 25 के बीच बनाए रखने का लक्ष्य है
- वनस्पति मूल और मछली के प्रोटीन के पक्ष में आहार (कम प्रोटीन आहार) में प्रोटीन सेवन पर प्रतिबंध, जिसका लक्ष्य 0.8 ग्राम / किग्रा (दैनिक कैलोरी का लगभग 10%) के प्रोटीन सेवन द्वारा दर्शाया गया है। आहार हस्तक्षेप विशेष रूप से उपयोगी है तृतीयक रोकथाम, मधुमेह अपवृक्कता के चरण से यूरीमिया तक रोग के विकास को रोकने या धीमा करने के लिए
- धूम्रपान का उन्मूलन
- डिस्लिपिडेमिया का सुधार, जिसका लक्ष्य 100 मिलीग्राम / 100 मिलीलीटर से नीचे एलडीएल मूल्यों द्वारा दर्शाया गया है (देखें: उच्च कोलेस्ट्रॉल के लिए दवाएं)
- नेफ्रोटॉक्सिक दवाओं से परहेज (विपरीत एजेंट, एंटीबायोटिक्स और एनएसएआईडी जैसे इबुप्रोफेन, नेप्रोक्सन और सेलेकॉक्सिब)
पांचवें चरण में पहुंच चुके मरीजों के लिए डायलिसिस उपचार जरूरी है। पृथक गुर्दा प्रत्यारोपण या संयुक्त गुर्दा-अग्न्याशय प्रत्यारोपण लगभग हमेशा टाइप 2 मधुमेह रोगियों में हृदय परिवर्तन और अन्य जोखिम कारकों (उन्नत आयु, खराब जीवन प्रत्याशा ...) की उपस्थिति के कारण contraindicated है जो "हस्तक्षेप" के परिणाम से समझौता कर सकते हैं। .
"मधुमेह अपवृक्कता: लक्षण और चिकित्सा" पर अन्य लेख
- मधुमेह अपवृक्कता: कारण और पैथोफिज़ियोलॉजी
- मधुमेह अपवृक्कता



.jpg)