परिचय: आर्टिकुलर कार्टिलेज एक अत्यधिक विशिष्ट संयोजी ऊतक है जो चोंड्रोसाइट्स और आसपास के सहायक ऊतक, मैट्रिक्स नामक कोशिकाओं से बना होता है। इसका रंग मोती जैसा सफेद होता है और जोड़ों की हड्डियों के सिरों को ढकता है, उन्हें घर्षण से बचाता है। इसका कार्य शॉक एब्जॉर्बर के समान है, जो सामान्य संयुक्त संबंधों को सुरक्षित रखने और गति की अनुमति देने में सक्षम है।
संवहनीकरण और संक्रमण की पूर्ण अनुपस्थिति के कारण, उपास्थि चोट की स्थिति में खराब पुनर्योजी क्षमता दिखाती है, खासकर अगर यह गंभीर है। यहां तक कि जब यह पुन: उत्पन्न होता है, तब भी यह एक फाइब्रोकार्टिलेज प्रकार के ऊतक को जन्म देता है, जो मूल से कम प्रतिरोधी और लोचदार होता है; इसलिए यह संयुक्त की कार्यक्षमता से समझौता कर सकता है और समय के साथ अपक्षयी घटना (आर्थ्रोसिस या ऑस्टियोआर्थराइटिस) की शुरुआत का पक्ष ले सकता है।
कार्टिलेज घाव एक बहुत ही सामान्य समस्या है, जो बुजुर्गों (अपक्षयी ऑस्टियोआर्थराइटिस) में आसानी से पाई जाती है, लेकिन कभी-कभी युवाओं में भी, जहां दर्दनाक उत्पत्ति की क्षति अधिक बार होती है और गठिया के रूपों में विकास का उच्च जोखिम होता है। कुछ साल पहले तक, उपचार की संभावनाएं सीमित थीं और रोगी को विकलांगता या जहां संभव हो, संयुक्त कृत्रिम अंग के साथ जोड़ को बदलने के लिए निंदा की गई थी। आज, टिशू इंजीनियरिंग से जुड़ी आधुनिक सर्जिकल तकनीकें कुछ और उम्मीद जगाती हैं।
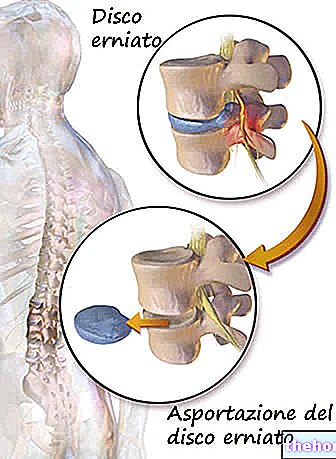
रिपेरेटिव फाइब्रोकार्टिलेज ऊतक बनाने के लिए अस्थि मज्जा को उत्तेजित करना संभव है, जिससे कई छोटे छेद (वेध) बन जाते हैं, जिससे माइक्रोफ़्रेक्चर हो जाता है या सबकॉन्ड्रल हड्डी (उपास्थि के नीचे हड्डी का हिस्सा) की सतह को दाखिल करना संभव है; जैसा कि कुछ पंक्तियों में पहले उल्लेख किया गया है, जो मरम्मत ऊतक बनता है वह फाइब्रोकार्टिलाजिनस प्रकार (श्रृंखला बी) का होता है और इस तरह मातृ प्रकृति द्वारा प्रदान किए गए उपास्थि की तुलना में बहुत कम कार्यक्षमता होती है। इस कारण से, इन तकनीकों को वर्तमान में उथले और मामूली चोंड्रल घावों के उपचार में संकेत दिया गया है।
अधिक व्यापक घावों के मामले में उपास्थि प्रत्यारोपण का विकल्प चुनना संभव है।
उपास्थि प्रत्यारोपण
सबसे पहले, यह स्पष्ट करना अच्छा है कि यह शब्द एक नहीं, बल्कि तीन अलग-अलग सर्जिकल तकनीकों को संदर्भित करता है।
→ पेरीकॉन्ड्रिअम या पेरीओस्टेम इम्प्लांट्स (पतली झिल्लियां जो कवर करती हैं, क्रमशः उपास्थि, संयुक्त भागों को छोड़कर, और हड्डियों, जोड़दार सतहों और टेंडन के सम्मिलन बिंदुओं को छोड़कर)।सर्जन इन ऊतकों के फ्लैप लेता है और उन्हें घायल क्षेत्र में डालता है, जहां वे उपास्थि या फाइब्रोकार्टिलेज के समान ऊतक के विकास को प्रेरित करते हैं।
संकेत: दीर्घकालिक परिणाम विरोधाभासी हैं; इस कारण से यह एक व्यापक तकनीक नहीं है।
→ मोसाइकोप्लास्टी या ओस्टियोचोन्ड्रल ग्राफ्ट: इसमें एक ही रोगी के घायल जोड़ से लिए गए ओस्टियोचोन्ड्रल ऊतक (यानी ऊपरी उपास्थि के साथ हड्डी के हिस्से) के सिलेंडर का उपयोग और कार्टिलेज दोष में दबाव डाला जाता है।
संकेत: यह उपास्थि प्रत्यारोपण आर्थोस्कोपिक रूप से किया जा सकता है, इसलिए यह न्यूनतम इनवेसिव है और इससे अस्वीकृति और संक्रमण की समस्या नहीं होती है। यह एक ही सर्जिकल समय पर किया जाता है और केवल छोटे घावों के लिए संकेत दिया जाता है, जबकि गहराई एक सीमित कारक नहीं है; स्पष्ट कारणों से भ्रष्टाचार के लिए आवश्यक ओस्टियोचोन्ड्रल सामग्री वास्तव में सीमित है और उच्च नमूने दाता साइट पर महत्वपूर्ण नुकसान पहुंचाएंगे। इसलिए उपास्थि प्रत्यारोपण एक समझौता का परिणाम है: "संयुक्त की कार्यक्षमता के लिए महत्वपूर्ण क्षेत्र" है " एक कम महत्वपूर्ण क्षेत्र से उपास्थि ले रहा है, लेकिन इसके लिए बेकार या ज़रूरत से ज़्यादा नहीं।
अनुपयोगी जोड़ों के लिए कार्टिलेज प्रत्यारोपण नहीं किया जा सकता है, जैसे कि उंगलियों, पैर या रीढ़ की हड्डी में; इसके बजाय घुटने, टखने, कंधे और कूल्हे के लिए संकेत दिया गया है।
→ ऑटोलॉगस चोंड्रोसाइट प्रत्यारोपण: एक गैर-लोडिंग क्षेत्र में उपास्थि के एक छोटे टुकड़े को हटाकर रोगी से उपास्थि कोशिकाओं को काटा जाता है। बायोटेक्नोलॉजिकल तकनीकों के माध्यम से एकत्रित चोंड्रोसाइट्स को प्रयोगशाला में 2-4 सप्ताह के लिए पृथक और सुसंस्कृत किया जाता है, जिसके दौरान वे अपनी संख्या को गुणा करके अंतर करते हैं। इस बिंदु पर रोगी एक नए ऑपरेशन से गुजरता है, जिसके दौरान घाव को साफ किया जाता है और पेरीओस्टेम के साथ कवर किया जाता है, जिससे एक छोटा छेद निकल जाता है जिसके माध्यम से सुसंस्कृत कोशिकाओं को इंजेक्ट किया जाएगा। पेरीओस्टियल फ्लैप, ipsilateral टिबिया की एंटेरो-मेडियल सतह से लिया गया, किसी भी जटिलता के लिए जिम्मेदार है जो थोड़े समय के भीतर उत्पन्न हो सकता है; इसके अलावा, इसके लिए एक जटिल सर्जिकल तकनीक की आवश्यकता होती है, जिसे आर्थोस्कोपिक रूप से नहीं किया जा सकता है। इन समस्याओं को दूर करने के लिए, ऑटोलॉगस चोंड्रोसाइट प्रत्यारोपण का उपयोग बायोटेक्नोलॉजिकल मूल के हयालूरोनिक एसिड समर्थन पर किया जा सकता है, जिसमें कम आक्रामक सर्जिकल तकनीक की आवश्यकता का लाभ भी होता है। अनुसंधान वर्तमान में "प्राकृतिक" आर्टिकुलर कार्टिलेज की विशेषताओं के अनुसार, नए जैव-प्रौद्योगिकीय समर्थन की पहचान करने के उद्देश्य से है, जो प्रत्यारोपित चोंड्रोसाइट संस्कृतियों के विस्तार और प्रसार का पक्ष लेने में सक्षम है।
साथ ही इस मामले में, चूंकि रोगी एक ही समय में एक दाता और एक प्राप्तकर्ता है, इसलिए अस्वीकृति या संक्रमण के साथ कोई समस्या नहीं है। पिछली तकनीक के विपरीत, सीमित कारक घाव की सीमा तक नहीं है, लेकिन इसकी गहराई है: यदि क्षति को अंतर्निहित हड्डी (गंभीर चोट, ओस्टियोचोन्ड्राइटिस, उन्नत आर्थ्रोसिस) तक बढ़ाया जाता है, तो इम्प्लांट कठिनाई से जड़ लेता है, क्योंकि इसमें कमी होती है पिछले मामले में वर्णित हड्डी का समर्थन इसलिए जैव प्रौद्योगिकी सामग्री की मांग की जा रही है जो आसपास के वातावरण में चोंड्रोसाइट्स के फैलाव से बचने के लिए एक उपयुक्त समर्थन के रूप में कार्य करती है और वर्तमान में अनुपचारित विकृति की उपस्थिति में भी उनके विकास का पक्ष लेती है।
टिप्पणियाँ: वेध, घर्षण और माइक्रोफ़्रेक्चर पर आधारित दोनों उपचार, और उपास्थि प्रत्यारोपण से जुड़े लोगों को 40-50 वर्ष से कम आयु के रोगियों के लिए संकेत दिया जाता है, क्योंकि उम्र बढ़ने से कार्टिलेज की प्रजनन क्षमता शून्य तक कम हो जाती है। यह लेख उन्नत ऑस्टियोआर्थराइटिस के लिए मान्य है।







-ed-essenziali-(age).jpg)