झटके और ठंड का एहसास: लगभग 25% रोगियों को प्रभावित करते हैं। आमतौर पर, झटके अधिकतम 20 से 30 मिनट तक चलते हैं।
भ्रम और स्मृति हानि: ये दो अस्थायी बीमारियां हैं, जो बुजुर्ग मरीजों में बहुत आम हैं।
छोटी छाती में संक्रमण: ये मुख्य रूप से उन रोगियों में होते हैं जिनकी पेट की सर्जरी हुई है। लक्षण बुखार और सांस लेने में कठिनाई हैं; चिकित्सा में एंटीबायोटिक्स शामिल हैं।
मूत्राशय विकार: आम तौर पर, उनमें पेशाब करने और/या पेशाब करने में कठिनाई होती है। वे थोड़े समय तक चलते हैं।
चक्कर आना: ये संवेदनाएं हैं जो थोड़े समय में समाप्त हो जाती हैं।
चोट लगना और दर्द: वे प्रकट हो सकते हैं जहां संवेदनाहारी और शामक के प्रशासन के लिए सुई-प्रवेशिका डाली गई है।
गले में दर्द: 40% रोगियों में होता है और यह सांस लेने की अनुमति देने वाली ट्यूब के सम्मिलन के कारण होता है।
होठों या मुंह में चोट और दांतों को नुकसान: पहला 5% रोगियों को प्रभावित करता है, बाद वाला 4500 में से एक व्यक्ति को प्रभावित करता है।
इस्तेमाल किए गए एनेस्थेटिक के लिए और इस कारण से, एनाफिलेक्टिक प्रतिक्रिया का शिकार है।
दूसरे, यह संभव है कि एक व्यक्ति घातक अतिताप से पीड़ित हो, एक विशेष वंशानुगत बीमारी जो बहुत गंभीर लक्षणों के साथ प्रकट होती है, जब प्रभावित लोग संवेदनाहारी की बड़ी खुराक लेते हैं।
अंत में, एक बहुत ही दूरस्थ संभावना है (100,000 में एक मामला) कि रोगी मर जाएगा।
धूम्रपान, मोटापा, गंभीर बीमारियों से पीड़ित और विशेष रूप से आक्रामक सर्जरी कुछ ऐसी स्थितियां हैं जो सामान्य संज्ञाहरण लागू होने पर जटिलताओं की उपस्थिति का पक्ष लेती हैं।
, एक विशेष संग्रह बैग।
कुछ कोलोस्टोमाइज्ड रोगियों के लिए, मल संग्रह बैग एक वास्तविक असुविधा का प्रतिनिधित्व करता है और वे एक वैकल्पिक विधि का सहारा लेना पसंद करते हैं, जिसे ट्रान्सटोमल आंतों की सिंचाई के रूप में जाना जाता है।
इस विशेष उपाय में मूल रूप से रंध्र के माध्यम से पानी डालना शामिल है, जिसके कारण मल रंध्र से ही बाहर आ जाता है।
रंध्र के लिए, स्पष्ट रूप से एक जलरोधी मामला लागू करना आवश्यक है जो उस मल को इकट्ठा करने का काम करता है जिसे पानी का प्रवाह इकट्ठा करता है और बाहर ले जाता है।
एक बार आंत खाली हो जाने के बाद, इंस्ट्रूमेंटेशन हटा दिया जाता है।
कुछ मामलों में, मल के संग्रह के लिए क्लासिक बैग की तुलना में ट्रांसटोमल आंतों की सिंचाई बहुत अधिक आरामदायक है। हालांकि, इसकी कुछ सीमाएँ हैं जो इसे कुछ लोगों के लिए अपर्याप्त बनाती हैं: वास्तव में, इसे हर दिन एक ही समय पर किया जाना चाहिए और यह उन लोगों के लिए अनुपयुक्त है जो कुछ कार्य गतिविधियाँ करते हैं और अपने जीवन को नियमित करने में विफल रहते हैं।
इसके अलावा, नुकसान के बीच, हमें इसके निष्पादन के समय पर भी विचार करना चाहिए, जो लगभग 45-60 मिनट है।
.लेकिन यह दूसरा ऑपरेशन कब तक किया जा सकता है?
आमतौर पर, सर्जन 12 सप्ताह बिताते हैं, जिसके बाद वे रोगी की स्थिति का मूल्यांकन करते हैं और तय करते हैं कि क्या करना है। यदि रोगी ठीक है और पहले ऑपरेशन के घाव पूरी तरह से ठीक हो गए हैं, तो कोलोस्टॉमी रिवर्सल ऑपरेशन आगे बढ़ सकता है।
यदि, दूसरी ओर, रोगी अभी भी यह नहीं दिखाता है कि वह पूरी तरह से ठीक हो गया है, तो प्रत्यावर्तन प्रक्रिया को कुछ हफ्तों के लिए स्थगित कर देना चाहिए।
पहले हस्तक्षेप के एक या अधिक वर्षों के बाद भी आपको संचालित करने में सक्षम होने से कुछ भी नहीं रोकता है। कुछ मामलों में, वास्तव में, अच्छे अंतिम परिणाम के बारे में सुनिश्चित करने के लिए संशोधित बड़ी आंत को "ठीक" करने से पहले लंबे समय तक इंतजार करना पसंद किया जाता है।
दूसरी सर्जरी के लिए अस्पताल में भर्ती होने की आवश्यकता होती है जो न्यूनतम 3 से लेकर अधिकतम 10 दिनों तक हो सकती है।
हालांकि यह एक कोलोस्टॉमी की तुलना में कम आक्रामक ऑपरेशन है, फिर भी कई हफ्तों के बाद भी पूर्ण वसूली होती है।
यह एहतियात आम तौर पर पहले 7-8 दिनों के लिए मान्य होता है, जिसके बाद रोगी बिना किसी विशेष प्रतिबंध के, स्वस्थ और संतुलित आहार अपनाने के अलावा (बहुत महत्वपूर्ण) खाने के लिए वापस जा सकता है।
इसलिए, उपचार के बाद, फल और सब्जियों को फिर से अनुमति दी जाती है; कार्बोहाइड्रेट (अधिमानतः साबुत भोजन प्रकार) को भोजन का एक बड़ा हिस्सा बनाना चाहिए; अंत में, डेयरी उत्पाद और प्रोटीन खाद्य पदार्थ वसा में कम होना चाहिए (यानी कम वसा वाला दूध या दही, दुबला मांस, मछली, आदि)।
और अप्रिय जटिलताओं से बचने में (जैसे कब्ज या पेट के रंध्र से अत्यधिक रक्तस्राव)।सबसे पहले, भोजन को इस तरह विभाजित करने की सलाह दी जाती है कि वे हल्के और पचाने में आसान हो जाएं।
फिर, आपको धीरे-धीरे खाने की आदत डालनी चाहिए, शायद अपने भोजन को लंबे समय तक चबाना चाहिए, और बहुत देर से भोजन करने से बचना चाहिए। इसलिए रात के नाश्ते अपर्याप्त हैं।
इसके अलावा, यह एक अच्छा विचार है: समय-समय पर अपने आहार में बदलाव करें; यदि किसी भी भोजन ने आपको परेशान किया है, तो उससे बचें; हर दिन फल, सब्जियां और साबुत अनाज खाएं, क्योंकि उनमें फाइबर होता है और कब्ज से बचाव होता है; वसा से भरपूर खाद्य पदार्थों से उतना ही बचें जितना कि संभव है, क्योंकि पचाना मुश्किल है।
अंत में, मल के पारगमन और उन्मूलन के पक्ष में, एक दिन में लगभग दो लीटर पानी पीना बहुत जरूरी है।
.इसलिए, सबसे आम प्रश्नों में से एक है कि कोलोस्टॉमी (यानी जिन लोगों को कोलोस्टॉमी हुई है) डॉक्टरों से पूछते हैं: क्या रक्तस्राव के लिए कोई उपाय हैं?
इसे बढ़ाने के लिए निश्चित रूप से निम्नलिखित खाद्य पदार्थ और व्यवहार हैं: फलियां (विशेष रूप से मटर, बीन्स और दाल), प्याज, फूलगोभी, गोभी, वसा से भरपूर खाद्य पदार्थ, अंकुरित अनाज, मसालेदार भोजन, प्याज, अंडे, फ़िज़ी पेय, बीयर, च्युइंग गम, मुंह खोलकर खाना, खाते समय बात करना, धूम्रपान करना, भूसे से पीना और अनियमित अंतराल पर खाना।
इसके आलोक में, भोजन को नियमित करना अच्छा है, यह ध्यान रखना कि वे बहुत लंबे न हों; मुंह बंद करके चबाएं और जब तक खाएं तब तक बात करने से बचें; गैर-कार्बोनेटेड पेय पसंद करें और पीने के लिए स्ट्रॉ का उपयोग न करें; अंत में, रक्तस्राव को बढ़ावा देने वाले खाद्य पदार्थों (बहुत वसायुक्त खाद्य पदार्थों के मामले में) को सीमित करें या पूरी तरह से बचें।
बीमार व्यक्ति को प्रत्यारोपित रोगी हाल ही में मृत दाता से आते हैं।हालांकि, जीवित दाताओं से फेफड़े के प्रत्यारोपण की भी संभावना है।
आम तौर पर, एक ही परिवार के लोगों के बीच एक जीवित दाता फेफड़े का प्रत्यारोपण किया जाता है और इसके लिए दो दाताओं की आवश्यकता होती है। दरअसल, दाएं फेफड़े का निचला हिस्सा एक डोनर से लिया जाता है और बाएं फेफड़े का निचला हिस्सा दूसरे डोनर से लिया जाता है।
उसके बाद, प्रक्रिया एक मृत दाता से फेफड़ों के प्रत्यारोपण के दौरान की जाने वाली प्रक्रिया के समान होती है; जिसका अर्थ है कि सर्जन रोगी से दो रोगग्रस्त फेफड़ों को हटा देता है और दो नए निकाले गए स्वस्थ फेफड़ों को सम्मिलित करता है।
जीवित दाता फेफड़े का प्रत्यारोपण मुख्य रूप से सिस्टिक फाइब्रोसिस के मामले में किया जाता है, अन्य सभी संभावित उपचार विफल होने के बाद अंतिम उपाय के रूप में।
इसे (दो संगत दाताओं) करने में सक्षम होने के लिए आवश्यक शर्तों को देखते हुए, यह एक ऐसी प्रक्रिया है जिसका अभ्यास बहुत कम किया जाता है।
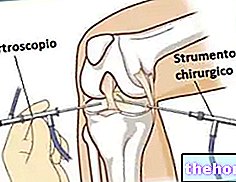
फुफ्फुसीय "खुला" प्रदान करता है कि प्रयोगशाला में देखे जाने वाले फेफड़े के ऊतकों का संग्रह किनारे पर एक या अधिक चीरों के बाद होता है, ठीक पसलियों के बीच।इन छोटे उद्घाटन के माध्यम से, वास्तव में, सर्जन पहले एक कैमरा पेश करता है - जो बाहरी मॉनिटर से जुड़ा होता है, जो उसे वक्ष गुहा में खुद को उन्मुख करने की अनुमति देता है - और फिर नमूना लेने के लिए आवश्यक शल्य चिकित्सा उपकरण।
"खुले" फेफड़े की बायोप्सी के लिए सामान्य संज्ञाहरण की आवश्यकता होती है, इसलिए रोगी प्रक्रिया की अवधि के लिए और ऑक्सीजन की आपूर्ति के साथ संचार में बेहोश रहता है।
प्रक्रिया आमतौर पर एक घंटे तक चलती है और, इसके निष्कर्ष पर, प्रभावित फेफड़े के पुन: विस्तार के लिए फुफ्फुस जल निकासी की भविष्यवाणी की जाती है। ऑपरेशन के दौरान, वास्तव में, जिस फेफड़े से ऊतक का नमूना लिया जाता है, वह न्यूमोथोरैक्स की तरह ढह जाता है।
अपेक्षित अस्पताल में भर्ती कम से कम कुछ दिनों का है।
पश्चात के चरण में थकान, सांस लेते समय सीने में दर्द, चीरे पर हल्का रक्तस्राव और गले में खराश की विशेषता हो सकती है।
चूंकि फेफड़े की बायोप्सी एक "सर्जिकल ऑपरेशन है, इसलिए यह कुछ जटिलताओं को जन्म दे सकता है। इसलिए, डॉक्टर इसका उपयोग तभी करना पसंद करते हैं जब अन्य कम आक्रामक बायोप्सी परीक्षण थोड़ा संपूर्ण साबित हो।"
नवजात।जन्मजात विकृति (यानी जन्म से मौजूद), हिर्शस्प्रुंग की बीमारी कुछ तंत्रिका अंत की कमी के कारण होती है - प्रभावित शिशु में जो बृहदान्त्र की चिकनी मांसपेशियों को नियंत्रित करती है, यानी बड़ी आंत का सबसे लंबा हिस्सा।
इन तंत्रिका अंत की कमी, आंत (तथाकथित आंतों के क्रमाकुंचन) के अंदर मल सामग्री की गति अपर्याप्त और अपर्याप्त है। आंतों के क्रमाकुंचन की अपर्याप्तता आंतों में रुकावट के गंभीर प्रकरणों का कारण बन सकती है और एंटरोकोलाइटिस (यानी आंत के संक्रमण) का कारण बन सकती है।
हिर्शस्प्रुंग रोग वाले बच्चों के लिए उपचार शल्य चिकित्सा है।
कम गंभीर मामलों में, सर्जन खुद को आंतों के बाईपास तक सीमित कर सकता है, जिसके साथ वह आंत के गैर-संक्रमित खंड को प्रभावी ढंग से अलग करता है।
हालांकि, गंभीर मामलों में, उसे स्वस्थ आंत को रोगग्रस्त से अलग करना चाहिए और एक कोलोस्टॉमी या एक इलियोस्टॉमी करना चाहिए।
उत्तरार्द्ध - जिसकी एक या दूसरे की पसंद विकार के स्थान पर निर्भर करती है - दो नाजुक प्रक्रियाएं हैं, जिसका उद्देश्य मल और उनके उन्मूलन के लिए वैकल्पिक जीवन बनाना है।
.पेट के आसंजन रेशेदार-निशान ऊतक के बैंड होते हैं जो पेट के ऊतकों और अंगों को एक साथ "गोंद" करते हैं जिस पर वे विकसित होते हैं।
यह न केवल आंतरिक उदर संरचनाओं की सामान्य शारीरिक रचना को बदल देता है, बल्कि उनकी कार्यक्षमता को भी प्रभावित करता है।
ज्यादातर मामलों में, आसंजन आंत के स्तर पर स्थित होते हैं, क्योंकि उत्तरार्द्ध में कई क्षेत्र होते हैं जो स्वयं पर और निकट संपर्क में वापस आते हैं।
ज्यादातर मामलों में, पेट या पैल्विक सर्जरी के बाद पेट में आसंजन दिखाई देते हैं।
कुछ अनुमानों के अनुसार, पेट/श्रोणि पर किए गए ९३% सर्जिकल ऑपरेशन के कारण कई वर्षों बाद भी आसंजन दिखाई देते हैं।
यद्यपि यह अधिक दुर्लभ होता है, पेट के आसंजन भी इसके कारण बन सकते हैं: गंभीर एपेंडिसाइटिस, अल्सरेटिव कोलाइटिस, एंडोमेट्रियोसिस, गंभीर संक्रामक गैस्ट्रोएंटेराइटिस, जन्मजात ऊतक असामान्यताएं, यौन संचारित रोग (सूजाक, क्लैमाइडिया, आदि)।
सबसे अधिक संभावना है, रेशेदार-निशान ऊतक के गठन की ओर जाने वाली प्रक्रियाएं प्रकृति में भड़काऊ हैं।
या पेट या श्रोणि में कम या ज्यादा गंभीर दर्द का कारण बनता है।इसके अलावा, कुछ विषयों में, वे आंतों में रुकावट, आंतों का गला घोंटने और केवल महिलाओं में बांझपन के एपिसोड के मूल में हो सकते हैं।
एक "आंत्र बाधा" एक बाधा है जो आंत में होती है और आंत की सामग्री को सामान्य रूप से आगे बढ़ने से रोकती है। अनुपचारित आंत्र अवरोधों से आंतों में रक्तस्राव, संक्रमण और वेध हो सकता है।
आंतों का गला घोंटना आंत की असामान्य गांठ है, जो शामिल आंत्र पथ को अवरुद्ध करने के अलावा, इसकी रक्त आपूर्ति को भी बाधित करता है। आंतों के गला घोंटने के विशिष्ट लक्षण पेट की दूरी, बुखार और क्षिप्रहृदयता हैं।
पेट के आसंजन के कारण महिला बांझपन तब होता है जब उत्तरार्द्ध गर्भाशय और फैलोपियन ट्यूब के करीब होता है।
सर्जिकल उपचार के साथ आगे बढ़ने के लिए।
इसके अलावा, यह विचार किया जाना चाहिए कि बीमारी का कोर्स हमेशा अनुमानित नहीं होता है। मोतियाबिंद, अधिक अपारदर्शी और कठोर होता जा रहा है, सर्जरी में बाधा डाल सकता है और इसे और अधिक जटिल बना सकता है।



















-propriet-nutrizionali.jpg)