सक्रिय तत्व: हेपरिन (एनोक्सापारिन सोडियम)
क्लेक्सेन 2,000 आई.यू. इंजेक्शन के लिए एक्सा / 0.2 मिली घोल
क्लेक्सेन 4,000 आई.यू. इंजेक्शन के लिए एक्सा / 0.4 मिली घोल
क्लेक्सेन का प्रयोग क्यों किया जाता है? ये किसके लिये है?
फार्माकोथेरेप्यूटिक श्रेणी
Clexane (एनोक्सापारिन) एक "कम आणविक भार हेपरिन है जिसमें" उच्च एंटीथ्रॉम्बोटिक गतिविधि होती है।
चिकित्सीय संकेत
- डीप वेन थ्रॉम्बोसिस (डीवीटी) की सामान्य सर्जरी में, आर्थोपेडिक सर्जरी में और डीवीटी के जोखिम में अपाहिज गैर-सर्जिकल रोगियों में प्रोफिलैक्सिस।
- फुफ्फुसीय अन्त: शल्यता के साथ या बिना गहरी शिरा घनास्त्रता का उपचार।
- एसिटाइलसैलिसिलिक एसिड के संयोजन में अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन का उपचार।
- हेमोडायलिसिस के दौरान जमावट की रोकथाम।
क्लेक्सेन का सेवन कब नहीं करना चाहिए
- सक्रिय पदार्थ के लिए अतिसंवेदनशीलता, हेपरिन या इसके डेरिवेटिव सहित अन्य कम आणविक भार हेपरिन या "संरचना" खंड में सूचीबद्ध किसी भी अंश के लिए।
- एनोक्सापारिन के साथ थ्रोम्बोसाइटोपेनिया का इतिहास (अनुभाग "विशेष चेतावनी" भी देखें)।
- रक्तस्रावी अभिव्यक्तियाँ या हेमोस्टेटिक विकारों से संबंधित प्रवृत्तियाँ, खपत कोगुलोपैथियों के अपवाद के साथ जो हेपरिन से संबंधित नहीं हैं।
- रक्तस्राव के जोखिम में कार्बनिक घाव।
- तीव्र संक्रामक अन्तर्हृद्शोथ (यांत्रिक कृत्रिम अंग से संबंधित को छोड़कर)।
- रक्तस्रावी मस्तिष्कवाहिकीय दुर्घटनाएं।
- वैकल्पिक सर्जिकल प्रक्रियाओं के लिए स्थानीय संज्ञाहरण उन रोगियों में contraindicated है जो प्रोफिलैक्सिस के अलावा अन्य कारणों से हेपरिन प्राप्त करते हैं।
- सापेक्ष मतभेद: टिक्लोपिडीन के साथ, सैलिसिलेट्स या एनएसएआईडी के साथ, एंटीप्लेटलेट एजेंटों (डिपाइरिडामोल, सल्फिनपीराज़ोन, आदि) के साथ।
उपयोग के लिए सावधानियां Clexane लेने से पहले आपको क्या जानना चाहिए
- इंट्रामस्क्युलर रूप से प्रशासन न करें
- रक्तस्राव। अन्य थक्कारोधी की तरह, रक्तस्राव किसी भी स्थान पर हो सकता है (अनुभाग "अवांछनीय प्रभाव" देखें)। यदि रक्तस्राव होता है, तो रक्तस्राव की उत्पत्ति की तलाश की जानी चाहिए और उचित उपचार शुरू किया जाना चाहिए।
- अन्य थक्कारोधी उपचारों की तरह, एनोक्सापारिन सोडियम का उपयोग संभावित रूप से बढ़े हुए रक्तस्राव की स्थितियों में सावधानी के साथ किया जाना चाहिए, जैसे: - हेमोस्टेटिक विकार; - पेप्टिक अल्सर का इतिहास; - हाल ही में इस्केमिक स्ट्रोक; - गंभीर अनियंत्रित धमनी उच्च रक्तचाप; - मधुमेह रेटिनोपैथी; - हाल ही में न्यूरोलॉजिकल या नेत्र संबंधी सर्जरी; - हेमोस्टेसिस को प्रभावित करने वाली दवाओं का सहवर्ती उपयोग (अनुभाग "इंटरैक्शन" देखें)।
यांत्रिक हृदय वाल्व कृत्रिम अंग
यांत्रिक हृदय वाल्व कृत्रिम अंग वाले रोगियों में थ्रोम्बोप्रोफिलैक्सिस के लिए क्लेक्सेन के उपयोग की पर्याप्त जांच नहीं की गई है। थ्रोम्बोप्रोफिलैक्सिस के लिए एनोक्सापारिन थेरेपी पर यांत्रिक हृदय वाल्व कृत्रिम अंग वाले रोगियों में वाल्व घनास्त्रता की अलग-अलग रिपोर्टें हैं। अंतर्निहित बीमारी सहित जटिल कारक, साथ ही साथ अपर्याप्त नैदानिक डेटा इन मामलों के मूल्यांकन को सीमित करता है। इनमें से कुछ मामले गर्भवती महिलाएं थीं जिनमें घनास्त्रता के कारण मातृ और भ्रूण की मृत्यु हुई। यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाओं में थ्रोम्बोम्बोलिक घटनाओं का खतरा बढ़ सकता है (देखें अनुभाग "चेतावनी: गर्भवती महिलाएं" यांत्रिक हृदय वाल्व कृत्रिम अंग के साथ")।
बुजुर्ग मरीजों में रक्तस्राव
बुजुर्ग रोगियों में शिरापरक थ्रोम्बोम्बोलिज़्म के प्रोफिलैक्सिस में उपयोग की जाने वाली खुराक के साथ, रक्तस्राव की कोई बढ़ी हुई प्रवृत्ति नहीं देखी गई है। बुजुर्ग रोगियों (विशेष रूप से 80 वर्ष या उससे अधिक उम्र के) को चिकित्सीय खुराक के साथ रक्तस्राव की जटिलताओं का खतरा बढ़ सकता है। करीबी नैदानिक निगरानी की सिफारिश की जाती है।
किडनी खराब
गुर्दे की कमी वाले रोगियों में एनोक्सापारिन सोडियम के स्तर में वृद्धि का जोखिम होता है जिससे रक्तस्राव का खतरा बढ़ सकता है। चूंकि गंभीर गुर्दे की कमी (क्रिएटिनिन क्लीयरेंस <30 मिली / मिनट) वाले रोगियों में एनोक्सापारिन सोडियम का स्तर काफी बढ़ जाता है, इसलिए प्रोफिलैक्सिस और शिरापरक थ्रोम्बोम्बोलिज़्म के उपचार दोनों में एक खुराक समायोजन आवश्यक है। यद्यपि मध्यम (क्रिएटिनिन क्लीयरेंस 30-50 एमएल / मिनट) और हल्के (क्रिएटिनिन क्लीयरेंस 50-80 एमएल / मिनट) गुर्दे की हानि वाले रोगियों में खुराक समायोजन की सिफारिश नहीं की जाती है, करीबी नैदानिक निगरानी की सलाह दी जाती है। हेमोडायलिसिस: यदि एंटी-एक्सए गतिविधि 0.4 आईयू / एमएल से कम या 1.2 आईयू / एमएल से अधिक है तो खुराक को समायोजित करना होगा।
कम वजन के मरीज
कम शरीर के वजन वाली महिलाओं में (<45 किग्रा) और कम शरीर के वजन वाले पुरुषों में (<57 किग्रा) एनोक्सापारिन सोडियम के स्तर में वृद्धि देखी गई, शिरापरक थ्रोम्बेम्बोलिज्म के प्रोफिलैक्सिस में उपयोग की जाने वाली खुराक पर (शरीर के वजन के अनुकूल नहीं) ); इससे रक्तस्राव का खतरा बढ़ सकता है। हालांकि, इन रोगियों में सावधानीपूर्वक नैदानिक निगरानी की सलाह दी जाती है।
मोटे रोगी
मोटे रोगियों में थ्रोम्बोम्बोलिज़्म का खतरा अधिक होता है। मोटे रोगियों (बीएमआई> 30 किग्रा / मी 2) में रोगनिरोधी खुराक की सुरक्षा और प्रभावकारिता पूरी तरह से स्थापित नहीं हुई है और खुराक समायोजन के लिए कोई सहमति नहीं है। थ्रोम्बस एम्बोलिज्म के लक्षणों और लक्षणों के लिए इन रोगियों को ध्यान से देखा जाना चाहिए
कौन सी दवाएं या खाद्य पदार्थ Clexane के प्रभाव को बदल सकते हैं?
अपने डॉक्टर या फार्मासिस्ट को बताएं कि क्या आपने हाल ही में कोई अन्य दवाइयाँ ली हैं, यहाँ तक कि बिना प्रिस्क्रिप्शन के भी।
संघों की सिफारिश नहीं की गई:
- एसिटाइलसैलिसिलिक एसिड और अन्य सैलिसिलेट्स (सामान्य मार्ग से): रक्तस्राव का खतरा बढ़ जाता है (प्लेटलेट फ़ंक्शन का अवरोध और सैलिसिलेट्स द्वारा गैस्ट्रोडोडोडेनल म्यूकोसा की आक्रामकता)। एनाल्जेसिक या ज्वरनाशक प्रभाव के लिए अन्य पदार्थों का प्रयोग करें।
- NSAIDs (सामान्य मार्ग से) रक्तस्राव का खतरा बढ़ जाता है (प्लेटलेट फ़ंक्शन का अवरोध और गैर-स्टेरायडल विरोधी भड़काऊ दवाओं द्वारा गैस्ट्रोडोडोडेनल म्यूकोसा की आक्रामकता)। यदि एसोसिएशन से बचा नहीं जा सकता है, तो सावधानीपूर्वक नैदानिक और जैविक निगरानी स्थापित करें।
- टिक्लोपिडीन रक्तस्राव का खतरा बढ़ जाता है (टिक्लोपिडीन द्वारा प्लेटलेट फ़ंक्शन का अवरोध)। हेपरिन की उच्च खुराक के साथ संयोजन की सिफारिश नहीं की जाती है। हेपरिन (निवारक हेपरिनोथेरेपी) की कम खुराक के साथ संयोजन के लिए सावधानीपूर्वक नैदानिक और जैविक निगरानी की आवश्यकता होती है।
- अन्य एंटीप्लेटलेट एजेंट (क्लोपिडोग्रेल, डिपाइरिडामोल, सल्फिनपाइराज़ोन, आदि ....) रक्तस्राव का खतरा बढ़ जाता है (प्लेटलेट फ़ंक्शन का अवरोध)।
उपयोग सावधानियों की आवश्यकता वाले संघ:
- मौखिक थक्कारोधी थक्कारोधी क्रिया में वृद्धि।हेपरिन प्रोथ्रोम्बिन दर को विकृत करता है जब हेपरिन को मौखिक थक्कारोधी के साथ प्रतिस्थापित किया जाता है: ए। नैदानिक निगरानी को मजबूत करना b. मौखिक थक्कारोधी के प्रभाव की जांच करने के लिए, हेपरिन प्रशासन से पहले नमूना लें, यदि यह बंद है या, अधिमानतः, एक अभिकर्मक का उपयोग करें जो हेपरिन के प्रति संवेदनशील नहीं है।
- ग्लूकोकार्टिकोइड्स (सामान्य मार्ग) ग्लूकोकार्टिकोइड्स (गैस्ट्रिक म्यूकोसा, संवहनी नाजुकता) के साथ चिकित्सा के रक्तस्रावी जोखिम का बिगड़ना, उच्च खुराक पर या दस दिनों से अधिक समय तक लंबे समय तक उपचार में। एसोसिएशन को उचित ठहराया जाना चाहिए; नैदानिक निगरानी बढ़ाएं।
- डेक्सट्रान (पैरेंट्रल रूट) रक्तस्राव का खतरा बढ़ जाता है (प्लेटलेट फ़ंक्शन का अवरोध)। हेपरिन की खुराक को समायोजित करें ताकि संयोजन के दौरान और डेक्सट्रान के निलंबन के बाद संदर्भ मूल्य के 1.5 गुना से अधिक हाइपोकोएगुलेबिलिटी से अधिक न हो।
चेतावनियाँ यह जानना महत्वपूर्ण है कि:
कम आणविक भार हेपरिन उत्पादन में उपयोग की जाने वाली विधि में, आणविक भार में और विशिष्ट एंटी-एक्सए गतिविधि, इकाई और खुराक में भिन्न होते हैं; इसलिए एक सक्रिय संघटक से दूसरे में स्विच करना आवश्यक नहीं है।
इसके परिणामस्वरूप फार्माकोकाइनेटिक्स और संबंधित जैविक गतिविधियों (जैसे एंटीथ्रोम्बिन गतिविधि और प्लेटलेट इंटरैक्शन) में अंतर होता है। इसलिए विशेष ध्यान देने की आवश्यकता है और प्रत्येक व्यक्तिगत औषधीय उत्पाद के उपयोग के लिए निर्देशों का अनुपालन आवश्यक है।
स्पाइनल / एपिड्यूरल एनेस्थेसिया
स्पाइनल या एपिड्यूरल एनेस्थीसिया, एपिड्यूरल एनाल्जेसिया या लम्बर पंचर से गुजरने वाले रोगियों में, कम खुराक वाले कम आणविक-वजन वाले हेपरिन प्रोफिलैक्सिस को शायद ही कभी स्पाइनल या एपिड्यूरल हेमेटोमा से जोड़ा जा सकता है जो लंबे समय तक या स्थायी पक्षाघात का कारण बन सकता है। निरंतर जलसेक के लिए पेरिड्यूरल कैथेटर्स के उपयोग से जोखिम बढ़ जाता है, दवाओं के सहवर्ती सेवन से जो हेमोस्टेसिस को प्रभावित करते हैं जैसे कि गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी), प्लेटलेट एकत्रीकरण के अवरोधक या थक्कारोधी, आघात से या बार-बार रीढ़ की हड्डी से पंचर, एक अंतर्निहित हेमोस्टेटिक विकार की उपस्थिति से और बुढ़ापे से, या रीढ़ की हड्डी की सर्जरी या रीढ़ की विकृति के इतिहास वाले रोगियों में। कम आणविक भार हेपरिन के साथ प्रोफिलैक्सिस के दौरान, इस प्रकार के संज्ञाहरण / एनाल्जेसिया के साथ आगे बढ़ने से पहले इनमें से एक या अधिक जोखिम कारकों की उपस्थिति का सावधानीपूर्वक मूल्यांकन किया जाना चाहिए।
एक नियम के रूप में, रोगनिरोधी खुराक पर कम आणविक भार हेपरिन के अंतिम प्रशासन के कम से कम 8-12 घंटे बाद स्पाइनल कैथेटर का सम्मिलन किया जाना चाहिए। बाद की खुराक को तब तक प्रशासित नहीं किया जाना चाहिए जब तक कि कैथेटर डालने या हटाने के बाद कम से कम 2-4 घंटे बीत चुके हों, या प्रारंभिक स्पाइनल या एपिड्यूरल सुई प्लेसमेंट के दौरान रक्तस्रावी महाप्राण के मामले में और देरी या प्रशासित नहीं किया गया हो। एक "निवास" एपिड्यूरल कैथेटर को हटाने को संज्ञाहरण के तहत किए गए अंतिम रोगनिरोधी हेपरिन खुराक (लगभग 8-12 घंटे) से यथासंभव दूर किया जाना चाहिए।
यदि "एपिड्यूरल या स्पाइनल एनेस्थीसिया से पहले या बाद में कम आणविक भार हेपरिन का प्रशासन करने का निर्णय लिया जाता है, तो न्यूरोलॉजिकल परिवर्तनों के संकेतों और लक्षणों की पहचान करने के लिए अत्यधिक सावधानी और लगातार निगरानी की जानी चाहिए जैसे: काठ का दर्द, संवेदी और मोटर की कमी (सुन्नता और कमजोरी) निचले अंगों के), मूत्राशय या आंत्र समारोह में परिवर्तन। इन संकेतों और लक्षणों की पहचान करने के लिए नर्सिंग स्टाफ को निर्देश दिया जाना चाहिए। उपरोक्त लक्षणों में से कोई भी होने पर मरीजों को तुरंत चिकित्सा या नर्सिंग स्टाफ को सूचित करने का निर्देश दिया जाना चाहिए। यदि एपिड्यूरल के लक्षण या लक्षण हैं या स्पाइनल हेमेटोमा का संदेह है, एक तत्काल निदान किया जाना चाहिए और उपचार जिसमें रीढ़ की हड्डी का विघटन शामिल है, शुरू किया जाना चाहिए।
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया
थ्रोम्बोसाइटोपेनिया हेपरिन थेरेपी की एक प्रसिद्ध जटिलता है और उपचार शुरू करने के 4 से 10 दिन बाद प्रकट हो सकता है, लेकिन इससे पहले भी पिछले हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया के मामले में। हल्के थ्रोम्बोसाइटोपेनिया 10 से 20% रोगियों में जल्दी दिखाई दे सकते हैं (प्लेटलेट गिनती अधिक १००,००० / मिमी३ से अधिक), जो स्थिर या वापस आ सकता है, भले ही हेपरिन प्रशासन जारी रखा जाए।
कुछ मामलों में, एक अधिक गंभीर रूप (टाइप II हेपरिन थ्रोम्बोसाइटोपेनिया), प्रतिरक्षा-मध्यस्थता, निर्धारित किया जा सकता है, जो हेपरिन-प्लेटलेट फैक्टर 4 कॉम्प्लेक्स के खिलाफ एंटीबॉडी के गठन की विशेषता है। इन रोगियों में, थ्रोम्बोसाइटोपेनिया से जुड़े नए थ्रोम्बस विकसित हो सकते हैं, "हेपरिन, तथाकथित" सफेद थ्रोम्बस सिंड्रोम "से प्रेरित प्लेटलेट्स के अपरिवर्तनीय एकत्रीकरण के परिणामस्वरूप। इस प्रक्रिया से गंभीर थ्रोम्बोम्बोलिक जटिलताएं हो सकती हैं जैसे कि त्वचा परिगलन, चरम सीमाओं की धमनी एम्बोलिज्म, मायोकार्डियल रोधगलन, फुफ्फुसीय अन्त: शल्यता, स्ट्रोक और कभी-कभी मृत्यु। इसलिए, थ्रोम्बोसाइटोपेनिया की शुरुआत के अलावा, कम आणविक भार हेपरिन का प्रशासन बंद कर दिया जाना चाहिए, भले ही रोगी एक नया घनास्त्रता या पिछले घनास्त्रता के बिगड़ने का विकास करता हो। एंटीकोआगुलेंट थेरेपी की निरंतरता, घनास्त्रता के लिए जो कि उपचार की प्रगति का कारण है या एक नई शुरुआत या उसी के बिगड़ने का कारण है, हेपरिन निलंबन के बाद, एक वैकल्पिक थक्कारोधी के साथ किया जाना चाहिए। इन मामलों में, थक्कारोधी का तत्काल परिचय चिकित्सा जोखिम भरा है। मौखिक (घनास्त्रता के बिगड़ने के मामलों की सूचना दी गई है)।
इसलिए किसी भी प्रकृति के थ्रोम्बोसाइटोपेनिया की सावधानीपूर्वक निगरानी की जानी चाहिए। यदि प्लेटलेट की संख्या 100,000 / मिमी 3 से कम हो जाती है, या यदि आवर्तक घनास्त्रता होती है, तो कम आणविक भार हेपरिन को बंद कर देना चाहिए।उपचार से पहले एक प्लेटलेट काउंट का मूल्यांकन किया जाना चाहिए और लंबे समय तक प्रशासन के मामले में पहले महीने के लिए दो बार साप्ताहिक रूप से मूल्यांकन किया जाना चाहिए।
पर्क्यूटेनियस कोरोनरी रिवास्कुलराइजेशन प्रक्रियाएं
अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन के उपचार के दौरान संवहनी उपकरणों के उपयोग के बाद रक्तस्राव के जोखिम को कम करने के लिए, एनोक्सापारिन खुराक सोडियम के उपचर्म प्रशासन के बाद 6-8 घंटे के लिए परिचयकर्ता को जगह में रहना चाहिए। अगली निर्धारित खुराक परिचयकर्ता को हटाने के 6-8 घंटे से पहले नहीं दी जानी चाहिए। रक्तस्राव या चोट के किसी भी लक्षण के लिए एक्सेस साइट की जांच की जानी चाहिए।
यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाएं
यांत्रिक हृदय वाल्व कृत्रिम अंग के साथ गर्भवती महिलाओं में थ्रोम्बोप्रोफिलैक्सिस के लिए क्लेक्सेन के उपयोग की पर्याप्त जांच नहीं की गई है। थ्रोम्बोम्बोलिक घटनाओं के जोखिम को कम करने के लिए एनोक्सापारिन (1 मिलीग्राम / किग्रा / बोली) के साथ इलाज किए गए यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाओं में नैदानिक अध्ययन में , आठ में से केवल दो रोगियों ने थ्रोम्बोटिक घटनाओं का अनुभव किया जिससे वाल्व ब्लॉक और बाद में मातृ और भ्रूण की मृत्यु हो गई। थ्रोम्बोप्रोफिलैक्सिस के लिए एनोक्सापारिन थेरेपी पर यांत्रिक वाल्व कृत्रिम हृदय कृत्रिम अंग के साथ गर्भवती महिलाओं में वाल्व घनास्त्रता की अलग-अलग पोस्ट-मार्केटिंग रिपोर्टें हैं। गर्भवती महिलाओं के साथ यांत्रिक हृदय वाल्व कृत्रिम अंग थ्रोम्बोम्बोलिक घटनाओं के जोखिम में हो सकते हैं (अनुभाग "उपयोग के लिए सावधानियां देखें: कार्डिएक मैकेनिकल वाल्व कृत्रिम अंग")।
प्रयोगशाला परीक्षण:
शिरापरक थ्रोम्बोम्बोलिज़्म प्रोफिलैक्सिस के लिए उपयोग की जाने वाली खुराक पर, एनोक्सापारिन सोडियम रक्तस्राव के समय और कुल रक्त के थक्के समय परीक्षणों को महत्वपूर्ण रूप से प्रभावित नहीं करता है, न ही यह प्लेटलेट एकत्रीकरण या प्लेटलेट्स के लिए फाइब्रिनोजेन के बंधन में हस्तक्षेप करता है।
उच्च खुराक पर, एपीटीटी (आंशिक रूप से सक्रिय थ्रोम्बोप्लास्टिन समय) और एसीटी (सक्रिय थक्का समय) में वृद्धि हो सकती है।
APTT और ACT में वृद्धि, एनोक्सापारिन सोडियम की बढ़ी हुई एंटीथ्रॉम्बोटिक गतिविधि के साथ रैखिक रूप से सहसंबद्ध नहीं है और इसलिए एनोक्सापारिन सोडियम की गतिविधि की निगरानी के लिए अनुपयुक्त और अविश्वसनीय परीक्षण हैं।
गर्भावस्था और स्तनपान
कोई भी दवा लेने से पहले अपने डॉक्टर या फार्मासिस्ट से सलाह लें।
गर्भावस्था
पशु अध्ययनों ने भ्रूण-संबंधी या टेराटोजेनिक गुण नहीं दिखाए हैं। महिलाओं में इस बात का कोई सबूत नहीं है कि एनोक्सापारिन सोडियम गर्भावस्था के दूसरे तिमाही के दौरान प्लेसेंटल बाधा को पार करता है। पहली और तीसरी तिमाही पर कोई जानकारी उपलब्ध नहीं है। इन कारणों से इस दवा को केवल यह चाहिए गर्भावस्था के दौरान उपयोग करें यदि आपके डॉक्टर ने सत्यापित किया है कि यह आवश्यक है। (यह भी देखें अनुभाग "चेतावनी: यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाएं" और "सावधानियां: यांत्रिक हृदय वाल्व कृत्रिम अंग")। यदि एपिड्यूरल एनेस्थेसिया की परिकल्पना की गई है, तो हेपरिन के साथ उपचार बंद करने की सलाह दी जाती है।
खाने का समय
यह अज्ञात है कि मानव दूध में एनोक्सापारिन सोडियम अपरिवर्तित है या नहीं। एनोक्सापारिन सोडियम के मौखिक अवशोषण की संभावना नहीं है। हालांकि, एहतियात के तौर पर, एनोक्सापारिन सोडियम प्राप्त करने वाली नर्सिंग माताओं को सलाह दी जानी चाहिए कि वे स्तनपान न करें।
मशीनों को चलाने और उपयोग करने की क्षमता पर प्रभाव
Clexane मशीनों को चलाने या उपयोग करने की क्षमता को प्रभावित नहीं करता है।
खुराक और उपयोग की विधि Clexane का उपयोग कैसे करें: खुराक
-
चमड़े के नीचे प्रशासन
अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन का उपचार
एनोक्सापारिन सोडियम की अनुशंसित खुराक 100 आई.यू है। चमड़े के नीचे इंजेक्शन द्वारा हर 12 घंटे में एंटी-एक्सए (1 मिलीग्राम) / किग्रा, मौखिक एसिटाइलसैलिसिलिक एसिड (प्रति दिन 100 से 325 मिलीग्राम) के साथ सहवर्ती रूप से प्रशासित। एनोक्सापारिन सोडियम के साथ इन रोगियों का उपचार कम से कम 2 दिनों के लिए निर्धारित किया जाना चाहिए और तब तक जारी रखा जाना चाहिए जब तक कि नैदानिक स्थिति स्थिर न हो जाए। आम तौर पर उपचार की अवधि 2 से 8 दिनों तक होती है।
गहरी शिरा घनास्त्रता (DVT) की रोकथाम और उपचार
मध्यम थ्रोम्बोम्बोलिक जोखिम वाले रोगियों में, थ्रोम्बोम्बोलिक रोग की प्रभावी रोकथाम 2,000 आई.यू. के इंजेक्शन द्वारा प्राप्त की जाती है। एक्सा (0.2 मिली) / दिन। सामान्य सर्जरी में, पहला इंजेक्शन सर्जरी से लगभग 2 घंटे पहले दिया जाना चाहिए।
उच्च थ्रोम्बोम्बोलिक जोखिम वाले रोगियों में और विशेष रूप से आर्थोपेडिक सर्जरी की तैयारी में, 4,000 आई.यू के बराबर एनोक्सापारिन की खुराक देने की सिफारिश की जाती है। एएक्सए (0.4 मिली) / दिन एक दैनिक प्रशासन में। आर्थोपेडिक सर्जरी में ऑपरेशन से 12 घंटे पहले पहला इंजेक्शन दिया जाएगा।
उपचार की अवधि थ्रोम्बोम्बोलिक जोखिम की दृढ़ता के साथ मेल खाती है, और सामान्य रूप से रोगी की महत्वाकांक्षा तक (ऑपरेशन के बाद औसतन 7 से 10 दिनों तक)। उपयोग की सामान्य स्थितियों में, एनोक्सापारिन जमावट को संशोधित नहीं करता है इसलिए इन परीक्षणों के आधार पर उपचार निगरानी अनावश्यक है।
गहरी शिरा घनास्त्रता के उपचार में, एनोक्सापारिन एक सकारात्मक निदान के बाद स्थापित पारंपरिक हेपरिन चिकित्सा का पालन करता है। एनोक्सापारिन को 10 दिनों के लिए हर 12 घंटे में एक इंजेक्शन की दर से प्रशासित किया जाएगा।
प्रत्येक इंजेक्शन की खुराक 100 आई.यू. होगी। एक्सा / किग्रा शरीर का वजन। डीवीटी के जोखिम वाले बेडरेस्टेड गैर-सर्जिकल रोगियों में, एनोक्सापारिन सोडियम की अनुशंसित खुराक प्रतिदिन एक बार चमड़े के नीचे इंजेक्शन द्वारा 40 मिलीग्राम है। एनोक्सापारिन सोडियम के साथ उपचार कम से कम 6 दिनों के लिए निर्धारित किया जाता है और अधिकतम 14 दिनों के लिए पूर्ण चलने पर वापस आने तक जारी रहता है।
लंबी अवधि का उपचार उपयुक्त हो सकता है: एनोक्सापारिन प्रशासन तब तक जारी रहना चाहिए जब तक थ्रोम्बोम्बोलिक जोखिम होता है और जब तक रोगी चल रहा होता है।
जैविक निगरानी: "विशेष चेतावनी" देखें।
इंजेक्शन तकनीक
चमड़े के नीचे के इंजेक्शन का संचालन किया जाना चाहिए, अधिमानतः डीक्यूबिटस में रोगी के साथ, एंट्रोलेटरल या पोस्टेरोलेटरल पेट बेल्ट के चमड़े के नीचे के सेलुलर ऊतक में, बारी-बारी से दाएं और बाएं।
पहले से भरी हुई सीरिंज उपयोग के लिए तैयार है, इसलिए आपको इंजेक्शन से पहले सिरिंज में हवा निकालने की जरूरत नहीं है।
इंजेक्शन को पूरी तरह से सुई को लंबवत और स्पर्शरेखा से नहीं, पूरी तरह से, अंगूठे और ऑपरेटर की तर्जनी के बीच की त्वचा की तह की मोटाई में पेश करके किया जाना चाहिए।
इंजेक्शन की अवधि के लिए त्वचा की तह को बनाए रखा जाना चाहिए।
स्वचालित सुरक्षा प्रणाली के साथ सीरिंज के लिए
इंजेक्शन के बाद आकस्मिक सुई की छड़ें रोकने के लिए पहले से भरी हुई सीरिंज एक स्वचालित सुरक्षा प्रणाली से लैस हैं। इंजेक्शन के अंत में, प्लंजर को उसके स्ट्रोक के अंत में रखते हुए, इंजेक्शन साइट से सुई को हटा दें।
सुई को अपने आप से और अन्य लोगों से दूर करके, सवार पर मजबूती से दबाकर सुरक्षा प्रणाली को सक्रिय करें। सुरक्षात्मक आस्तीन स्वचालित रूप से सुई को कवर करेगी और साथ ही एक श्रव्य "क्लिक" सुरक्षा प्रणाली के सक्रियण की पुष्टि करेगा। उपयुक्त में सिरिंज कंटेनर।
-
इंट्रावास्कुलर प्रशासन
हेमोडायलिसिस के दौरान जमावट की रोकथाम हेमोडायलिसिस के बार-बार सत्रों से गुजरने वाले रोगियों में, हेमोडायलिसिस सर्किट के भीतर जमावट की रोकथाम सत्र की शुरुआत में सर्किट की धमनी रेखा में 100 IU / किग्रा के बराबर खुराक देकर प्राप्त की जा सकती है। यह खुराक आमतौर पर 4 घंटे तक चलने वाले सत्र का संचालन करने के लिए पर्याप्त है। यदि सर्किट के भीतर फाइब्रिन फिलामेंट्स दिखाई देते हैं, तो सत्र के अंत में लापता समय के आधार पर, 50-100 आईयू / किग्रा की अतिरिक्त खुराक का उपयोग किया जा सकता है। रोगियों में रक्तस्राव का जोखिम (विशेष रूप से पूर्व या पोस्ट-ऑपरेटिव हेमोडायलिसिस सत्र के मामले में) या जो रक्तस्रावी सिंड्रोम विकसित कर रहे हैं, डायलिसिस सत्र 50 आईयू / किग्रा (एक्सेस डबल वैस्कुलर) या 75 आईयू / किग्रा की खुराक का उपयोग करके किया जा सकता है। सरल संवहनी पहुंच)।
Clexane का अधिक मात्रा में सेवन करने पर क्या करें?
क्लेक्सेन की अत्यधिक खुराक के आकस्मिक अंतर्ग्रहण / सेवन के मामले में, तुरंत अपने चिकित्सक को सूचित करें या नजदीकी अस्पताल में जाएँ।
एक सामान्य नियम के रूप में, उत्पाद के न्यूनतम गैस्ट्रिक और आंतों के अवशोषण को ध्यान में रखते हुए, एनोक्सापारिन (कोई रिपोर्ट नहीं किया गया मामला) के बड़े पैमाने पर मौखिक सेवन के लिए गंभीर परिणामों की आशंका नहीं है।
हालांकि, सत्यापन के लिए एंटी-एक्सए और एंटी-आईआईए गतिविधियों का प्लाज्मा परख किया जा सकता है।
एक्स्ट्राकोर्पोरियल (इंट्रावास्कुलर) या चमड़े के नीचे के मार्ग से एनोक्सापारिन का एक आकस्मिक ओवरडोज एंटीकोआगुलेंट गतिविधि की उपस्थिति के कारण रक्तस्राव की जटिलताओं का कारण बन सकता है, जो कि प्रोटामाइन (सल्फेट या हाइड्रोक्लोराइड) के धीमे अंतःशिरा इंजेक्शन द्वारा काफी हद तक बेअसर हो जाता है।
प्रोटामाइन की खुराक एनोक्सापारिन इंजेक्शन के बराबर होनी चाहिए यानी: 1 मिलीग्राम या प्रोटामाइन की 100 एंटी-हेपरिन इकाइयां एंटी-आईआईए गतिविधि को बेअसर करने के लिए, एनोक्सापारिन के 1 मिलीग्राम (100 आईयू एएक्सए) द्वारा निर्धारित की जाती हैं, अगर एनोक्सापारिन के भीतर दिया गया था पिछले 8 घंटे। हालांकि, अगर प्रोटामाइन प्रशासन से 8 घंटे से अधिक समय पहले एनोक्सापारिन प्रशासित किया गया है या यदि यह निर्धारित किया गया है कि प्रोटामाइन की दूसरी खुराक की आवश्यकता है, तो 0.5 मिलीग्राम प्रोटामाइन प्रति 1 मिलीग्राम एनोक्सापारिन का उपयोग किया जा सकता है। एनोक्सापारिन प्रशासन के 12 घंटे के बाद, प्रोटामाइन प्रशासन आवश्यक नहीं हो सकता है।
हालांकि, प्रोटामाइन की उच्च खुराक के मामले में भी, एंटी-एक्सए गतिविधि कभी भी पूरी तरह से निष्प्रभावी नहीं होती है (अधिकतम: लगभग 60%), और इस प्रकार एक एंटीथ्रॉम्बोटिक गतिविधि की दृढ़ता की अनुमति देता है। यदि आपके पास क्लेक्सेन के उपयोग के बारे में कोई प्रश्न हैं, तो अपने डॉक्टर या फार्मासिस्ट से पूछें।
दुष्प्रभाव Clexane के दुष्प्रभाव क्या हैं?
सभी दवाओं की तरह, यह दवा दुष्प्रभाव पैदा कर सकती है, हालांकि हर किसी को यह नहीं मिलता है।
नीचे वर्णित प्रतिकूल प्रतिक्रियाओं की आवृत्ति को निम्नलिखित सम्मेलन का उपयोग करके परिभाषित किया गया है: बहुत आम (≥ 1/10); सामान्य (≥ 1/100 to
हेमोरेज
नैदानिक परीक्षणों में, रक्तस्राव सबसे अधिक सूचित प्रतिकूल प्रतिक्रियाएं थीं। उनमें प्रमुख रक्तस्राव शामिल था, जिसकी अधिकतम घटना 4.2% (सर्जिकल रोगी) थी। इनमें से कुछ मामले घातक रहे हैं।
अन्य एंटीकोआगुलंट्स के साथ, रक्तस्राव संबंधित जोखिम कारकों की उपस्थिति में हो सकता है जैसे: रक्तस्रावी डायथेसिस के साथ कार्बनिक घाव, आक्रामक प्रक्रियाएं या दवाओं के सहवर्ती उपयोग के बाद जो हेमोस्टेसिस में हस्तक्षेप करते हैं।
* जैसे कि हेमटॉमस, एक्चिमोसेस के अलावा इंजेक्शन स्थल पर दिखाई देने वाले, हेमेटोमा, हेमट्यूरिया, एपिस्टेक्सिस और गैस्ट्रोइंटेस्टाइनल हैमरेज के साथ घाव।
थ्रोम्बोसाइटोपेनिया और थ्रोम्बोसाइटोसिस
* प्लेटलेट काउंट में वृद्धि> 400 G / L ** चिकित्सा के पहले दिनों के दौरान हल्के, क्षणिक और स्पर्शोन्मुख।
अन्य चिकित्सकीय रूप से प्रासंगिक प्रतिकूल प्रतिक्रियाएं
इन प्रतिक्रियाओं को नीचे सूचीबद्ध किया गया है, संकेतों की परवाह किए बिना, सिस्टम ऑर्गन क्लास द्वारा, आवृत्ति और घटती गंभीरता के क्रम द्वारा समूहीकृत।
* जैसे इंजेक्शन साइट एडिमा, रक्तस्राव, अतिसंवेदनशीलता, सूजन, हल्की सूजन, दर्द या स्थानीय प्रतिक्रिया (एनओएस) ** ट्रांसएमिनेस स्तर> सामान्य की ऊपरी सीमा का 3 गुना
पोस्ट-मार्केटिंग अनुभव
इसके प्राधिकरण और विपणन के बाद Clexane के उपयोग के दौरान निम्नलिखित प्रतिकूल प्रतिक्रियाओं की पहचान की गई है। ये प्रतिक्रियाएं स्वतःस्फूर्त रिपोर्टों से उत्पन्न होती हैं, इसलिए उनकी आवृत्ति "ज्ञात नहीं" होती है (उपलब्ध आंकड़ों से आवृत्ति का अनुमान नहीं लगाया जा सकता है)
- प्रतिरक्षा प्रणाली विकार - सदमे सहित एनाफिलेक्टिक / एनाफिलेक्टॉइड प्रतिक्रियाएं
- तंत्रिका तंत्र विकार - सिरदर्द
- संवहनी विकार - स्पाइनल या एपिड्यूरल हेमटॉमस के मामले स्पाइनल या एपिड्यूरल एनेस्थीसिया या काठ पंचर के दौरान हेपरिन के रोगनिरोधी उपयोग के साथ रिपोर्ट किए गए हैं। इन प्रतिक्रियाओं के परिणामस्वरूप लंबे समय तक या स्थायी पक्षाघात सहित अलग-अलग डिग्री के न्यूरोलॉजिकल परिवर्तन हुए हैं (अनुभाग विशेष चेतावनी देखें)।
- रक्त और लसीका प्रणाली विकार - एनीमिया (मुख्य रूप से रक्तस्राव के संदर्भ में) - घनास्त्रता के साथ प्रतिरक्षा-एलर्जी थ्रोम्बोसाइटोपेनिया के मामले; इनमें से कुछ मामलों में घनास्त्रता अंग रोधगलन या अंग इस्किमिया द्वारा जटिल थी (देखें अनुभाग विशेष चेतावनी) - ईोसिनोफिलिया पृथक या त्वचा की अभिव्यक्तियों से जुड़ा हुआ है
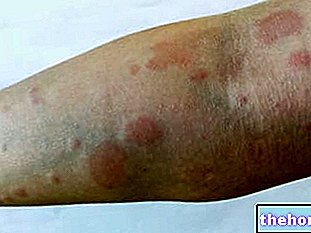
- त्वचा और चमड़े के नीचे के ऊतक विकार - अतिसंवेदनशीलता त्वचीय वास्कुलिटिस, आमतौर पर इंजेक्शन स्थल पर स्थानीयकृत त्वचा परिगलन (ये प्रतिक्रियाएं आमतौर पर पुरपुरा या एरिथेमेटस, घुसपैठ और दर्दनाक सजीले टुकड़े की उपस्थिति से पहले होती हैं)। इन मामलों में एनोक्सापारिन सोडियम के साथ उपचार बंद करना आवश्यक है। इंजेक्शन साइट पर नोड्यूल (सूजन नोड्यूल, जो एनोक्सापारिन सोडियम के सिस्टिक समावेशन नहीं हैं)। इन घटनाओं को कुछ दिनों के भीतर हल किया गया और उपचार बंद करने की आवश्यकता नहीं थी
- मस्कुलोस्केलेटल और संयोजी ऊतक विकार दीर्घकालिक चिकित्सा के बाद ऑस्टियोपोरोसिस
पैकेज लीफलेट में निहित निर्देशों का अनुपालन अवांछनीय प्रभावों के जोखिम को कम करता है।
साइड इफेक्ट की रिपोर्टिंग
यदि कोई भी साइड इफेक्ट गंभीर हो जाता है, या यदि आपको कोई साइड इफेक्ट दिखाई देता है जो इस पत्रक में सूचीबद्ध नहीं है, तो कृपया अपने डॉक्टर या फार्मासिस्ट को सूचित करें। आप इटालियन मेडिसिन एजेंसी की राष्ट्रीय रिपोर्टिंग प्रणाली के माध्यम से भी सीधे साइड इफेक्ट की रिपोर्ट कर सकते हैं। इस दवा की सुरक्षा पर।
समाप्ति और अवधारण
समाप्ति: पैकेज पर इंगित समाप्ति तिथि देखें। समाप्ति तिथि उत्पाद को बरकरार पैकेजिंग में संदर्भित करती है, सही ढंग से संग्रहीत।
चेतावनी: पैकेज पर बताई गई समाप्ति तिथि के बाद दवा का प्रयोग न करें।
25 डिग्री सेल्सियस से अधिक नहीं के तापमान पर स्टोर करें।
अपशिष्ट जल या घरेलू कचरे के माध्यम से दवाओं का निपटान नहीं किया जाना चाहिए। अपने फार्मासिस्ट से पूछें कि उन दवाओं का निपटान कैसे करें जिनका आप अब उपयोग नहीं करते हैं। इससे पर्यावरण की रक्षा करने में मदद मिलेगी।
इस दवा को बच्चों की पहुंच और दृष्टि से दूर रखें।
संरचना और फार्मास्युटिकल फॉर्म
संयोजन
क्लेक्सेन 2,000 आई.यू. इंजेक्शन के लिए एक्सा / 0.2 मिली घोल
एक 0.2 मिलीलीटर पहले से भरी हुई सिरिंज में शामिल हैं:
सक्रिय संघटक: एनोक्सापारिन सोडियम 2,000 आई.यू. एक्सा
Excipients: इंजेक्शन के लिए पानी
क्लेक्सेन 4,000 आई.यू. इंजेक्शन के लिए एक्सा / 0.4 मिली घोल
एक 0.4 मिलीलीटर पहले से भरी हुई सिरिंज में शामिल हैं:
सक्रिय संघटक: एनोक्सापारिन सोडियम 4,000 आई.यू. एक्सा
Excipients: इंजेक्शन के लिए पानी
फार्मास्युटिकल फॉर्म और सामग्री
चमड़े के नीचे और इंट्रावास्कुलर उपयोग के लिए इंजेक्शन के लिए समाधान।
2000 यू.आई. एक्सा / 0.2 मिली - 0.2 मिली के 6 पूर्व-भरे हुए सिरिंज स्वचालित सुरक्षा प्रणाली के साथ या बिना;
4000 आई.यू. एएक्सए / 0.4 मिली - 0.4 मिली के 6 पूर्व-भरे हुए सिरिंज स्वचालित सुरक्षा प्रणाली के साथ या बिना;
स्रोत पैकेज पत्रक: एआईएफए (इतालवी मेडिसिन एजेंसी)। सामग्री जनवरी 2016 में प्रकाशित हुई। हो सकता है कि मौजूद जानकारी अप-टू-डेट न हो।
सबसे अप-टू-डेट संस्करण तक पहुंच प्राप्त करने के लिए, एआईएफए (इतालवी मेडिसिन एजेंसी) वेबसाइट तक पहुंचने की सलाह दी जाती है। अस्वीकरण और उपयोगी जानकारी।
01.0 औषधीय उत्पाद का नाम
क्लेक्सेन 2,000 आई.यू.
02.0 गुणात्मक और मात्रात्मक संरचना
क्लेक्सेन 2,000 आई.यू. इंजेक्शन के लिए एक्सा / 0.2 मिली घोल
एक 0.2 मिलीलीटर पहले से भरी हुई सिरिंज में शामिल हैं:
सक्रिय संघटक: एनोक्सापारिन सोडियम 2,000 आई.यू. एक्सा
क्लेक्सेन 4,000 आई.यू. इंजेक्शन के लिए एक्सा / 0.4 मिली घोल
एक 0.4 मिलीलीटर पहले से भरी हुई सिरिंज में शामिल हैं:
सक्रिय संघटक: एनोक्सापारिन सोडियम 4,000 आई.यू. एक्सा
Excipients की पूरी सूची के लिए, खंड ६.१ देखें।
03.0 फार्मास्युटिकल फॉर्म
चमड़े के नीचे और इंट्रावास्कुलर उपयोग के लिए इंजेक्शन के लिए समाधान।
04.0 नैदानिक सूचना
04.1 चिकित्सीय संकेत
- सामान्य सर्जरी में, आर्थोपेडिक सर्जरी में और डीवीटी के जोखिम वाले गैर-सर्जिकल रोगियों में गहरी शिरा घनास्त्रता (डीवीटी) की रोकथाम।
- फुफ्फुसीय अन्त: शल्यता के साथ या बिना गहरी शिरा घनास्त्रता का उपचार।
- एसिटाइलसैलिसिलिक एसिड के संयोजन में अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन का उपचार।
- हेमोडायलिसिस के दौरान जमावट की रोकथाम।
०४.२ खुराक और प्रशासन की विधि
अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन का उपचार
एनोक्सापारिन सोडियम की अनुशंसित खुराक 100 आई.यू है। चमड़े के नीचे इंजेक्शन द्वारा हर 12 घंटे में एंटी-एक्सए (1 मिलीग्राम) / किग्रा, मौखिक एसिटाइलसैलिसिलिक एसिड (प्रति दिन 100 से 325 मिलीग्राम) के साथ सहवर्ती रूप से प्रशासित। एनोक्सापारिन सोडियम के साथ इन रोगियों का उपचार कम से कम 2 दिनों के लिए निर्धारित किया जाना चाहिए और तब तक जारी रखा जाना चाहिए जब तक कि नैदानिक स्थिति स्थिर न हो जाए। आम तौर पर उपचार की अवधि 2 से 8 दिनों तक होती है।
गहरी शिरा घनास्त्रता (DVT) की रोकथाम और उपचार
मध्यम थ्रोम्बोम्बोलिक जोखिम वाले रोगियों में, थ्रोम्बोम्बोलिक रोग की प्रभावी रोकथाम 2,000 आई.यू. के इंजेक्शन द्वारा प्राप्त की जाती है। एक्सा (0.2 मिली) / दिन।
में सामान्य शल्य चिकित्सा पहला इंजेक्शन सर्जरी से लगभग 2 घंटे पहले दिया जाना चाहिए।
उच्च थ्रोम्बोम्बोलिक जोखिम वाले रोगियों में और विशेष रूप से आर्थोपेडिक सर्जरी की तैयारी में, 4,000 आई.यू के बराबर एनोक्सापारिन की खुराक देने की सिफारिश की जाती है। एक दैनिक प्रशासन में एक्सा (0.4 मिली) / दिन।
में आर्थोपेडिक सर्जरी पहला इंजेक्शन सर्जरी से 12 घंटे पहले दिया जाएगा।
उपचार की अवधि थ्रोम्बोम्बोलिक जोखिम की दृढ़ता के साथ मेल खाती है, और सामान्य रूप से रोगी की महत्वाकांक्षा तक (सर्जरी के बाद औसतन 7 से 10 दिनों तक)।
उपयोग की सामान्य परिस्थितियों में, एनोक्सापारिन जमावट मापदंडों को संशोधित नहीं करता है। इसलिए इन परीक्षणों के आधार पर उपचार की निगरानी अनावश्यक है।
में गहरी शिरा घनास्त्रता का उपचार, एनोक्सापारिन एक सकारात्मक निदान के बाद स्थापित पारंपरिक हेपरिन चिकित्सा का अनुसरण करता है।
एनोक्सापारिन 10 दिनों के लिए हर 12 घंटे में एक इंजेक्शन की दर से दिया जाएगा। प्रत्येक इंजेक्शन की खुराक 100 आई.यू.एक्सए / किग्रा शरीर के वजन की होगी।
में बिस्तर पर पड़े गैर-सर्जिकल रोगियों को डीवीटी का खतरा, एनोक्सापारिन सोडियम की अनुशंसित खुराक प्रतिदिन एक बार चमड़े के नीचे इंजेक्शन द्वारा 40 मिलीग्राम है। एनोक्सापारिन सोडियम के साथ उपचार कम से कम 6 दिनों के लिए निर्धारित किया जाता है और अधिकतम 14 दिनों के लिए पूर्ण चलने पर वापस आने तक जारी रहता है।
लंबी अवधि का उपचार उपयुक्त हो सकता है: एनोक्सापारिन प्रशासन तब तक जारी रहना चाहिए जब तक थ्रोम्बोम्बोलिक जोखिम होता है और जब तक रोगी चल रहा होता है।
जैविक निगरानी: अनुभाग देखें ४.४.
इंजेक्शन तकनीक
चमड़े के नीचे के इंजेक्शन का संचालन किया जाना चाहिए, अधिमानतः डीक्यूबिटस में रोगी के साथ, एंट्रोलेटरल या पोस्टेरोलेटरल पेट बेल्ट के चमड़े के नीचे के सेलुलर ऊतक में, बारी-बारी से दाएं और बाएं।
पहले से भरी हुई सीरिंज उपयोग के लिए तैयार है, इसलिए आपको इंजेक्शन से पहले सिरिंज में हवा निकालने की जरूरत नहीं है।
इंजेक्शन को पूरी तरह से सुई को पूरी तरह से, लंबवत और स्पर्शरेखा से नहीं, त्वचा की तह की मोटाई में, अंगूठे और ऑपरेटर की तर्जनी के बीच बनाकर किया जाना चाहिए।
इंजेक्शन की अवधि के लिए त्वचा की तह को बनाए रखा जाना चाहिए।
स्वचालित सुरक्षा प्रणाली के साथ सीरिंज के लिए
इंजेक्शन के बाद आकस्मिक सुई की छड़ को रोकने के लिए पहले से भरी हुई सीरिंज एक स्वचालित सुरक्षा प्रणाली से लैस हैं। इंजेक्शन के अंत में, प्लंजर को उसके स्ट्रोक के अंत में रखते हुए, इंजेक्शन साइट से सुई निकालें और इसे दूर से उन्मुख करें। कोई भी अन्य लोग और स्वयं, सुरक्षा प्रणाली को सक्रिय करने के लिए फिर से पिस्टन पर मजबूती से दबाएं: सुरक्षात्मक आस्तीन स्वचालित रूप से सुई को कवर करेगी और साथ ही आप सुरक्षा प्रणाली के सक्रियण की पुष्टि करने के लिए "क्लिक" सुनेंगे।
इंट्रावास्कुलर प्रशासन
हेमोडायलिसिस के दौरान जमावट की रोकथाम
हेमोडायलिसिस के बार-बार सत्र से गुजरने वाले रोगियों में, हेमोडायलिसिस सर्किट के भीतर जमावट की रोकथाम सत्र की शुरुआत में सर्किट की धमनी रेखा में 100 आईयू / किग्रा की एक खुराक को प्रशासित करके प्राप्त की जा सकती है। यह खुराक आमतौर पर पर्याप्त है। 4 घंटे तक चलने वाला सत्र आयोजित करना।यदि सर्किट के भीतर फाइब्रिन फिलामेंट्स दिखाई देते हैं, तो सत्र के अंत तक शेष समय के आधार पर, 50-100 आईयू / किग्रा की एक और खुराक का उपयोग किया जा सकता है। रक्तस्राव के उच्च जोखिम वाले रोगियों में (विशेषकर प्री- या पोस्ट-ऑपरेटिव हेमोडायलिसिस सत्र के मामले में) या जिनके पास रक्तस्रावी सिंड्रोम विकसित हो रहे हैं, डायलिसिस सत्र 50 आईयू / किग्रा (डबल वैस्कुलर एक्सेस) या 75 आईयू की खुराक का उपयोग करके किया जा सकता है। / किग्रा (सरल संवहनी पहुंच)।
04.3 मतभेद
- सक्रिय पदार्थ के लिए अतिसंवेदनशीलता, हेपरिन या इसके डेरिवेटिव सहित अन्य कम आणविक भार हेपरिन या धारा 6.1 में सूचीबद्ध किसी भी अंश के लिए।
- एनोक्सापारिन के साथ थ्रोम्बोसाइटोपेनिया का इतिहास (खंड 4.4 देखें)।
- रक्तस्रावी अभिव्यक्तियाँ या हेमोस्टेसिस विकारों से संबंधित प्रवृत्तियाँ, खपत कोगुलोपैथियों के अपवाद के साथ जो हेपरिन से संबंधित नहीं हैं।
- जैविक घावों से खून बहने का खतरा।
- तीव्र संक्रामक अन्तर्हृद्शोथ (यांत्रिक कृत्रिम अंग से संबंधित को छोड़कर)।
- रक्तस्रावी मस्तिष्कवाहिकीय दुर्घटनाएं।
- वैकल्पिक सर्जिकल प्रक्रियाओं के लिए स्थानीय संज्ञाहरण उन रोगियों में contraindicated है जो प्रोफिलैक्सिस के अलावा अन्य कारणों से हेपरिन प्राप्त करते हैं।
- सापेक्ष मतभेद: टिक्लोपिडीन के साथ, सैलिसिलेट्स या एनएसएआईडी के साथ, एंटीप्लेटलेट एजेंटों (डिपाइरिडामोल, सल्फिनपीराज़ोन, आदि) के साथ।
04.4 उपयोग के लिए विशेष चेतावनी और उचित सावधानियां
चेतावनी
कम आणविक भार हेपरिन उत्पादन में उपयोग की जाने वाली विधि में, आणविक भार में और विशिष्ट एंटी-एक्सए गतिविधि, इकाई और खुराक में भिन्न होते हैं; इसलिए एक सक्रिय संघटक से दूसरे में स्विच करना आवश्यक नहीं है। यह फार्माकोकाइनेटिक्स में अंतर निर्धारित करता है और संबंधित जैविक गतिविधियाँ (जैसे: एंटीथ्रॉम्बिन गतिविधि और प्लेटलेट इंटरैक्शन)। इसलिए प्रत्येक व्यक्तिगत औषधीय उत्पाद के उपयोग के लिए निर्देशों का विशेष ध्यान और अनुपालन आवश्यक है।
स्पाइनल / एपिड्यूरल एनेस्थेसिया
स्पाइनल या एपिड्यूरल एनेस्थीसिया, एपिड्यूरल एनाल्जेसिया या लम्बर पंचर से गुजरने वाले रोगियों में, कम खुराक वाले कम आणविक-वजन वाले हेपरिन प्रोफिलैक्सिस को शायद ही कभी स्पाइनल या एपिड्यूरल हेमेटोमा से जोड़ा जा सकता है जो लंबे समय तक या स्थायी पक्षाघात का कारण बन सकता है। निरंतर जलसेक के लिए पेरिड्यूरल कैथेटर्स के उपयोग से जोखिम बढ़ जाता है, दवाओं के सहवर्ती सेवन से जो हेमोस्टेसिस को प्रभावित करते हैं जैसे कि गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (एनएसएआईडी), प्लेटलेट एकत्रीकरण के अवरोधक या थक्कारोधी, आघात से या बार-बार रीढ़ की हड्डी से पंचर, एक अंतर्निहित हेमोस्टेटिक विकार की उपस्थिति से और बुढ़ापे से, या रीढ़ की हड्डी की सर्जरी या रीढ़ की विकृति के इतिहास वाले रोगियों में। कम आणविक भार हेपरिन के साथ प्रोफिलैक्सिस के दौरान, इस प्रकार के संज्ञाहरण / एनाल्जेसिया के साथ आगे बढ़ने से पहले इनमें से एक या अधिक जोखिम कारकों की उपस्थिति का सावधानीपूर्वक मूल्यांकन किया जाना चाहिए।
एक नियम के रूप में, रोगनिरोधी खुराक पर कम आणविक भार हेपरिन के अंतिम प्रशासन के कम से कम 8-12 घंटे बाद स्पाइनल कैथेटर का सम्मिलन किया जाना चाहिए। बाद की खुराक को तब तक प्रशासित नहीं किया जाना चाहिए जब तक कि कैथेटर डालने या हटाने के बाद कम से कम 2-4 घंटे बीत चुके हों, या प्रारंभिक स्पाइनल या एपिड्यूरल सुई प्लेसमेंट के दौरान रक्तस्रावी महाप्राण के मामले में और देरी या प्रशासित नहीं किया गया हो। एक "निवास" एपिड्यूरल कैथेटर को हटाने को संज्ञाहरण के तहत किए गए अंतिम रोगनिरोधी हेपरिन खुराक (लगभग 8-12 घंटे) से यथासंभव दूर किया जाना चाहिए।
यदि "एपिड्यूरल या स्पाइनल एनेस्थेसिया से पहले या बाद में कम आणविक भार हेपरिन को प्रशासित करने का निर्णय लिया जाता है, तो अत्यधिक देखभाल की जानी चाहिए और न्यूरोलॉजिकल परिवर्तनों के संकेतों और लक्षणों की पहचान करने के लिए लगातार निगरानी की जानी चाहिए जैसे: काठ का दर्द, संवेदी और मोटर की कमी ( स्तब्ध हो जाना और निचले अंगों की कमजोरी), मूत्राशय या आंत्र समारोह में परिवर्तन नर्सिंग स्टाफ को इन संकेतों और लक्षणों की पहचान करने के निर्देश दिए जाने चाहिए मरीजों को निर्देश दिया जाना चाहिए कि उपरोक्त लक्षणों में से कोई भी होने पर तुरंत चिकित्सा या नर्सिंग स्टाफ को सूचित करें।
यदि एपिड्यूरल या स्पाइनल हेमेटोमा के लक्षण या लक्षण संदिग्ध हैं, तो तत्काल निदान किया जाना चाहिए और उपचार जिसमें रीढ़ की हड्डी का विघटन शामिल है, शुरू किया जाना चाहिए।
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया
थ्रोम्बोसाइटोपेनिया हेपरिन थेरेपी की एक प्रसिद्ध जटिलता है और उपचार शुरू करने के 4 से 10 दिन बाद प्रकट हो सकता है, लेकिन इससे पहले भी पिछले हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया के मामले में। हल्के थ्रोम्बोसाइटोपेनिया 10 से 20% रोगियों में जल्दी दिखाई दे सकते हैं (प्लेटलेट गिनती अधिक १००,००० / मिमी३ से अधिक), जो स्थिर या वापस आ सकता है, भले ही हेपरिन प्रशासन जारी रखा जाए।
कुछ मामलों में, एक अधिक गंभीर रूप (टाइप II हेपरिन थ्रोम्बोसाइटोपेनिया), प्रतिरक्षा-मध्यस्थता, निर्धारित किया जा सकता है, जो हेपरिन-प्लेटलेट फैक्टर 4 कॉम्प्लेक्स के खिलाफ एंटीबॉडी के गठन की विशेषता है। इन रोगियों में, थ्रोम्बोसाइटोपेनिया से जुड़े नए थ्रोम्बस विकसित हो सकते हैं, "हेपरिन, तथाकथित" सफेद थ्रोम्बस सिंड्रोम "से प्रेरित प्लेटलेट्स के अपरिवर्तनीय एकत्रीकरण के परिणामस्वरूप। इस प्रक्रिया से गंभीर थ्रोम्बोम्बोलिक जटिलताएं हो सकती हैं जैसे कि त्वचा परिगलन, चरम सीमाओं की धमनी एम्बोलिज्म, मायोकार्डियल रोधगलन, फुफ्फुसीय अन्त: शल्यता, स्ट्रोक और कभी-कभी मृत्यु। इसलिए, थ्रोम्बोसाइटोपेनिया की शुरुआत के अलावा, कम आणविक भार हेपरिन का प्रशासन बंद कर दिया जाना चाहिए, भले ही रोगी एक नया घनास्त्रता या पिछले घनास्त्रता के बिगड़ने का विकास करता हो। एंटीकोआगुलेंट थेरेपी की निरंतरता, घनास्त्रता के लिए जो कि उपचार की प्रगति का कारण है या एक नई शुरुआत या उसी के बिगड़ने के लिए, हेपरिन के निलंबन के बाद, एक वैकल्पिक थक्कारोधी के साथ किया जाना चाहिए।इन मामलों में, मौखिक थक्कारोधी चिकित्सा का तत्काल परिचय जोखिम भरा है (घनास्त्रता के बिगड़ने के मामलों का वर्णन किया गया है)।
इसलिए किसी भी प्रकृति के थ्रोम्बोसाइटोपेनिया की सावधानीपूर्वक निगरानी की जानी चाहिए।
यदि प्लेटलेट की संख्या 100,000 / मिमी 3 से कम हो जाती है, या यदि आवर्तक घनास्त्रता होती है, तो कम आणविक भार हेपरिन को बंद कर देना चाहिए।
उपचार से पहले एक प्लेटलेट काउंट का मूल्यांकन किया जाना चाहिए और लंबे समय तक प्रशासन के मामले में पहले महीने के लिए दो बार साप्ताहिक रूप से मूल्यांकन किया जाना चाहिए।
पर्क्यूटेनियस कोरोनरी रिवास्कुलराइजेशन प्रक्रियाएं
अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन के उपचार के दौरान संवहनी उपकरणों के उपयोग के बाद रक्तस्राव के जोखिम को कम करने के लिए, एनोक्सापारिन खुराक सोडियम के उपचर्म प्रशासन के बाद 6-8 घंटे के लिए परिचयकर्ता को जगह में रहना चाहिए। अगली निर्धारित खुराक परिचयकर्ता को हटाने के 6-8 घंटे से पहले नहीं दी जानी चाहिए। रक्तस्राव या चोट के किसी भी लक्षण के लिए एक्सेस साइट की जांच की जानी चाहिए।
यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाएं
यांत्रिक हृदय वाल्व कृत्रिम अंग के साथ गर्भवती महिलाओं में थ्रोम्बोप्रोफिलैक्सिस के लिए क्लेक्सेन के उपयोग की पर्याप्त जांच नहीं की गई है। थ्रोम्बोम्बोलिक घटनाओं के जोखिम को कम करने के लिए एनोक्सापारिन (1 मिलीग्राम / किग्रा / बोली) के साथ इलाज किए गए यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाओं में नैदानिक अध्ययन में , आठ में से केवल दो रोगियों ने थ्रोम्बोटिक घटनाओं का अनुभव किया जिससे वाल्व ब्लॉक और बाद में मातृ और भ्रूण की मृत्यु हो गई। थ्रोम्बोप्रोफिलैक्सिस के लिए एनोक्सापारिन थेरेपी पर यांत्रिक वाल्व कृत्रिम अंग के साथ गर्भवती महिलाओं में वाल्व घनास्त्रता की अलग-अलग पोस्ट-मार्केटिंग रिपोर्टें हैं। यांत्रिक हृदय वाली गर्भवती महिलाएं वाल्व कृत्रिम अंग थ्रोम्बोम्बोलिक घटनाओं के लिए जोखिम में हो सकते हैं (देखें खंड 4.4 "उपयोग के लिए सावधानियां: यांत्रिक हृदय वाल्व कृत्रिम अंग').
प्रयोगशाला परीक्षण:
शिरापरक थ्रोम्बोम्बोलिज़्म प्रोफिलैक्सिस के लिए उपयोग की जाने वाली खुराक पर, एनोक्सापारिन सोडियम रक्तस्राव के समय और कुल रक्त के थक्के समय परीक्षणों को महत्वपूर्ण रूप से प्रभावित नहीं करता है, न ही यह प्लेटलेट एकत्रीकरण या प्लेटलेट्स के लिए फाइब्रिनोजेन के बंधन में हस्तक्षेप करता है।
उच्च खुराक पर, एपीटीटी (आंशिक रूप से सक्रिय थ्रोम्बोप्लास्टिन समय) और एसीटी (सक्रिय थक्का समय) में वृद्धि हो सकती है।
APTT और ACT में वृद्धि, एनोक्सापारिन सोडियम की बढ़ी हुई एंटीथ्रॉम्बोटिक गतिविधि के साथ रैखिक रूप से सहसंबद्ध नहीं है और इसलिए एनोक्सापारिन सोडियम की गतिविधि की निगरानी के लिए अनुपयुक्त और अविश्वसनीय परीक्षण हैं।
उपयोग के लिए सावधानियां
• इंट्रामस्क्युलर रूप से प्रशासन न करें
• खून बह रहा है
अन्य थक्कारोधी की तरह, रक्तस्राव किसी भी स्थान पर हो सकता है (देखें "दुष्प्रभाव")। रक्तस्राव की स्थिति में, रक्तस्राव के स्रोत की तलाश की जानी चाहिए और उचित उपचार शुरू किया जाना चाहिए।
• अन्य थक्कारोधी उपचारों की तरह, संभावित रूप से बढ़े हुए रक्तस्राव की स्थिति में एनोक्सापारिन सोडियम का उपयोग सावधानी के साथ किया जाना चाहिए, जैसे:
- हेमोस्टेसिस विकार;
- पेप्टिक अल्सर का इतिहास;
- हाल ही में इस्केमिक स्ट्रोक;
- गंभीर अनियंत्रित धमनी उच्च रक्तचाप;
- मधुमेह संबंधी रेटिनोपैथी;
- हाल ही में न्यूरोलॉजिकल सर्जरी या नेत्र विज्ञान;
- हेमोस्टेसिस को प्रभावित करने वाली दवाओं का सहवर्ती उपयोग (खंड 4.5 देखें)
यांत्रिक हृदय वाल्व कृत्रिम अंग
यांत्रिक हृदय वाल्व कृत्रिम अंग वाले रोगियों में थ्रोम्बोप्रोफिलैक्सिस के लिए क्लेक्सेन के उपयोग की पर्याप्त जांच नहीं की गई है। थ्रोम्बोप्रोफिलैक्सिस के लिए एनोक्सापारिन थेरेपी पर यांत्रिक हृदय वाल्व कृत्रिम अंग वाले रोगियों में वाल्व घनास्त्रता की अलग-अलग रिपोर्टें मिली हैं। अंतर्निहित बीमारी सहित जटिल कारक, साथ ही साथ अपर्याप्त नैदानिक डेटा इन मामलों के मूल्यांकन को सीमित करता है। इनमें से कुछ मामले गर्भवती महिलाएं थीं जिनमें घनास्त्रता के कारण मातृ और भ्रूण की मृत्यु हुई। यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाओं में थ्रोम्बोम्बोलिक घटनाओं का खतरा बढ़ सकता है (देखें खंड 4.4 "चेतावनी: यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाएं').
बुजुर्ग मरीजों में रक्तस्राव
बुजुर्ग रोगियों में शिरापरक थ्रोम्बोम्बोलिज़्म के प्रोफिलैक्सिस में उपयोग की जाने वाली खुराक के साथ, रक्तस्राव की कोई बढ़ी हुई प्रवृत्ति नहीं देखी गई है। बुजुर्ग रोगियों (विशेष रूप से 80 वर्ष या उससे अधिक उम्र के) को चिकित्सीय खुराक के साथ रक्तस्राव की जटिलताओं का खतरा बढ़ सकता है। करीबी नैदानिक निगरानी की सिफारिश की जाती है। (खंड 5.2 देखें)।
किडनी खराब
गुर्दे की कमी वाले रोगियों में एनोक्सापारिन सोडियम के स्तर में वृद्धि का जोखिम होता है जिससे रक्तस्राव का खतरा बढ़ सकता है। चूंकि गंभीर गुर्दे की कमी वाले रोगियों में एनोक्सापारिन सोडियम का स्तर काफी बढ़ जाता है (प्रोफिलैक्सिस और शिरापरक थ्रोम्बोम्बोलिज़्म के उपचार में क्रिएटिनिन क्लीयरेंस खुराक समायोजन। क्रिएटिनिन 30-50 मिली / मिनट) और माइल्ड (क्रिएटिनिन क्लीयरेंस 50-80 मिली / मिनट), सावधानीपूर्वक क्लिनिकल निगरानी की सलाह दी जाती है (खंड 5.2 देखें)।
हेमोडायलिसिस: खुराक को समायोजित करना होगा यदि एंटी-एक्सए गतिविधि 0.4 आईयू / एमएल से कम या 1.2 आईयू / एमएल से अधिक है।
कम वजन के मरीज
कम वजन वाली महिलाओं में (
मोटे रोगी
मोटे रोगियों में थ्रोम्बोम्बोलिज़्म का खतरा अधिक होता है। मोटे रोगियों (बीएमआई> 30 किग्रा / एम 2) में रोगनिरोधी खुराक की सुरक्षा और प्रभावकारिता पूरी तरह से स्थापित नहीं हुई है और खुराक समायोजन के लिए कोई सहमति नहीं है।थ्रोम्बोम्बोलिज़्म के लक्षणों और लक्षणों के लिए इन रोगियों को ध्यान से देखा जाना चाहिए
04.5 अन्य औषधीय उत्पादों और अन्य प्रकार की बातचीत के साथ बातचीत
संघों की सिफारिश नहीं की जाती है:
- एसिटाइलसैलिसिलिक एसिड और अन्य सैलिसिलेट (आम तौर पर):
रक्तस्राव का खतरा बढ़ जाता है (प्लेटलेट के कार्य में रुकावट और सैलिसिलेट्स द्वारा गैस्ट्रोडोडोडेनल म्यूकोसा की आक्रामकता)।
एनाल्जेसिक या ज्वरनाशक प्रभाव के लिए अन्य पदार्थों का प्रयोग करें।
- एनएसएआईडी (आम तौर पर)
रक्तस्राव का खतरा बढ़ जाना (प्लेटलेट के कार्य में रुकावट और गैर-स्टेरायडल विरोधी भड़काऊ दवाओं द्वारा गैस्ट्रोडोडोडेनल म्यूकोसा की आक्रामकता)।
यदि एसोसिएशन से बचा नहीं जा सकता है, तो सावधानीपूर्वक नैदानिक और जैविक निगरानी स्थापित करें।
- टिक्लोपिडीन
रक्तस्राव का बढ़ता जोखिम (टिक्लोपिडीन द्वारा प्लेटलेट फ़ंक्शन का अवरोध)।
हेपरिन की उच्च खुराक के साथ संबंध की सिफारिश नहीं की जाती है।
हेपरिन (निवारक हेपरिनोथेरेपी) की कम खुराक के साथ संबंध के लिए सावधानीपूर्वक नैदानिक और जैविक निगरानी की आवश्यकता होती है।
- अन्य एंटीप्लेटलेट एजेंट (क्लोपिडोग्रेल, डिपाइरिडामोल, सल्फिनपाइराज़ोन, आदि)
रक्तस्राव का खतरा बढ़ जाना (प्लेटलेट फ़ंक्शन का अवरोध)।
संघों को उपयोग के लिए सावधानियों की आवश्यकता होती है:
- मौखिक थक्कारोधी
थक्कारोधी क्रिया में वृद्धि हेपरिन प्रोथ्रोम्बिन दर को विकृत करता है।
मौखिक थक्कारोधी के साथ हेपरिन की जगह लेते समय:
प्रति। नैदानिक निगरानी को सुदृढ़ करें
बी। मौखिक थक्कारोधी के प्रभाव की जांच करने के लिए, हेपरिन प्रशासन से पहले नमूना लें, यदि यह बंद है या, अधिमानतः, एक अभिकर्मक का उपयोग करें जो हेपरिन के प्रति संवेदनशील नहीं है।
- ग्लुकोकोर्तिकोइद (सामान्य के माध्यम से)
उच्च खुराक पर या दस दिनों से अधिक समय तक उपचार में ग्लूकोकार्टिकोइड थेरेपी (गैस्ट्रिक म्यूकोसा, संवहनी नाजुकता) के रक्तस्रावी जोखिम का बिगड़ना।
एसोसिएशन को उचित ठहराया जाना चाहिए; नैदानिक निगरानी बढ़ाएं।
- वे निपुण (इंजेक्शन)
रक्तस्राव का खतरा बढ़ जाना (प्लेटलेट फ़ंक्शन का अवरोध)।
हेपरिन की खुराक को समायोजित करें ताकि संयोजन के दौरान और डेक्सट्रान के निलंबन के बाद संदर्भ मूल्य के 1.5 गुना से अधिक हाइपोकोएगुलेबिलिटी से अधिक न हो।
04.6 गर्भावस्था और स्तनपान
गर्भावस्था
पशु अध्ययनों ने भ्रूण-संबंधी या टेराटोजेनिक गुण नहीं दिखाए हैं।
गर्भवती चूहे की मादा में, प्लेसेंटा के माध्यम से भ्रूण को 35S-लेबल वाले एनोक्सापारिन सोडियम का स्थानांतरण न्यूनतम होता है।
महिलाओं में, इस बात का कोई सबूत नहीं है कि एनोक्सापारिन सोडियम गर्भावस्था के दूसरे तिमाही के दौरान प्लेसेंटल बाधा को पार करता है। पहली और तीसरी तिमाही के बारे में कोई जानकारी उपलब्ध नहीं है। इन कारणों से और चूंकि पशु अध्ययन हमेशा मानव प्रतिक्रिया की भविष्यवाणी नहीं करते हैं, इसलिए इस दवा का उपयोग केवल गर्भावस्था में किया जाना चाहिए यदि चिकित्सक ने सत्यापित किया है कि यह आवश्यक है।
(खंड 4.4 भी देखें)चेतावनी: यांत्रिक हृदय वाल्व कृत्रिम अंग वाली गर्भवती महिलाएं " और "सावधानियां: यांत्रिक कार्डियक वाल्व कृत्रिम अंग')
गर्भावस्था
स्तनपान कराने वाले चूहों में, दूध में 35S-लेबल वाले एनोक्सापारिन सोडियम या इसके लेबल मेटाबोलाइट्स की सांद्रता बहुत कम होती है।
यह ज्ञात नहीं है कि मानव दूध में एनोक्सापारिन सोडियम अपरिवर्तित है या नहीं।
एनोक्सापारिन सोडियम के मौखिक अवशोषण की संभावना नहीं है। हालांकि, एहतियात के तौर पर, एनोक्सापारिन सोडियम प्राप्त करने वाली नर्सिंग माताओं को स्तनपान नहीं कराने की सलाह दी जानी चाहिए।
04.7 मशीनों को चलाने और उपयोग करने की क्षमता पर प्रभाव
Clexane मशीनों को चलाने या उपयोग करने की क्षमता को प्रभावित नहीं करता है।
04.8 अवांछित प्रभाव
नीचे वर्णित प्रतिकूल प्रतिक्रियाओं की आवृत्ति को निम्नलिखित सम्मेलन का उपयोग करके परिभाषित किया गया है: बहुत आम (≥ 1/10); सामान्य (≥ 1/100 to
हेमोरेज:
नैदानिक परीक्षणों में, रक्तस्राव सबसे अधिक सूचित प्रतिकूल प्रतिक्रियाएं थीं। उनमें प्रमुख रक्तस्राव शामिल था, जिसकी अधिकतम घटना 4.2% (सर्जिकल रोगी) थी। इनमें से कुछ मामले घातक रहे हैं।
अन्य एंटीकोआगुलंट्स के साथ, रक्तस्राव संबंधित जोखिम कारकों की उपस्थिति में हो सकता है जैसे: रक्तस्राव डायथेसिस के साथ कार्बनिक घाव, आक्रामक प्रक्रियाएं या दवाओं के सहवर्ती उपयोग जो हेमोस्टेसिस में हस्तक्षेप करते हैं (देखें खंड 4.4 और 4.5)।
* जैसे कि चोट लगना, चोट लगना, इंजेक्शन स्थल पर दिखाई देने के अलावा, घाव हेमेटोमा, हेमट्यूरिया, एपिस्टेक्सिस और जठरांत्र संबंधी रक्तस्राव।
थ्रोम्बोसाइटोपेनिया और थ्रोम्बोसाइटोसिस:
* प्लेटलेट काउंट में वृद्धि> 400 G / L
** चिकित्सा के पहले दिनों के दौरान हल्के, क्षणिक और स्पर्शोन्मुख
अन्य चिकित्सकीय रूप से प्रासंगिक प्रतिकूल प्रतिक्रियाएं:
इन प्रतिक्रियाओं को नीचे सूचीबद्ध किया गया है, संकेतों की परवाह किए बिना, सिस्टम ऑर्गन क्लास द्वारा, आवृत्ति और घटती गंभीरता के क्रम द्वारा समूहीकृत।
* जैसे इंजेक्शन साइट शोफ, रक्तस्राव, अतिसंवेदनशीलता, सूजन, हल्की सूजन, दर्द या स्थानीय प्रतिक्रिया (एनओएस)
** ट्रांसएमिनेस स्तर> सामान्य की ऊपरी सीमा का 3 गुना
पोस्ट-मार्केटिंग अनुभव
इसके प्राधिकरण और विपणन के बाद Clexane के उपयोग के दौरान निम्नलिखित प्रतिकूल प्रतिक्रियाओं की पहचान की गई है। ये प्रतिक्रियाएं स्वतःस्फूर्त रिपोर्टों से उत्पन्न होती हैं, इसलिए उनकी आवृत्ति "ज्ञात नहीं" होती है (उपलब्ध आंकड़ों से आवृत्ति का अनुमान नहीं लगाया जा सकता है)
• प्रतिरक्षा प्रणाली के विकार
- सदमे सहित एनाफिलेक्टिक / एनाफिलेक्टॉइड प्रतिक्रियाएं
• तंत्रिका तंत्र विकार
- सिरदर्द
• संवहनी विकृति
- स्पाइनल या एपिड्यूरल हेमेटोमास के मामले स्पाइनल या एपिड्यूरल एनेस्थेसिया या काठ पंचर के दौरान हेपरिन के रोगनिरोधी उपयोग के संबंध में बताए गए हैं। इन प्रतिक्रियाओं के परिणामस्वरूप लंबे समय तक या स्थायी पक्षाघात सहित अलग-अलग डिग्री के न्यूरोलॉजिकल परिवर्तन हुए हैं (देखें खंड 4.4)।
• रक्त और लसीका प्रणाली के विकार
- एनीमिया (मुख्य रूप से रक्तस्राव के संदर्भ में)
- घनास्त्रता के साथ प्रतिरक्षा-एलर्जी थ्रोम्बोसाइटोपेनिया के मामले; इनमें से कुछ मामलों में घनास्त्रता अंग रोधगलन या अंग इस्किमिया द्वारा जटिल थी (देखें खंड 4.4 )
- ईोसिनोफिलिया अलग या त्वचा की अभिव्यक्तियों से जुड़ा हुआ है
• त्वचा और चमड़े के नीचे के ऊतक विकार
- अतिसंवेदनशीलता त्वचीय वास्कुलिटिस, त्वचा परिगलन आमतौर पर इंजेक्शन स्थल पर स्थानीयकृत होता है (ये प्रतिक्रियाएं आमतौर पर पुरपुरा या एरिथेमेटस, घुसपैठ और दर्दनाक सजीले टुकड़े की उपस्थिति से पहले होती हैं)। इन मामलों में एनोक्सापारिन सोडियम के साथ उपचार बंद करना आवश्यक है।
- इंजेक्शन साइट पर नोड्यूल्स (सूजन नोड्यूल, जो एनोक्सापारिन सोडियम के सिस्टिक समावेशन नहीं हैं)। इन घटनाओं को कुछ दिनों के भीतर हल किया गया और उपचार बंद करने की आवश्यकता नहीं थी
- खालित्य
• पेशी-कंकाल और संयोजी ऊतक विकार
- लंबे समय तक इलाज के बाद ऑस्टियोपोरोसिस
प्रतिकूल प्रतिक्रियाओं की रिपोर्टिंग
औषधीय उत्पाद के प्राधिकरण के बाद होने वाली संदिग्ध प्रतिकूल प्रतिक्रियाओं की रिपोर्ट करना महत्वपूर्ण है क्योंकि यह औषधीय उत्पाद के लाभ / जोखिम संतुलन की निरंतर निगरानी की अनुमति देता है। स्वास्थ्य पेशेवरों को राष्ट्रीय रिपोर्टिंग प्रणाली के माध्यम से किसी भी संदिग्ध प्रतिकूल प्रतिक्रिया की रिपोर्ट करने के लिए कहा जाता है। "इतालवी दवाएं एजेंसी . वेबसाइट: www.agenziafarmaco.gov.it/it/responsabili
04.9 ओवरडोज
एक सामान्य नियम के रूप में, उत्पाद के न्यूनतम गैस्ट्रिक और आंतों के अवशोषण को ध्यान में रखते हुए, एनोक्सापारिन (कोई रिपोर्ट नहीं किया गया मामला) के बड़े पैमाने पर मौखिक सेवन के लिए गंभीर परिणामों की आशंका नहीं है।
हालांकि, सत्यापन के लिए एंटी-एक्सए और एंटी-आईआईए गतिविधियों का प्लाज्मा परख किया जा सकता है।
एक्स्ट्राकोर्पोरियल (इंट्रावास्कुलर) या चमड़े के नीचे के मार्ग से एनोक्सापारिन का एक आकस्मिक ओवरडोज एंटीकोआगुलेंट गतिविधि की उपस्थिति के कारण रक्तस्राव की जटिलताओं का कारण बन सकता है, जो कि प्रोटामाइन (सल्फेट या हाइड्रोक्लोराइड) के धीमे अंतःशिरा इंजेक्शन द्वारा काफी हद तक बेअसर हो जाता है।
प्रोटामाइन की खुराक एनोक्सापारिन इंजेक्शन के बराबर होनी चाहिए यानी: 1 मिलीग्राम या प्रोटामाइन की 100 एंटी-हेपरिन इकाइयां एंटी-आईआईए गतिविधि को बेअसर करने के लिए, एनोक्सापारिन के 1 मिलीग्राम (100 आईयू एएक्सए) द्वारा निर्धारित की जाती हैं, अगर एनोक्सापारिन के भीतर दिया गया था पिछले 8 घंटे। हालांकि, अगर प्रोटामाइन प्रशासन से 8 घंटे से अधिक समय पहले एनोक्सापारिन प्रशासित किया गया है या यदि यह निर्धारित किया गया है कि प्रोटामाइन की दूसरी खुराक की आवश्यकता है, तो 0.5 मिलीग्राम प्रोटामाइन प्रति 1 मिलीग्राम एनोक्सापारिन का उपयोग किया जा सकता है। एनोक्सापारिन प्रशासन के 12 घंटे के बाद, प्रोटामाइन प्रशासन आवश्यक नहीं हो सकता है।
हालांकि, प्रोटामाइन की उच्च खुराक के मामले में भी, एंटी-एक्सए गतिविधि कभी भी पूरी तरह से निष्प्रभावी नहीं होती है (अधिकतम: लगभग 60%), और इस प्रकार एक एंटीथ्रॉम्बोटिक गतिविधि की दृढ़ता की अनुमति देता है।
05.0 औषधीय गुण
05.1 फार्माकोडायनामिक गुण
भेषज समूह: एंटीथ्रॉम्बोटिक्स - हेपरिन।
एटीसी कोड: B01AB05।
Enoxaparin सोडियम एक कम आणविक भार हेपरिन है जिसका औसत आणविक भार लगभग 4500 डाल्टन होता है।
आणविक भार वितरण इस प्रकार है:
2000 से 8000 डाल्टन 68%
> 8000 डाल्टन 18%।
Enoxaparin सोडियम सुअर के आंतों के म्यूकोसा से प्राप्त हेपरिन के बेंजाइल एस्टर के क्षारीय depolymerization द्वारा प्राप्त किया जाता है। इसकी संरचना गैर-कम करने वाले छोर पर 2-O-sulfo-4-enepiranosuronic एसिड के एक समूह द्वारा विशेषता है, और एक से 2-एन, 6-ओ-डिसल्फ़ो-डी-ग्लूकोसामाइन श्रृंखला के कम करने वाले छोर पर। एनोक्सापारिन संरचना के लगभग 20% (15% से 25%) में श्रृंखला के कम करने वाले छोर पर एक निर्जल 1,6 व्युत्पन्न होता है। पॉलीसेकेराइड श्रृंखला।
इन विट्रो शुद्ध प्रणाली में, एनोक्सापारिन सोडियम में उच्च एंटी-एक्सए गतिविधि (लगभग 100 आईयू / मिलीग्राम) और कम एंटी-आईआईए या एंटीथ्रोम्बिन गतिविधि (लगभग 28 आईयू / मिलीग्राम) होती है। फार्माकोडायनामिक पैरामीटर स्वस्थ स्वयंसेवकों में 100 से ऊपर एनोक्सापारिन की सांद्रता का अध्ययन करते हैं- 200 मिलीग्राम / एमएल तुलनीय थे।
अस्थिर एनजाइना और गैर-क्यू मायोकार्डियल रोधगलन के उपचार में नैदानिक डेटा
एक बड़े बहुकेंद्रीय अध्ययन में तीव्र अस्थिर एनजाइना या गैर-क्यू मायोकार्डियल रोधगलन वाले 3171 रोगियों को नामांकित किया गया और उन्हें एस्पिरिन के साथ संयोजन में चमड़े के नीचे एनोक्सापारिन सोडियम 1 मिलीग्राम / दिन प्राप्त करने के लिए यादृच्छिक किया गया (प्रति दिन 100 से 325 मिलीग्राम)। सक्रिय आंशिक थ्रोम्बोप्लास्टिन समय (एपीटीटी) के अनुसार समायोजित खुराक पर हेपरिन। मरीजों को अस्पताल में कम से कम 2 दिनों से अधिकतम 8 दिनों तक इलाज किया जाता था, जब तक कि नैदानिक स्थितियां स्थिर नहीं हो जातीं, पुनरोद्धार प्रक्रियाएं या अस्पताल में छुट्टी हो जाती है। मरीजों का 30 दिनों तक पालन किया गया। शास्त्रीय हेपरिन की तुलना में एनोक्सापारिन सोडियम ने इसकी घटनाओं को काफी कम कर दिया आवर्तक एनजाइना, रोधगलन या मृत्यु के साथ 14 दिन में 16.2% की सापेक्ष जोखिम में कमी, 30 दिनों की अवधि में रखरखाव के साथ। इसके अलावा, एनोक्सापारिन सोडियम समूह में कम रोगियों में परक्यूटेनियस ट्रांसल्यूमिनल कोरोनरी एंजियोप्लास्टी (पीटीसीए) या कोरोनरी आर्टरी बाईपास ग्राफ्टिंग (सीएबीजी) (30: 15.8% दिन में सापेक्ष जोखिम में कमी) के साथ पुनरोद्धार हुआ।
05.2 फार्माकोकाइनेटिक गुण
एनोक्सापारिन के फार्माकोकाइनेटिक मापदंडों का अध्ययन, एकल और दोहराया चमड़े के नीचे प्रशासन के लिए अनुशंसित खुराक पर और एकल अंतःशिरा प्रशासन के बाद, मुख्य रूप से एंटी-एक्सए और एंटी-आईआईए गतिविधि के विकास के संदर्भ में किया गया था।
एंटी-एक्सए और एंटी-आईआईए फार्माकोकाइनेटिक गतिविधि का मात्रात्मक निर्धारण एक विशिष्ट सब्सट्रेट पर मान्य एक एमिडोलिटिक विधि और कम आणविक भार हेपरिन (एनआईबीएससी) के लिए अंतरराष्ट्रीय मानक के संबंध में एनोक्सापारिन के कैलिब्रेटेड मानक द्वारा किया गया था।
• जैव उपलब्धता और अवशोषण
एंटी-एक्सए गतिविधि के आधार पर चमड़े के नीचे इंजेक्शन के बाद एनोक्सापारिन सोडियम की पूर्ण जैव उपलब्धता 100% के करीब है। स्वस्थ स्वयंसेवकों में, इंजेक्शन की मात्रा और 100-200 मिलीग्राम / एमएल की सीमा में एकाग्रता फार्माकोकाइनेटिक मापदंडों को प्रभावित नहीं करती है।
अधिकतम प्लाज्मा एंटी-एक्सए गतिविधि चमड़े के नीचे प्रशासन के 3-5 घंटे बाद देखी जाती है और लगभग 0.2, 0.4, 1.0 और 1.3 आईयू / एमएल एंटी-एक्सए के स्तर तक पहुंच जाती है, उपचर्म खुराक 20 मिलीग्राम, 40 मिलीग्राम, 1.0 मिलीग्राम / किग्रा और 1.5 के बाद क्रमशः मिलीग्राम / किग्रा।
अनुशंसित खुराक सीमाओं पर एनोक्सापारिन के फार्माकोकाइनेटिक्स रैखिक हैं। रोगी के भीतर और रोगी के बीच परिवर्तनशीलता कम है।
स्वस्थ स्वयंसेवकों में, 40 मिलीग्राम / दिन और 1.5 मिलीग्राम / किग्रा / दिन की खुराक के बार-बार उपचर्म प्रशासन के बाद, स्थिर-स्थिति 2 दिन पर पहुंच जाती है, जिसका औसत जोखिम अनुपात लगभग 15% अधिक होता है, जो कि एकल खुराक के प्रशासन के बाद प्रमाणित होता है। . एकल खुराक प्रशासन के बाद एनोक्सापारिन के स्थिर-राज्य गतिविधि स्तर की भविष्यवाणी की जा सकती है। 1 मिलीग्राम / किग्रा बोली की खुराक के बार-बार उपचर्म प्रशासन के बाद, स्थिर-अवस्था 3 या 4 दिनों के बाद प्राप्त की जाती है, जिसका औसत जोखिम एकल खुराक प्रशासन की तुलना में 65% अधिक होता है और लगभग 1.2 और 0.52 IU / ml के औसत और न्यूनतम शिखर के साथ होता है। क्रमशः एनोक्सापारिन सोडियम के फार्माकोकाइनेटिक्स के कारण स्थिर-अवस्था में यह अंतर अपेक्षित है और चिकित्सीय सीमा के भीतर है।
चमड़े के नीचे के प्रशासन के बाद प्लाज्मा एंटी-आईआईए गतिविधि एंटी-एक्सए गतिविधि से लगभग 10 गुना कम है। क्रमशः 1 मिलीग्राम / किग्रा बोली और 1.5 मिलीग्राम / किग्रा / दिन की खुराक के बार-बार प्रशासन के बाद, उपचर्म प्रशासन के लगभग 3-4 घंटे बाद अधिकतम एंटी-आईआईए प्लाज्मा गतिविधि देखी जाती है और 0.13 आईयू / एमएल और 0.19 आईयू / एमएल तक पहुंच जाती है।
• वितरण
एनोक्सापारिन सोडियम की एंटी-एक्सए गतिविधि के वितरण की मात्रा लगभग 5 लीटर है और यह रक्त की मात्रा के समान है।
• चयापचय और उन्मूलन
Enoxaparin सोडियम कम निकासी वाली एक दवा है, 6 घंटे तक चलने वाले 1.5 मिलीग्राम / किग्रा के अंतःशिरा जलसेक के बाद औसत एंटी-एक्सए प्लाज्मा निकासी 0.74 एल / एच है। एकल उपचर्म प्रशासन के लगभग 4 घंटे के आधे जीवन के साथ और बार-बार प्रशासन के बाद लगभग 7 घंटे तक उन्मूलन मोनोफैसिक दिखाई देता है। Enoxaparin सोडियम मुख्य रूप से कम आणविक भार के टुकड़ों में और बहुत कम जैविक शक्ति के साथ desulfation और / या depolymerization द्वारा यकृत द्वारा चयापचय किया जाता है।
सक्रिय अंशों की गुर्दे की निकासी प्रशासित खुराक का लगभग 10% है, जबकि सक्रिय और निष्क्रिय अंशों का कुल गुर्दे का उत्सर्जन खुराक का 40% है।
विशेष आबादी में उत्पाद की विशेषताएं
• वरिष्ठ नागरिकों
इस आबादी में फार्माकोकाइनेटिक पैरामीटर के विश्लेषण से प्राप्त परिणामों के आधार पर, एनोक्सापारिन सोडियम की फार्माकोकेनेटिक प्रोफाइल युवा विषयों की तुलना में बुजुर्ग विषयों में अलग नहीं है जब गुर्दे का कार्य सामान्य होता है। जैसा कि उम्र के साथ गुर्दे की कार्यक्षमता में गिरावट के लिए जाना जाता है, बुजुर्ग मरीज एनोक्सापारिन सोडियम के कम उत्सर्जन को प्रदर्शित कर सकते हैं (देखें खंड 4.4 )।
• किडनी खराब
प्लाज्मा एंटी-एक्सए क्लीयरेंस और क्रिएटिनिन क्लीयरेंस के बीच स्थिर-अवस्था में एक रैखिक संबंध देखा गया, जो बिगड़ा गुर्दे समारोह वाले रोगियों में एनोक्सापारिन सोडियम की निकासी में कमी को दर्शाता है।
एयूसी द्वारा दर्शाए गए स्थिर-राज्य एंटी-एक्सए एक्सपोजर, हल्के गुर्दे की हानि (क्रिएटिनिन क्लीयरेंस 50-80 मिली / मिनट) या मध्यम (क्रिएटिनिन क्लीयरेंस 30-50 मिली / मिनट) वाले रोगियों में 40 मिलीग्राम / दिन की बार-बार उपचर्म खुराक के बाद मामूली रूप से बढ़ गया। ) गंभीर गुर्दे की कमी वाले रोगियों में (क्रिएटिनिन क्लीयरेंस
• वज़न
मोटे स्वस्थ स्वयंसेवकों (बीएमआई 30-48 किग्रा / एम 2) में, 1.5 मिलीग्राम / किग्रा / दिन के बार-बार उपचर्म प्रशासन के बाद, स्थिर अवस्था में एंटी-एक्सए गतिविधि का औसत एयूसी नियंत्रण विषयों की तुलना में थोड़ा अधिक है। मोटे नहीं जबकि ए अधिकतम नहीं बढ़ा।शरीर के वजन से संबंधित कम निकासी मोटे तौर पर इलाज किए गए मोटे विषयों में देखी जाती है।
यह दिखाया गया है कि वजन के लिए एक अनुचित प्रशासन के बाद, जैसे कि 40 मिलीग्राम की एक एकल उपचर्म खुराक, कम शरीर के वजन वाली महिलाओं में एंटी-एक्सए एक्सपोजर 52% अधिक है (
• हेमोडायलिसिस
डायलिसिस से गुजर रहे रोगियों में किए गए एक अध्ययन में, 0.25 या 0.50 मिलीग्राम / किग्रा की एकल खुराक के अंतःशिरा प्रशासन के बाद, उन्मूलन दर तुलनीय थी, जबकि एयूसी को चेक की आबादी की तुलना में दोगुना कर दिया गया था।
05.3 प्रीक्लिनिकल सुरक्षा डेटा
एनोक्सापारिन की कैंसरजन्य क्षमता का मूल्यांकन करने के लिए दीर्घकालिक अध्ययन नहीं किए गए हैं।
Enoxaparin अध्ययन में उत्परिवर्तजन नहीं था कृत्रिम परिवेशीयएम्स परीक्षण, माउस लिम्फोमा कोशिकाओं में उत्परिवर्तन परीक्षण, मानव लिम्फोसाइटों में गुणसूत्र विपथन परीक्षण और चूहे के अस्थि मज्जा में गुणसूत्र विपथन के विवो अध्ययन सहित।
एनोक्सापारिन का नर और मादा चूहों की प्रजनन क्षमता या प्रजनन क्षमता पर 20 मिलीग्राम / किग्रा / दिन तक की खुराक पर कोई प्रभाव नहीं पाया गया। गर्भवती मादा चूहों और खरगोशों में 30 मिलीग्राम / किग्रा तक एनोक्सापारिन की खुराक के साथ टेराटोजेनिक अध्ययन किए गए थे। / दिन प्रशासित एससी एनोक्सापारिन के कारण कोई टेराटोजेनिक प्रभाव या फीटोटोक्सिसिटी नहीं थी।
एनोक्सापारिन के थक्कारोधी प्रभाव के अलावा, चूहों और कुत्तों में 13 सप्ताह के लिए 15 मिलीग्राम / किग्रा / दिन की खुराक पर या 10 मिलीग्राम / किग्रा की खुराक पर एक चमड़े के नीचे और अंतःशिरा विषाक्तता अध्ययन में कोई प्रतिकूल घटना नहीं थी। / दिन चूहे और बंदर दोनों में 26 सप्ताह के लिए।
06.0 फार्मास्युटिकल जानकारी
०६.१ अंश:
इंजेक्शन के लिए पानी।
06.2 असंगति
अन्य दवाओं के साथ मिश्रण न करें।
06.3 वैधता की अवधि
3 वर्ष।
06.4 भंडारण के लिए विशेष सावधानियां
25 डिग्री सेल्सियस से ऊपर स्टोर न करें।
06.5 तत्काल पैकेजिंग की प्रकृति और पैकेज की सामग्री
स्वचालित सुरक्षा प्रणाली के साथ या बिना 0.2 मिली (2,000 IU aXa) के 6 पूर्व-भरे सिरिंजों का बॉक्स
०.४ मिली (४,००० IU aXa) के ६ पूर्व-भरे सिरिंजों का बॉक्स स्वचालित सुरक्षा प्रणाली के साथ या उसके बिना
06.6 उपयोग और संचालन के लिए निर्देश
पहले से भरी हुई सिरिंज तत्काल उपयोग के लिए तैयार है।
इंजेक्शन के बाद सुई की छड़ों को रोकने के लिए इंजेक्शन के लिए Clexane समाधान एक स्वचालित सुरक्षा प्रणाली के साथ पहले से भरी हुई सीरिंज में आपूर्ति की जा सकती है।
सिरिंज का उपयोग कैसे करें, इस बारे में अधिक जानकारी के लिए खंड ४.२ देखें।
07.0 विपणन प्राधिकरण धारक
सनोफी एस.पी.ए. - वायल एल। बोडियो, 37 / बी - 20158 मिलान
08.0 विपणन प्राधिकरण संख्या
क्लेक्सेन 2000 यू.आई. इंजेक्शन के लिए एक्सा / 0.2 मिली घोल - 0.2 मिली एआईसी एन के 6 पूर्व-भरे सिरिंज। 026966034
क्लेक्सेन 2000 यू.आई. इंजेक्शन के लिए एक्सा / 0.2 मिली घोल - एआईसी सुरक्षा प्रणाली के साथ 0.2 मिली के 6 पूर्व-भरे सिरिंज एन। 026966059
क्लेक्सेन 4000 आई.यू. इंजेक्शन के लिए एक्सा / 0.4 मिली घोल - 0.4 मिली एआईसी एन के 6 पूर्व-भरे हुए सिरिंज। 026966046
क्लेक्सेन 4000 आई.यू. इंजेक्शन के लिए एक्सा / 0.4 मिली घोल - एआईसी सुरक्षा प्रणाली के साथ 0.4 मिली के 6 पूर्व-भरे सिरिंज एन। 026966061
09.0 प्राधिकरण के पहले प्राधिकरण या नवीनीकरण की तिथि
01.02.1993 / 16.02.2008
10.0 पाठ के संशोधन की तिथि
अक्टूबर 2014